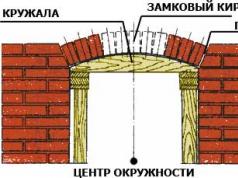
Etajul superior al cavității abdominale este situat de la diafragmă până la rădăcina mezenterului colonului transvers, a cărui proiecție coincide mai mult sau mai puțin cu linia bicostală.
Organe interne
Etajul superior al cavității abdominale conține ficatul, vezica biliară, stomacul, splina și o parte a duodenului. În ciuda faptului că pancreasul se află în țesutul retroperitoneal, datorită proximității topografice, clinice și funcționale față de organele enumerate, se referă și la organele etajului superior al cavității abdominale.
Pungi și ligamente abdominale
Peritoneul etajului superior, care acoperă organele interne, formează trei pungi: hepatic, pregastric și omental. În acest caz, în funcție de gradul de acoperire peritoneală, se izolează organele situate intraperitoneal sau intraperitoneal (pe toate părțile), mezoperitoneal (pe trei părți) și retroperitoneal (pe o parte) (Fig. 8).
Bursa hepatică este delimitată medial de ligamentele semilună și rotundă ale ficatului și este formată din trei secțiuni. Regiunea suprahepatică, sau spațiul subfrenic drept, se află între diafragmă și ficat și este locul cel mai înalt al cavității abdominale. Aerul se acumulează în acest spațiu atunci când organele interne sunt perforate. În față, trece în fisura prehepatică, care se află între ficat și peretele abdominal anterolateral. Fisura prehepatică de jos trece în spațiul subhepatic situat între suprafața viscerală a ficatului și organele subiacente - parte a duodenului și flexura hepatică a colonului. Din partea laterală, spațiul subhepatic comunică cu canalul lateral drept. În partea posterioară-medială a spațiului subhepatic dintre ligamentele hepato-duodenale și hepato-renale, există un spațiu asemănător unei fante - deschiderea omentala sau Winslow, care leagă bursa hepatică cu omentala.
Orez. opt. Schema tăieturii sagitale a abdomenului: 1 - peretele abdominal anterolateral; 2 - spațiu subfrenic; 3 - ficat; 4 - ligamentul hepato-gastric; 5 - spatiul subhepatic; 6 - stomac; 7 - ligamentul gastro-colon; 8 - orificiu cutie de presa; 9 - pancreas; 10 - geanta cutie de umplutura; 11 - mezenterul colonului transvers; 12 - colon transvers; 13 - cutie mare; 14 - peritoneul parietal; 15 - anse ale intestinului subțire și mezenterului intestinului subțire
Presa de presa este în poziția spate-stânga. Posterior, este delimitată de peritoneul parietal, în față și lateral - de stomacul cu ligamentele sale, medial - de pereții foramenului epiploon. Acesta este un spațiu în formă de fante, care, în afară de deschiderea omentală, nu are nicio legătură cu cavitatea abdominală. Acest fapt explică posibilitatea unui curs lung, asimptomatic al unui abces situat în bursa epiploană.
Sacul pregastric ia pozitie anterolaterala. În spate este delimitat de stomac cu ligamentele sale și parțial de splină, în față de peretele anterolateral al abdomenului. Partea superioară a bursei se numește spațiu subfrenic stâng. Din partea laterală, punga comunică cu canalul lateral stâng.
Vase de sânge
Rezerva de sânge organele etajului superior al cavității abdominale (Fig. 9) este asigurată de porțiunea abdominală a aortei descendente. La nivelul marginii inferioare a vertebrei a XII-a toracice se îndepărtează de aceasta trunchiul celiac, care aproape imediat se împarte în ramurile sale terminale: arterele gastrice stângi, hepatice comune și splenice. Artera gastrică stângă este direcționată către partea cardiacă a stomacului și apoi situată pe jumătatea stângă a curburii mici.

Orez. nouă. Etajul superior al cavității abdominale (din: Voilenko V.N. și colab., 1965): I - artera hepatică comună; 2 - artera splenica; 3 - trunchi celiac; 4 - artera și vena gastrică stângă; 5 - splină; 6 - stomac; 7 - artera și vena gastro-colică stângă; 8 - un sigiliu mare; 9 - artera și vena gastro-colică dreaptă; 10 - duoden; II - artera și vena gastrică dreaptă; 12 - artera și vena gastroduodenală; 13 - ductul biliar comun; 14 - vena cavă inferioară; 15 - vena portă; 16 - artera hepatică proprie; 17 - ficat; 18 - vezica biliara
Artera hepatică comună dă ramuri: către duoden - artera gastro-duodenală, către stomac - artera gastrică dreaptă și apoi trece în propria arteră hepatică, care furnizează sânge ficatului, vezicii biliare și căilor biliare. Artera splenică merge aproape orizontal spre stânga spre splină, dând ramuri scurte stomacului pe parcurs.
Sângele venos din organele etajului superior al cavității abdominale curge în vena portă (din toate organele nepereche, cu excepția ficatului), care este direcționată către poarta ficatului, situată în ligamentul hepatoduodenal. Din ficat, sângele curge în vena cavă inferioară.
Nervi și plexuri nervoase
Inervație etajul superior al cavității abdominale este realizat de nervii vagi, trunchiul simpatic și nervii celiaci. De-a lungul întregului curs al aortei abdominale se află plexul aortic abdominal, format din ramuri simpatice și parasimpatice. În punctul de origine al trunchiului celiac din aortă se formează plexul celiac care dă ramuri care se răspândesc împreună cu ramurile trunchiului celiac. Ca urmare, în apropierea organelor se formează plexuri nervoase ale organelor (hepatice, splenice, renale), oferind inervație organelor corespunzătoare. La originea arterei mezenterice superioare se afla plexul mezenteric superior, care este implicat in inervatia stomacului.
Grupuri de ganglioni limfatici
Sistem limfatic etajul superior al cavitatii abdominale este reprezentat de colectori limfatici care formeaza ductul limfatic toracic, vasele limfatice si ganglionii. Este posibil să se distingă grupuri regionale de ganglioni limfatici care colectează limfa din organele individuale (gastric drept și stâng, hepatic, splenic) și colector, care primesc limfa de la mai multe organe. Acestea includ ganglionii limfatici celiaci și aortici. Din ele, limfa curge în ductul limfatic toracic, care se formează prin fuziunea a două trunchiuri limfatice lombare.
Ryushina - peritoneu - peritoneu- membrana seroasa formata din placa proprie de tesut conjunctiv si acoperita cu epiteliu scuamos - mezoteliu. Suprafața sa totală la un adult este de 1,71 m 2. Uriașele capacități plastice, de absorbție și excreție ale peritoneului, în special cele diafragmatice, sunt folosite în operații, detoxifiere și alte tipuri de tratamente.
Parietal peritoneul se aliniază cu fascia intraabdominală din interiorul peretelui abdominal : deasupra - obstrucție abdominală, dedesubt - diafragma pelvină; în față, pe laterale și în spate - peretele abdominal anterior, lateral și posterior. Pe ea delimitează spațiul retroperitoneal al abdomenului și organele sale, vasele de sânge și nervii. Pe peretele abdominal anterior se formează pliuri ombilicale : nu pereche median și pereche medial și lateral. Din inelul ombilical, ele merg la vezica urinara si ligamentele inghinale.
viscerală peritoneul acoperă organele în trei moduri : intraperitoneal(din toate părțile), mezoperitoneal(din trei laturi), extra sau retroperitoneal(o parte). Peritoneul parietal și visceral trec reciproc unul în celălalt, formând epiploi și pliuri, sinusuri și șanțuri, gropi, buzunare și crestături, ligamente, mezenter.
Cavitatea abdominală a colonului transvers și mezenterul acestuia, situate orizontal, este împărțită până la etajele superioare și inferioare... Peritoneul etajului superior de la diafragmă trece la suprafața convexă (diafragmatică) a ficatului, formând ligamentele semilunare, coronare și triunghiulare care delimitează câmpul extraperitoneal al ficatului, care crește până la diafragmă. Acoperind ficatul mezoperitoneal, peritoneul de la suprafata viscerala si poarta organului este indreptat prin doua foite catre curbura mai mica a stomacului. Ca urmare, sigiliu mic de ulei, format din ligamente hepato-gastrice si hepato-duodenale. În aceasta din urmă, în direcția de la dreapta la stânga, se află ductul biliar comun, vena portă, artera proprie a ficatului.
Peritoneul acoperă stomacul intraperitoneal, trecând la acesta din ficat de-a lungul epiploului mic. De-a lungul curburii mari, ambele foi sunt conectate și coboară în duplicat în fața mezocolonului și a buclelor intestinului subțire. În partea de jos, ele se îndoaie și se ridică în sus, contopindu-se cu duplicarea descendentă a peritoneului, ajungând la mezocolon, iar deasupra acestuia trec în peritoneul parietal posterior. Stratul superior al dublării peritoneale acoperă extraperitoneal pancreasul și se ridică la peretele abdominal posterior și la diafragmă. Frunza inferioară trece în mezenterul colonului transvers. Un pliu lung și lat al peritoneului, format din 4 foi seroase și grăsime între ele, atârnă în jos și anterior de mezocoloni și anse ale intestinului subțire. Asta e cutie mare cu ligamente gastro-colonice, gastro-splenice și gastro-frenice.
Peritoneul parietal de la etajul superior formează trei pungi. Pungă hepatică conţine lobi drepti şi pătraţi. Punga pregastrica- pentru stomac, splină, lobul stâng al ficatului. Geantă cutie de umplutură- pentru lobul caudat al ficatului, pancreasului, peretele posterior al stomacului, vena cavă inferioară.
Sacul hepaticîn partea de sus este delimitată de peritoneul diafragmatic, din partea medială de ligamentul falciform, în spate de ligamentele coronariene și triunghiulare, lateral și în față de peretele abdominal, mai jos de mezocolonul și cotul său drept. Punga pregastrica deasupra are un peritoneu diafragmatic, în față și pe lateral - peretele abdominal, dedesubt - mezocolonul și epiploonul mare, în spate - epiploonul mic, peretele anterior al stomacului și începutul epiploonului mare.
Cel mai adanc geantă - cutie de umplutură. Lobul caudat al ficatului atârnă în el de sus. În partea inferioară, granița trece de-a lungul mezenterului colonului transvers și a plăcii posterioare a epiploului mare, în față - de-a lungul epiploului mic, peretelui posterior al stomacului și ligamentului gastro-colonic, în spate - de-a lungul peritoneului a peretelui posterior al abdomenului. Cavitatea cutiei de presa are buzunare : cutie de presa superioară- la picioarele diafragmei, splenic, omental inferior- la mezenterul mezocolonului si epiploonului mare. Prin deschiderea omentală (2-3 cm în diametru), situată în spatele ligamentului hepato-duodenal, comunică cu bursa hepatică. Prin acest orificiu, poți intra cu degetul și simți peretele din spate al stomacului, suprafața anterioară a pancreasului, lobul caudat al ficatului, aorta, vena cavă inferioară și alte organe.
Nivelurile abdominale medii și inferioare
| B |
ruffin(peritoneu) - membrana seroasa, formata din placa fibroasa proprie si mezoteliul care o acopera. Suprafața sa totală la un adult este de 1,71 m 2. Peritoneul, în special diafragmatul, are capacități enorme de absorbție și excreție, de care se ține cont în tratamentul bolilor și detoxifierea organismului. Datorită proprietăților sale reactive și plastice, peritoneul este capabil să localizeze procesul patologic și să izoleze organul afectat cu aderențe.
Parietal Peritoneul, împreună cu fascia intra-abdominală, căptușește peretele abdominal din interior și separă spațiul retroperitoneal al abdomenului de-a lungul peretelui posterior.
viscerală Peritoneul acoperă organele din toate părțile - intraperitoneal (stomac, slab, ileon, intestine transversale, splină etc.), pe trei părți - mezoperitoneal (ficat, colon ascendent și descendent etc.), pe o parte - extra sau retroperitoneal ( pancreas, duoden, rinichi etc.)
Între peritoneul diafragmatic și mezenterul colonului transvers se află etajul superior al cavității abdominale cu burse hepatice, pregastrice și omentale.În jos de la colonul transvers și mezenterul său este situat etaj inferior, limitat la peritoneul diafragmei pelvine, care este format din mușchiul coccigian, ridicătorul anusului și sfincterul anal extern.
Un plan orizontal condiționat prin coloana vertebrală anterioară superioară a oaselor iliace, etajul inferior este împărțit în mijloc - deasupra planului și podeaua inferioară (pelvină). Cavitatea planșeului pelvin la femei comunică cu mediul extern prin trompele uterine, uter și vagin. La bărbați, cavitatea abdominală este închisă.
Peritoneul parietal al peretelui abdominal anterior formează pliuri și fose între buric și pubis.
Dreapta și stânga ombilical pliuri : medial, plicae umbilicales mediales conţinând artere ombilicale supra-crescute şi pliuri ombilicale laterale, plicae umbilicales laterales, conţinând vasele epigastrice inferioare. Acestea merg de la buric la ligamentele inghinale drepte și stângi.
· Mediană nepereche pliul ombilical plica umbilicalis mediana cu un canal urinar pustiu. Pliul este întins între buric și vârful vezicii urinare.
· Fosa supravezicală(dreapta și stânga) - fossae supravesicales dextra et sinistra - între pliul ombilical median și medial.
· Fosa inghinală medial dreapta și stânga, - fossae inguinalis dextra et sinistra - între pliurile ombilicale mediale și laterale, lateral fosa inghinală : dreapta și stânga - spre exterior din pliul lateral, acestea corespund inelului inghinal interior.
apar gropi odată cu formarea de hernii inghinale. Herniile de alunecare pot apărea prin fosa supravezicală atunci când, de exemplu, partea extraperitoneală a vezicii urinare sau alt organ care nu este acoperit complet de peritoneu devine peretele sacului herniar. Herniile inghinale directe apar prin fosa inghinală medială și prin deschiderea externă a canalului inghinal. Prin fosa inghinală laterală și ambele deschideri ale canalului inghinal trec cordonul spermatic la bărbați, iar la femei ligamentul rotund al uterului. Aceste fose și canale permit trecerea herniilor inghinale oblice. Dacă procesul peritoneal al testiculului nu crește excesiv în canalul inghinal, atunci apare o hernie inghinală congenitală, care este întotdeauna doar o hernie oblică.
Odată cu formarea herniilor inghinale directe, structura peretelui abdominal anterior este semnificativ perturbată. Odată cu formarea herniilor oblice care trec prin structuri naturale (canal inghinal), structura peretelui abdominal suferă mai puțin. Acest lucru influențează alegerea intervenției chirurgicale și a materialelor plastice ale peretelui abdominal anterior.
Peritoneul, care trece de la pereții laterali ai abdomenului la colonul ascendent și descendent, se formează între aceștia și pereții abdomenului drept și stâng canale laterale (caneluri paracolice - sulcus paracolicus dextra et sinistra). Canalul din dreapta comunică bursa etajului superior cu etajul inferior. În canalul stâng, ligamentul colofrenic împiedică o astfel de comunicare. Colonul din părțile ascendente și descendente ale peritoneului acoperă mezoperitoneal, transvers și sigmoid - intraperitoneal și formează mezenterul acestora. Cecumul și procesul său sunt acoperite pe toate părțile, dar numai apendicele are mezenter.
Peritoneul colonului și peretele abdominal posterior limitează spațiul patruunghiular, care este împărțit în diagonală de la marginea stângă a vertebrei II lombare până la articulația sacroiliaca dreaptă de rădăcina mezenterului intestinului subțire în sinusurile mezenterice - sinus mesentericus dexter et sinister. Acestea conțin anse de jejun și ileon, acoperite cu un peritoneu pe toate părțile. Sinusul stâng comunică liber cu podeaua pelvină.
În spatele sinusului drept, partea orizontală și capătul duodenului descendent, se află retroperitoneal vena cavă inferioară, ureterul drept, vasele lombare și nervii. În spatele sinusului stâng se află duodenul ascendent, capătul inferior al rinichiului stâng cu ureterul, aorta abdominală terminală, nervii lombari și ganglionii limfatici. Un număr de mici depresiuni (buzunare) sunt situate de-a lungul peretelui posterior în ambele sinusuri. Duodenal superior și inferior - în zona curbei duodeno-jejunale; ileocecal superior, inferior și cecum posterior; intersigmoid – între ansele colonului sigmoid.
Semnificație clinică și anatomică se manifestă în hernii interne şi peritonite. De exemplu, de-a lungul canalului drept, abcesele din ficat se pot deplasa cu ușurință la podeaua pelvină și înapoi. În canalul stâng, ligamentul frenico-colonic împiedică răspândirea abceselor de la etajul inferior la etajul superior. În buzunare, ansa intestinului subțire poate fi ciupită și este posibilă obstrucția intestinală cauzată de aceasta.
În planșeul pelvin, peritoneul formează la bărbați un vezicoprectal adâncime (crestătură), iar femeile au două șanțuri : vezicouterine (mai puțin adânci) și utero-rectale (mai adânci). Depresiunile (cresturile) laterale sunt limitate de pliurile peritoneului anteroposterior - vezicoprectal si utero-rectal.
Vezica urinară este acoperită de peritoneu de sus, din lateral și din spate (mezoperitoneal). Vezica umplută deplasează pliul peritoneo-vezical anterior în sus și cu partea anterioară neacoperită de peritoneu este în contact cu peretele abdominal anterior, care este utilizat pentru puncția extraperitoneală și accesul chirurgical.
Pe de o parte, conductele deferente cu fiole și vezicule seminale sunt acoperite cu peritoneul pelvin. Cea mai mare parte a uterului este acoperită cu un peritoneu pe toate părțile, cu excepția colului uterin. Vaginul are o acoperire peritoneală numai de-a lungul treimii superioare a peretelui posterior.
Rectul de deasupra ampulei este acoperit din toate părțile, partea superioară a fiolei este acoperită pe trei părți, secțiunile mijlocii și inferioare ale fiolei, canalul anal se află retroperitoneal.
În șanțurile peritoneale dintre organele pelvine pot exista formațiuni patologice sub formă de abcese, acumulări de sânge, tumori. Prin urmare, în clinică, prin rect și vagin, aceste adâncituri sunt examinate cu degetul sau perforate.
Glandă mare există o dublă duplicare a peritoneului – patru foi fuzionate împreună cu țesutul adipos. Epiploul atârnă de la curbura mare a stomacului și a colonului transvers până la podeaua pelvină. Include pachete: gastro-colonic, gastro-splenic, gastro-diafragmatic... Epiploul acoperă ansele jejunului și ileonului, separându-le de pereții abdominali anterior și lateral .
Caracteristicile de vârstă ale peritoneului... La nou-născuți, sugari și copii sub trei ani, țesutul subperitoneal nu este dezvoltat. Buzunarele, depresiunile, canelurile și gropile sunt slab exprimate. Epiploonii și ligamentele sunt scurte și subțiri. Cavitatea abdominală a nou-născuților are un volum mic. Ficatul ocupă două etaje în el. : de sus și de mijloc. Lobul său stâng acoperă stomacul, iar cel drept acoperă intestinul ascendent și transvers. Toate organele situate în cavitatea abdominală au o mobilitate bună.
Peretele abdominal iese anterior și lateral, crescând oarecum volumul mic al cavității abdominale. Organele, vasele și nervii spațiului retroperitoneal sunt vizibili prin peritoneul subțire al peretelui posterior.
Cavitatea abdominală este cea mai mare cavitate din corpul uman. Este înconjurat de fascia intraabdominală și intrapelviană, care acoperă din interior următoarele structuri anatomice: în partea de sus - diafragma, în față și pe ambele părți - mușchii peretelui abdominal, în spate - vertebrele lombare, mușchi pătrat al mușchilor lombari și iliopsoas, dedesubt - diafragma pelvină.
În cavitatea abdominală se află cavitatea peritoneală (cavitas peritonei) - un spațiu sub formă de fante între foile peritoneului parietal (peritoneum parietale) și visceral (peritoneum viscerale), care conține o cantitate mică de lichid seros. Trebuie remarcat faptul că în chirurgia practică termenul „cavitate abdominală” este adesea folosit în loc de „peritoneal”. În stadiile inițiale de dezvoltare, organele abdominale sunt situate lângă sacul peritoneal și, rotindu-se treptat, se cufundă în el. Frunza peritoneului parietal căptușește pereții cavității abdominale, iar frunza celui visceral acoperă organele: unele - din toate părțile (așa-numitul aranjament intraperitoneal al organelor), altele - numai din trei (mezoperitoneal), unele - doar pe o parte (retroperitoneal). Dacă organele nu sunt acoperite cu o foaie de peritoneu visceral, vorbim despre localizarea lor extraperitoneală.
Următoarele organe sau părți ale organelor abdominale sunt localizate intraperitoneal: stomac, jejun, ileon, colon transvers, colon sigmoid, precum și cecumul cu apendicele, partea superioară a duodenului, trompele uterine.
Ficatul, vezica biliară, partea descendentă a duodenului, colonul ascendent și colonul descendent, treimea mijlocie a rectului, uterul și vezica urinară sunt localizate mezoperitoneal. Pancreasul este acoperit de peritoneu doar în față și ocupă o poziție retroperitoneală. Prostata, partea orizontală a duodenului și treimea inferioară a rectului, rinichii, glandele suprarenale și ureterele sunt localizate extraperitoneal.
Pardoseli abdominale
Cavitatea abdominală este împărțită în două etaje: superior și inferior. Între ele se află colonul transvers cu mezenterul (mezocolon transversum) sau linia de fixare a mezenterului colonului transvers la peretele abdominal posterior.
Etajul superior al cavității abdominale conține ficatul, vezica biliară, stomacul, splina, partea superioară a duodenului și cea mai mare parte a pancreasului. În plus, există spații vitale, relativ înguste, sau pungi, care sunt conectate între ele prin goluri înguste. Acestea includ pungile omentale, hepatice și pregastrice.
Bursa omentală (bursa omentalis), care arată ca o fantă, este situată în spatele stomacului și în spatele omentului mic. Cutia de umplutură conține pereții din față, din spate, de jos și din stânga.
Peretele anterior al pungii este format din epiploul mic (omentum minus), peretele posterior al stomacului și ligamentul gastro-colon, care începe porțiunea de epiploon mare, situată între stomac și colonul transvers. Uneori (dacă este clar vizibil), ligamentul gastro-splenic este vizibil în peretele anterior al bursei.
Epiploul mic este o duplicare a peritoneului, pornind de la hilul ficatului și terminând în curbura mai mică a stomacului și a părții adiacente a duodenului. În epiploon se disting ligamentele hepato-duodenale, hepato-gastrice și gastro-frenice.
Peretele posterior al bursei omentale este peritoneul parietal, în spatele acestuia se află pancreasul, partea superioară a duodenului, rinichiul stâng, glanda suprarenală stângă, vena cavă inferioară, aorta abdominală și trunchiul abdominal. Pe partea de sus a pungii se află lobul caudat al ficatului și o parte a diafragmei, iar pe partea stângă - splina și ligamentul gastro-splenic (lig.gastrolienale).
Peretele inferior al bursei omentale este format din colonul transvers și mezenterul acestuia.
Prin cavitatea pungii specificate în direcția radială (în spate în față) de la pancreas sub forma literei „V” două ligamente: gastro-pancreas (lig. Gastropancreaticum) și piloro-creatic (lig. Pyloropancreaticum), separând vestibulul a bursei omentale din cavitatea sa proprie. Ligamentul gastropancreatic conține artera gastrică stângă. Cavitatea bursei omentale este legată de etajul superior al cavității peritoneale printr-o deschidere omentală (foramen epiploicum), care reprezintă peretele drept al cavității bursei. Lățimea cutiei de umplutură este de 3-4 cm, iar dacă nu există aderențe, trec în ea 1-2 degete. Deosebit de periculoase sunt leziunile pereților săi anteriori și posteriori, deoarece în grosimea ligamentului hepatoduodenal există vase mari, nervi și canale biliare, iar în spate - vena cavă inferioară.
În plus, bursa omentală are un vestibul (vestibulum bursae omentalis), limitat de sus de lobul caudat al ficatului, de jos de duoden, în spate de peritoneul parietal, care acoperă vena cavă inferioară. Această geantă conține buzunarul superior al cutiei de umplutură (degajare). Fiind în pre-
La bursa epiploană se poate ajunge prin tăierea epiploonului mic sau a ligamentului gastro-colon (metoda cel mai des folosită) sau a mezenterului colonului transvers, precum și prin deschiderea epiploană.
Bursa hepatică este situată între lobul drept al ficatului și diafragmă. Deasupra și în fața acesteia este diafragma, dedesubt este suprafața superioară-posterior a lobului drept al ficatului, în spate este partea dreaptă a ligamentului coronar al ficatului (lig.coronarium), în stânga este ligamentul falciform. săpa. falciforme). Porțiunea bursei hepatice dintre suprafața posterioară a lobului drept al ficatului, diafragmă și ligamentul coronar se numește spațiu subfrenic drept (suprahepatic). În jos, trece în frânghia laterală dreaptă a etajului inferior al cavității abdominale.
În spațiul subfrenic drept se pot forma abcese subdiafragmatice ca o complicație a ulcerelor purulente, colecistite, stomac perforat și duodenal.
Ca urmare a rănirii organelor goale, a ulcerelor de stomac perforate și a altor afecțiuni patologice, aerul intră în cavitatea abdominală, care, atunci când corpul este în poziție verticală, se acumulează în bursa hepatică. Poate fi găsit în timpul fluoroscopiei.
Punga pregastrica (bursa pregastrica) este situata in fata stomacului, iar deasupra se afla diafragma si lobul stang al ficatului, in spate - epiploonul mic si peretele anterior al stomacului, in fata - peretele anterior al ficatului. abdomen. În dreapta, sacul pancreatic este separat de bursa hepatică prin ligamentul falciform și ligamentele rotunde ale ficatului, iar în stânga nu are margine pronunțată.
Între suprafața superioară a lobului stâng al ficatului și suprafața inferioară a diafragmei se formează un decalaj, sau spațiul subfrenic stâng, delimitat de canalul lateral stâng al etajului inferior al cavității abdominale de un permanent frenico-colonic. ligament.
Planșeul abdominal inferior este spațiul dintre mezenterul colonului transvers și cavitatea pelviană. Colonul ascendent și cel descendent și rădăcina mezenterică a intestinului subțire îl împart în 4 secțiuni: canalele laterale drept și stâng și sinusurile mezenterice drepte și stângi.
Canalul lateral drept este situat între peretele abdominal lateral drept și colonul ascendent. Deasupra ajunge în spațiul subfrenic drept, dedesubt continuă în fosa iliacă dreaptă și în pelvisul mic, deoarece ligamentul frenico-colonic drept este slab exprimat și uneori complet absent. În timpul mișcării diafragmei are loc o acțiune de aspirație în bursa hepatică, astfel infecția în canalul lateral drept se extinde de jos în sus, în spațiul subfrenic drept.
Canalul lateral stâng trece între colonul descendent și peretele abdominal lateral stâng. Deasupra este blocată de un ligament frenico-colonic stâng bine delimitat și constant, iar dedesubt trece în fosa iliacă stângă și pelvisul mic.
Sinusul mezenteric drept (sinus mesentericus dexter) are forma unui triunghi dreptunghic cu baza îndreptată în sus. Limitele sinusului sunt: în partea de sus - colonul transvers cu mezenterul, în stânga și dedesubt - mezenterul intestinului subțire, în dreapta - colonul ascendent. În față, sinusul mezenteric este înconjurat de un epiploon mare. Formația anatomică specificată este umplută cu bucle ale intestinului subțire.
Sinusul mezenteric stâng (sinus mesentericus sinister) are și el forma unui triunghi dreptunghic, dar cu baza îndreptată în jos. Este mai mare ca dimensiune decât sinusul mezenteric drept. Limitele formațiunii anatomice specificate sunt: în partea de sus - o zonă mică a colonului transvers, în stânga - colonul descendent, în dreapta - mezenterul intestinului subțire. În față, sinusul mezenteric stâng este acoperit cu un epiploon mare, de jos este deschis și trece direct în cavitatea pelviană. Acest sinus este plin de bucle ale intestinului subțire. În poziția verticală a trunchiului, cele mai adânci sunt secțiunile superioare ale sinusurilor.
Sinusurile mezenterice sunt conectate printr-un decalaj între mezenterul colonului transvers și flexura jejunală duodenală (flexura duodenojejunalis).
În locurile în care peritoneul trece de la pereții cavității abdominale la organe sau de la un organ la altul, se formează buzunare ale cavității abdominale.
Recesul duodenal superior și inferior (recessus duodenalis superior et inferior) sunt situate la joncțiunea duodenului în duoden. Adâncimea lor fluctuează în centimetri, dar uneori poate crește brusc, drept urmare depresiunile se transformă într-un buzunar situat în direcția spațiului retroperitoneal. Astfel, se formează un sac herniar, în care pot cădea ansele intestinului subțire, - o adevărată hernie internă sau Treitz.
Pungile ileocecale superioare și inferioare se formează la locul unde ileonul devine cecum. În acest caz, cea superioară este situată între marginea superioară a părții finale a ileonului și suprafața interioară a colonului ascendent, iar cea inferioară se află între suprafața inferioară a părții finale a ileonului și peretele cecum.
Cavitatea posterioară (recessus retrocaecalis) sub formă de cavitate în peritoneul parietal de pe peretele posterior al abdomenului este situată în spatele cecului.
Depresiunea intersigmoidiană (recessus intersigmoideus) este o formațiune în formă de pâlnie sau cilindrică, cu o intrare rotundă sau ovală.
În față, este înconjurat de mezenterul colonului sigmoid, în spate - de peritoneul parietal, deschizându-se ușor în canalul lateral stâng al cavității peritoneale. În cavitatea intersigmoidiană, ca și în cele de mai sus, se poate forma o hernie internă.
Există o cantitate mică de lichid (30 cc) în cavitatea abdominală, ceea ce face ca suprafața organelor interne să fie umedă, făcându-le ușor de mutat în interiorul cavității.
Articolul a fost pregătit și editat de: chirurgCavitatea abdominală este partea din cavitatea abdominală acoperită de peritoneul parietal. La bărbați, este închisă, iar la femei comunică cu cavitatea uterină prin orificiile trompelor uterine.
Stratul visceral al peritoneului acoperă organele situate în cavitatea abdominală. Organele pot fi acoperite de peritoneu pe toate părțile (intraperitoneal), pe trei părți (mezoperitoneal) și extraperitoneal (pe o parte sau culcate extraperitoneal). Organele acoperite de peritoneu intraperitoneal au o mobilitate semnificativă, care este crescută de mezenter sau ligamente. Deplasarea organelor mezoperitoneale este nesemnificativă (Fig. 123).
Particularitatea peritoneului este că mezoteliul (primul strat al peritoneului) formează o suprafață netedă, care asigură alunecarea organelor în timpul peristaltismului și modificărilor de volum. În cavitatea peritoneală, în condiții normale, există o cantitate minimă de lichid seros transparent, care hidratează suprafața peritoneului și umple golurile dintre organe și pereți. Mișcările organelor între ele și cu peretele abdominal se efectuează cu ușurință și fără frecare, datorită faptului că toate suprafețele de contact sunt netede și umede. Există un sigiliu între peretele frontal al abdomenului și organele interne. "
În zona diafragmei, peritoneul devine mai subțire la locul „trapelor de aspirație”. Degajarea trapelor se modifică în timpul mișcărilor respiratorii ale diafragmei, ceea ce asigură efectul lor de aspirație. „Trapele de aspirație” se găsesc și în peritoneul cavității rectal-chistice la bărbați și în cavitatea rectal-uterină la femei.
Distingeți între zonele transudatorii, de aspirație și indiferente față de cavitatea fluidă ale peritoneului. Locurile transudatorii - intestinul subțire și ligamentele largi ale uterului. Secțiunile de aspirație ale peritoneului parietal sunt diafragma și fosa iliacă.
Cavitatea abdominală de către mezenterul colonului transvers este împărțită în două etaje: superior și inferior, care comunică între ele din față prin fisura preomentală și din lateral prin canalele laterale drept și stâng. În plus, podeaua peritoneală a pelvisului mic este izolată.
Etajul superior al cavității abdominale este situat între diafragmă și mezenterul colonului transvers. În ea, stomacul, splina și mezoperitoneal - ficatul, vezica biliară și partea superioară a duodenului - sunt acoperite intraperitoneal. Pancreasul aparține etajului superior al cavității abdominale, deși se află retroperitoneal, iar o parte a capului este situată sub rădăcina mezenterului colonului transvers. Organele enumerate, ligamentele lor și mezenterul colonului transvers limitează spațiile izolate, crăpăturile și pungile din etajul superior al cavității abdominale.
Genți de la ultimul etaj. Spațiul dintre diafragmă și ficat este împărțit de ligamentul falciform în două secțiuni: stânga și dreapta.
Punga hepatică dreaptă, sau bursa hepatica dextra, este decalajul dintre lobul drept al ficatului și diafragmă. De sus este delimitat de diafragmă, de jos - de lobul drept al ficatului, în spate - de partea dreaptă a ligamentului coronar și în stânga - de ligamentul falciform al ficatului. În el se disting spațiul subfrenic drept și spațiul subhepatic.
Spațiul subfrenic drept este situat cel mai adânc între suprafața posterioară a lobului drept al ficatului, diafragmă și ligamentul coronar. În spațiul subfrenic, ca și în cel mai profund loc al bursei hepatice, lichidul care s-a revărsat în cavitatea abdominală poate fi reținut. Spațiul subfrenic trece în majoritatea cazurilor direct în canalul lateral drept al etajului inferior al cavității abdominale. Prin urmare, exudatul inflamator din fosa iliacă dreaptă se poate deplasa liber spre spațiul subfrenic și poate duce la formarea unui abces închis, numit abces subfrenic. Cel mai adesea se dezvoltă ca o complicație a ulcerelor gastrice și duodenale perforate, apendicitei distructive, colecistitei.
Spațiul subhepatic este partea inferioară a i favei bursei hepatice și este situat între suprafața inferioară a lobului drept al ficatului, colonul transvers și mezenterul acestuia, la dreapta hilului hepatic și hepato- ligamentul duodenal. În spațiul subhepatic se disting secțiunile anterioară și posterioară. Aproape întreaga suprafață peritoneală a vezicii biliare, suprafața exterioară superioară a duodenului, este orientată spre secțiunea anterioară a acestui spațiu. Secțiunea posterioară, situată la marginea posterioară a ficatului, este partea cel mai puțin accesibilă a spațiului subhepatic - o depresie numită buzunar renal-hepatic. Abcesele rezultate din perforarea unui ulcer duodenal sau colecistita purulentă sunt localizate mai des în secțiunea anterioară, în timp ce răspândirea unui abces periapendicular are loc în principal în spațiul subhepatic posterior.
Spațiul subfrenic stâng este format din burse larg comunicate: hepaticul stâng și pregastric.
Bursa hepatică stângă este un spațiu între lobul stâng al ficatului și diafragmă, delimitat în dreapta de ligamentul falciform al ficatului, partea posterioară stângă a ligamentului coronar și ligamentul triunghiular stâng al ficatului. Această bursă este mult mai mică ca lățime și adâncime decât bursa hepatică dreaptă și, de obicei, nu iese în evidență ca o parte specială a spațiului subfrenic.
Punga pregastrica este limitată din spate de epiploonul mic și de stomac, din partea superioară spre lobul stâng al ficatului, de la diafragmă, din față spre peretele abdominal anterior, de la dreapta la semiluna și ligamentele rotunde ale ficatul; la stânga, punga pregastrica nu are margine pronunțată. În partea exterioară-posterior a spațiului subfrenic stâng se află splina cu ligamente: gastro-splenic și diafragmatic-splenic. () t al canalului lateral stâng, este separat de ligamentul frenico-colonic stâng. Acest ligament este adesea larg, acoperă polul inferior al splinei și se numește ligament de suspensie al splinei. Astfel, patul splinei este bine delimitat de canalul lateral stâng, acesta fiind un buzunar orb (saccus caecus lienalis). Spațiul subfrenic stâng joacă un rol mult mai mic decât cel drept, ca loc de formare a abcesului. Procesele purulente care se dezvoltă rar în acest spațiu tind să se răspândească între lobul stâng al ficatului și stomac până la colonul transvers sau la stânga până la sacul orb al splinei. Comunicarea între sacul hepatic drept și sacul pregastric se realizează printr-un decalaj îngust între ficat și partea pilorică a stomacului, în fața omentului mic.
Bursa omentală (bursa omentalis) este un spațiu mare, închis, sub formă de fante, al cavității abdominale, cel mai izolat și cel mai profund.
Peretele anterior al bursei omentale este format din epiploonul mic, peretele posterior al stomacului și ligamentul gastro-colonic (partea inițială a epiploonului mare). Epiploul mic este format din trei ligamente care trec unul în celălalt: hepato-duodenal, hepato-gastric și diafragmatic-gastric. Peretele inferior al bursei omentale este format din colonul transvers și mezenterul acestuia. De sus, bursa omentală este delimitată de lobul caudat al ficatului și de diafragmă, peretele posterior este format din peritoneul parietal, care acoperă fața pancreasului, aorta, vena cavă inferioară, polul superior al stângi. rinichi cu glanda suprarenală, în stânga este delimitat de splină cu ligamentul gastro-splenic, iar peretele drept nu este pronunțat.
În bursa omentală se disting depresiuni sau răsuciri: cea superioară este situată în spatele lobului caudat al ficatului și ajunge la diafragmă, cea inferioară se află în mezenterul colonului transvers și splenic.
Intrarea în bursa epiploană este posibilă numai prin deschiderea omentală, delimitată în față de ligamentul hepato-duodenal, în spate de ligamentul hepato-renal, în grosimea căruia se află vena cavă inferioară, de sus de lobul caudat al ficatul, de jos de ligamentul renal-duodenal.
Orificiul pentru pressea permite trecerea unuia sau două degete, dar în caz de aderență se poate închide și apoi presetupa este un spațiu complet izolat. Conținutul stomacului se poate acumula în punga omentală atunci când un ulcer se perforează;
nigsya procese purulente ca urmare a bolilor inflamatorii ale pancreasului.
Există trei acces operativ la punga omentală pentru examinare, revizuire a organelor și operații asupra acestora (Fig. 124):
1. Prin ligamentul gastrocolic, care este cel mai preferat deoarece poate fi disecat pe scară largă. Este folosit pentru a examina peretele posterior al stomacului și pancreasului în caz de inflamație și leziuni.
2. Printr-o gaură din mezenterul colonului transvers într-un loc avascular se poate examina cavitatea bursei omentale și se poate aplica o anastomoză gastrointestinală.
3. Prin ligamentul hepato-gastric accesul este mai convenabil când stomacul este coborât. Folosit în operații pe artera celiacă.
Canale și sinusuri ale etajului inferior. Etajul inferior al cavității abdominale ocupă spațiul dintre mezenterul colonului transvers și pelvisul mic. Colonul ascendent și descendent, rădăcina mezenterului intestinului subțire împarte etajul inferior al cavității abdominale în patru secțiuni: canalele laterale drept și stâng și dreapta și stânga (sinusurile mezenterice (Fig. 125).
Canalul lateral drept este situat între colonul ascendent și peretele lateral drept al abdomenului. În partea de sus, canalul trece în spațiul subchafragmatic, în partea de jos - în fosa iliacă dreaptă și apoi în pelvisul mic.
Canalul lateral stâng este delimitat de colonul descendent și peretele lateral stâng al abdomenului și trece în
regiunea iliacă stângă. Cele mai adânci în poziție orizontală sunt părțile superioare ale canalelor.
Sinusul mezenteric drept din dreapta este delimitat de colonul ascendent, de sus de mezenterul colonului transvers, la stânga și dedesubt de mezenterul intestinului subțire. Acest sinus este în mare măsură delimitat de alte părți ale cavității abdominale. În poziție orizontală, cel mai adânc este colțul din dreapta sus al sinusului.
Sinusul mezenteric stâng este mai mare decât cel drept. De sus este delimitat de mezenterul colonului transvers, de la stânga la colonul descendent și de mezenterul colonului sigmoid, la dreapta de mezenterul intestinului subțire. De jos, sinusul nu este limitat și comunică direct cu cavitatea pelviană. În poziție orizontală, cel mai profund este unghiul sinusal superior. Ambele sinusuri mezenterice comunică între ele prin decalajul dintre mezenterul colonului transvers și partea inițială a jejunului. Exudatul inflamator din sinusurile mezenterice se poate răspândi în canalele laterale ale cavității abdominale. Sinusul mezenteric stâng este mai mare decât cel drept și, din cauza absenței restricțiilor anatomice în părțile sale inferioare, procesele supurative care se dezvoltă în sinus tind să coboare în cavitatea pelviană mult mai des decât din sinusul mezenteric drept.
Alături de tendința exsudatelor inflamatorii de a se răspândi în toate fisurile cavității abdominale, există premise anatomice pentru formarea peritonitei închise atât în canalele laterale, cât și în sinusurile mezenterice, în special în cele drepte, cât mai închise. În timpul operațiilor asupra organelor cavității abdominale, în special în cazul peritonitei, este important să se ia ansele intestinului subțire mai întâi spre stânga, apoi spre dreapta și să se îndepărteze puroi și sângele din sinusurile mezenterice pentru a preveni formarea de abcese închise.
Buzunare abdominale. Peritoneul, trecând de la organ la organ, formează ligamente, alături de care sunt depresiuni, numite pungi (recessus).
Recessus duodenojejunalis se formează la locul de trecere a duodenului în jejun, recessus iliocaecalis superior se formează la locul în care ileonul se varsă în orb în regiunea unghiului ileo-cecal superior, se formează recessus iliocaecalis inferior în regiune al recesului intestinal inferior unghiul ileal intersigmoideus este o depresiune în formă de pâlnie între mezenterul colonului sigmoid și peritoneul parietal, începutul său îndreptat spre canalul lateral stâng.
Buzunarele peritoneului pot deveni un loc pentru formarea herniilor interne. Pungile peritoneale cu hernii interne pot fi foarte mari. Herniile interne se pot ciupi și pot provoca obstrucție intestinală.
Anatomia topografică a stomacului. Stomacul este organul laringian al sistemului digestiv și este o mărire mistică, saculară, a tubului digestiv, situată între esofag și duoden.
Holotopie. Stomacul este proiectat pe peretele abdominal anterior din hipocondrul stâng și propria sa regiune epigastrică.
Departamente. Intrarea din stomac se numește cardiacă, iar ieșirea este pilorică. Perpendicularul, coborât de la esofag la curbura mare, împarte stomacul în secțiunea cardiacă, formată din fund și corp, și secțiunea pilorică, formată din vestibul și canalul piloric. În stomac se disting curbura mare și mică, suprafețele anterioare și posterioare.
Sintopie. Se distinge conceptul de „câmpuri sintopice ale stomacului”. Acestea sunt locurile în care stomacul atinge organele adiacente. Câmpurile sintopice ale stomacului trebuie luate în considerare în cazul leziunilor concomitente, pătrunderii ulcerelor și germinării tumorilor stomacale. Pe peretele anterior al stomacului se disting trei câmpuri sintopice: hepatic, diafragmatic și liber, care se află în contact cu peretele anterior al abdomenului. Acest câmp se mai numește și triunghiul gastric. Acest site este utilizat în mod obișnuit pentru gastrootomii și gastrostomii. Dimensiunile triunghiului gastric depind de umplerea stomacului. Pe peretele din spate al stomacului se disting cinci câmpuri sintopice: splenic, renal, suprarenal, pancreas și colon-intestinal.
Poziţie. În cavitatea abdominală, stomacul ocupă o poziție centrală la etajul superior. Cea mai mare parte a stomacului este situată în spațiul subfrenic stâng, limitând partea din spate a sacului pregastric, iar în față - omentalul. Poziția stomacului corespunde gradului de înclinare a axei longitudinale a stomacului. Shevkunenko, în conformitate cu locația axei stomacului, a identificat trei tipuri de poziții: verticală (forma cârlig), orizontală (forma cornului), longitudinal oblic. Se crede că poziția stomacului este direct proporțională cu tipul de corp.
Atitudine față de peritoneu. Stomacul este în poziție intraperitoneală. În locurile de tranziție ale foilor peritoneului pe curburele mai mici și mai mari, se formează ligamentele stomacului. Ligamentele stomacului sunt împărțite în superficiale și profunde. Ligamentele superficiale:
1) gastro-colon (parte a omentului mare);
2) gastro-splenice, vasele gastrice scurte trec prin ea, vasele splenice sunt situate în spatele ligamentului;
3) gastro-diafragmatice;
4) frenico-esofagiana, in care ramura esofagiana trece din artera gastrica stanga;
5) hepato-gastric, în ea de-a lungul curburii mici există o arteră gastrică stângă și o venă;
6) hepato-pilor - continuarea ligamentului hepatic/xlural. Are forma unei fâșii înguste întinsă între poarta ficatului și pilor, formează partea intermediară între gii hepato-gastric și hepato-duodenal și câini și servește ca margine dreaptă la disecția ligamentelor stomacului.
Ligamentele profunde:
1) gastro-pancreas (când peritoneul trece de sus - Icro marginea pancreasului spre spatele stomacului);
2) cu piloro-pancreasul (între otica pilorică a stomacului și partea dreaptă a pancreasului);
3) lateral diafragmatic-pico-venos.
Alimentarea cu sânge a stomacului. Stomacul este înconjurat de un inel
vase anastomozatoare largi, care dau ramuri intramurale si formeaza o retea densa in submucoasa (Fig. 126). Sursa de alimentare cu sânge este trunchiul celiac, din care artera gastrică stângă se extinde direct la curbura mai mică a stomacului. Artera gastrică dreaptă se îndepărtează de artera hepatică comună, care se anastomozează cu stânga pe curbura mică a stomacului, formând un arc arteral de curbură mică. Arterele gastroepiploice stângă și dreaptă formează un arc de curbură mai mare și există și artere gastrice scurte.
Inervația stomacului. Stomacul are un aparat nervos complex. Principalele surse de inervație sunt nervii vagi, plexul celiac și derivații săi: gastric, hepatic, splenic, plexul mezenteric superior. Nervii vagi, ramificați pe esofag, formează plexul esofagian, ramurile ambilor nervi sunt amestecate și conectate în mod repetat. Trecând de la esofag la stomac, ramurile stropirii esofagiene sunt concentrate în mai multe trunchi: cel stâng trece la suprafața anterioară a stomacului, iar cel drept trece la suprafața posterioară a stomacului, dând ramuri ficatului. , plexul solar, rinichii și alte organe. De la nervul vag stâng până la partea pilorică a stomacului, o ramură lungă a lui Latarzhe pleacă. Nervii vagi sunt un sistem complex de conducere care conectează fibrele nervoase cu diferite scopuri funcționale la stomac și alte organe. Există un număr mare de conexiuni între nervii stângi și drepti din torace și cavitățile abdominale, aici are loc schimbul de fibre. Prin urmare, nu se poate vorbi de inervația exclusivă a peretelui gastric anterior de către nervul vag stâng și a peretelui posterior de cel drept. Nervul vag drept merge mai des sub forma unui singur trunchi, iar cel stâng formează de la una până la patru ramuri, mai des sunt două.
Ganglionii limfatici gh> dka. Ganglionii limfatici regionali ai stomacului sunt localizați de-a lungul curburii mai mici și mai mari, precum și de-a lungul arterelor gastrice stângi, hepatice comune, splenice și celiace. Potrivit lui A. V. Melnikov (1960), drenajul limfatic din stomac are loc prin patru colectoare (bazine) principale, fiecare dintre acestea incluzând 4 etape.
Colectorul de drenaj limfatic I colectează limfa din partea piloroangrală a stomacului, adiacentă curburii mari. Prima etapă sunt ganglionii limfatici situati în grosimea ligamentului gastrocolic de-a lungul curburii mari, în vecinătatea pilorului, a doua etapă sunt ganglionii limfatici de-a lungul marginii capului pancreatic sub și în spatele pilorului, a treia> tap sunt ganglionii limfatici situati în grosimea mezenterului intestinului subțire, iar al patrulea este ganglionii limfatici para-aortici retroperitoneali.
În 7 / limfa colector de drenaj limfatic curge din partea antrului piloric, adiacentă curburii mici, și parțial din corpul stomacului. Prima etapă sunt ganglionii limfatici retropilorici, a doua este ganglionii limfatici din epiploonul mic din partea alimentară a curburii mici, în zona pilorului și duodenului, imediat după pilor, a treia etapă este limfa. noduri situate în grosimea ficatului ligamentului intragastric. A patra etapă A. V. Melnikov a luat în considerare ganglionii limfatici din poarta ficatului.
Colectorul III colectează limfa din corpul stomacului și curbura mică, secțiunile adiacente ale pereților anterior și posterior, picturile, partea medială a fornixului și esofagul abdominal. Prima etapă sunt ganglionii limfatici situati într-un lanț de-a lungul curburii mici a țesutului epiploonului mic. Nodurile superioare ale acestui lanț se numesc paracardice; cu cancerul cardiac, sunt afectați în primul rând de metastaze. Ganglionii limfatici de-a lungul vaselor gastrice stângi, în grosimea ligamentului gastro-pancreatic, sunt a doua etapă. Etapa I - ganglioni limfatici de-a lungul marginii superioare a pancreasului și în zona cozii. A patra etapă - ganglionii limfatici din țesutul paraesofagian deasupra și sub diafragmă.
În colectorul IV, limfa curge din partea verticală a curburii mari a stomacului, pereții anteriori și posteriori adiacenți și o parte semnificativă a fornixului stomacului. Ganglionii limfatici localizați în ligamentul gastrocolic din stânga sus reprezintă prima etapă. A doua etapă sunt ganglionii limfatici de-a lungul arterelor scurte ale stomacului, a treia etapă sunt ganglionii limfatici de la poarta splinei. A patra etapă A. V. Melnikov a luat în considerare înfrângerea splinei.
Cunoașterea anatomiei ganglionilor regionali ai tuturor colectorilor este extrem de importantă pentru funcționarea corectă a stomacului cu respectarea principiilor oncologice.
Anatomia topografică a duodenului. Duodenul (duodenul) este secțiunea inițială a intestinului subțire. În față, este acoperit de lobul drept al ficatului și mezenterul colonului transvers, el însuși acoperă capul pancreasului, astfel, duodenul se află adânc și nicăieri adiacent direct peretelui abdominal anterior. Duodenul este împărțit în patru părți. Este format dintr-o parte orizontală superioară, una descendentă, una inferioară orizontală și o parte ascendentă. Cunoașterea sintopiei duodenului ajută la explicarea direcției de penetrare a ulcerului, creșterea tumorii și răspândirea flegmonului în ruptura retroperitoneală a organului.
Partea superioară a duodenului, lungă de 4-5 cm, este situată între pilor și cotul superior al duodenului și merge spre dreapta și înapoi de-a lungul suprafeței drepte a coloanei, trecând în partea descendentă. Aceasta este partea cea mai mobilă a intestinului, acoperită pe toate părțile de peritoneu. Toate celelalte părți ale intestinului sunt acoperite cu peritoneul doar în față. În partea inițială a duodenului, se determină o expansiune, care se numește bulb duodenal. Partea superioară a duodenului de sus; în contact cu lobul pătrat al ficatului, în față - cu vezica biliară, în spate - cu vena portă, artera gastro-duodenală, ductul biliar comun. De jos și din interior spre intestin este capul pancreasului.
Partea descendentă a duodenului, lungă de 10 și 2 cm, este situată între flexura duodeni superioară și flexura duodeni inferioară. Această parte a duodenului este inactivă și este acoperită de peritoneu doar în față. Porțiunea descendentă a duodenului în față este mărginită de lobul drept al ficatului, mezenterul colonului transvers, în spate - cu poarta rinichiului drept, piciorul renal, vena cavă inferioară. În exterior, există partea ascendentă și flexura hepatică a colonului, din interior - capul pancreasului. Canalul biliar comun și canalul pancreatic se deschid în partea descendentă a duodenului. Ele străpung peretele posterior al părții descendente a duodenului în secțiunea medie a acestuia și se deschid pe papila mare (Vater) a duodenului. Deasupra ei poate exista o papilă duodenală mică nepermanentă, pe care se deschide canalul pancreatic accesoriu.
De la curbura inferioară a duodenului începe - 1 "și partea sa orizontală de 2 până la 6 cm lungime, acoperită în față de peritoneu. Partea orizontală (inferioară) se află la nivelul vertebrelor lombare III și IV, sub mezenterul. colon transvers, parțial în spatele rădăcinii mezenterului intestinului subțire Prima porțiune oriuntală a duodenului trece într-o porțiune ascendentă de 6-10 cm lungime. Porțiunea ascendentă se termină cu o îndoire de 17 duodenală acoperită cu un peritoneu în față și pe laterale.în față - colonul transvers, anse ale intestinelor gon, rădăcina mezenterului intestinului subțire și vasele mezenterice superioare, în spate - mușchiul psoas drept, mutul cavitar inferior, aorta, vena renală stângă.
Leagă duodenul. Ligamentul hepatoduodenal este situat între portalul hepatic și Hi inițial (fractura părții superioare a duodenului. Fixează porțiunea I inițială a intestinului și limitează deschiderea omentală).< переди. В связке располагаются: общий желчный проток справа, | обственная печеночная артерия слева, а между ними и сзади - поротная вена. Двенадцатиперстно-почечная связка в виде склад- Mi брюшины натянута между наружным краем нисходящей части шенадцатиперстной кишки и правой почкой, где она переходит в париетальную брюшину, расположенную кпереди от почки. Она 01 раничивает сальниковое отверстие снизу. Большую роль в фик- i.iiшп двенадцатиперстно-тощекишечного изгиба играет связка I рейтца (lig. duodenojejunalis).
În partea superioară, duodenul este acoperit pe ambele părți de peritoneu. Părțile descendentă și orizontală ale raselor sunt retroperitoneale de sud, partea ascendentă ocupă o poziție intraperitoneală.
Alimentarea cu sânge a duodenului (vezi Fig. 126) I a "trece din sistemul trunchiului celiac și irregularis mezenteric superior. Arterele duodenale pancreatice superioare și inferioare au ramuri anterioare și posterioare. Ca urmare a anastomozei dintre ele. , se formează arcade arteriale anterioare și posterioare, care merg între semicercul concav al duodenului și capul pancreasului, ceea ce face imposibilă separarea lor în timpul intervenției chirurgicale și obligă să fie îndepărtate ca un singur bloc - rezecție pancreatoduodenală, efectuată, de exemplu, în cancerul mamelonului lui Vater sau o tumoare în capul pancreasului.
Glande mari ale tractului digestiv
Anatomia topografică a ficatului. Ficatul aparține glandelor mari ale tractului digestiv. Ficatul se distinge prin patru caracteristici morfofuncționale: 1) este cel mai mare organ; 2) are trei sisteme circulatorii: arterial, venos si portal; 3) toate substanțele care intră în tractul gastrointestinal trec prin el; 4) servește ca un imens depozit de sânge; 5) participă la toate tipurile de metabolism, sintetizează albumine, globuline, factori ai sistemului de coagulare a sângelui, joacă un rol important în metabolismul carbohidraților și grăsimilor și detoxifierea organismului, joacă un rol important în producția limfatică și circulația limfatică.
Gautopia. Ficatul unui adult este situat în hipocondrul drept, regiunea epigastrică însăși și parțial în hipocondrul stâng. Proiecția ficatului pe peretele abdominal anterior are forma unui triunghi și poate fi construită în trei puncte: punctul superior este în dreapta la nivelul celui de-al 5-lea cartilaj costal de-a lungul liniei media-claviculare, punctul inferior este al 10-lea. spațiu intercostal de-a lungul liniei mediaxilare, în stânga - la nivelul cartilajului 6-a costal de-a lungul liniei parasternale. Marginea inferioară a ficatului coincide cu arcul costal. În spate, ficatul este proiectat pe peretele toracic, în dreapta vertebrelor 10-11 toracice.
Poziția ficatului. Ficatul în raport cu planul frontal poate fi situat: 1) în poziţia dorsopetală, suprafaţa diafragmatică a ficatului este aruncată înapoi iar marginea anterioară a acestuia poate fi situată deasupra arcului costal; 2) în poziție ventropetală, suprafața diafragmatică este orientată înainte, iar suprafața viscerală - înapoi. In pozitie ventropetala, accesul chirurgical la suprafata inferioara a ficatului este dificil, iar in pozitie dorsopetala, la cea superioara.
Ficatul poate lua o poziție pe partea dreaptă, apoi lobul drept este foarte dezvoltat, iar dimensiunea lobului stâng este redusă. () coloana vertebrală ocupă o poziție aproape verticală, uneori situată doar în jumătatea dreaptă a cavității abdominale. Poziția pe partea stângă a ficatului se caracterizează prin localizarea organului în plan orizontal și cu un lobul stâng bine dezvoltat, care în unele cazuri se poate extinde dincolo de splină.
Sintopia ficatului. Suprafața diafragmatică a juliului drept al ficatului este mărginită de cavitatea pleurală, lobul stâng - cu pericardul, de care este separat de diafragmă. Suprafața viscerală a ficatului intră în contact cu diverse organe, din care se formează depresiuni la suprafața ficatului. Lobul stâng al ficatului este mărginit de capătul inferior al esofagului și de stomac. Partea pilorică a stomacului este adiacentă lobului pătrat. Lobul drept al ficatului din regiunea de aderență a gâtului vezicii biliare este mărginit de partea superioară orizontală a duodenului. 11 din dreapta este în contact cu colonul transvers și cu curbura hepatică a colonului. În spatele acestei impresii, suprafața lobului drept al ficatului este mărginită de rinichiul drept și glanda suprarenală. Sintopia ficatului trebuie luată în considerare atunci când se evaluează posibilele variante de leziuni combinate ale organelor abdominale și toracice.
Poarta ficatului este o formațiune anatomică, care este formată din șanțurile transversale și longitudinale stângi ale suprafeței viscerale a ficatului. Aici, vasele și nervii intră în ficat și ies canalele biliare și vasele limfatice. La poarta ficatului, vasele și canalele sunt accesibile pentru tratament chirurgical, deoarece sunt situate superficial, în afara parenchimului organului. Forma porții este de importanță practică: deschisă, închisă și intermediară. Cu forma deschisă a porții ficatului, șanțul transversal comunică cu șanțurile sagitale stângi și accesorii, creând astfel condiții favorabile pentru accesul la canalele lobare și segmentare. Cu forma închisă a porții hepatice, nu există nicio comunicare cu șanțul sagital stâng, nu există șanțuri suplimentare, dimensiunea porții este redusă, prin urmare, este imposibil să izolați vasele și canalele segmentare în poarta ficatului fără a diseca perchimul acestuia. .
Poarta ficatului poate fi situată la mijloc între marginile ficatului sau deplasată în spatele sau în fața acestuia. În cazul deplasării posterioare a porții, se creează condiții mai dificile pentru accesul prompt la vasele și canalele sistemului portal atunci când se efectuează rezecții hepatice și operații pe căile biliare.
Relația cu peritoneul este mezoperitoneală, adică ficatul este acoperit de peritoneu pe trei părți. Suprafața posterioară a ficatului nu este acoperită de peritoneu, se numește câmp extraperitoneal al ficatului sau pars m.ida.
Aparatul ligamentar al ficatului este de obicei împărțit în ligamente adevărate și ligamente peritoneale. Ligamentele adevărate: 1) coronare, fixând ferm suprafața posterosuperioară a ficatului de diafragmă, trecând în ligamente triunghiulare de-a lungul marginilor; 2) semilună, situată în plan sagital la marginea lobilor drept și stâng și care trece în ligamentul abrupt, care merge până la buric și conține o venă ombilicală parțial obliterată. De la suprafața viscerală a ficatului până la organe sunt direcționate ligamentele peritoneale: hepato-gastrice și hepato-duodenale. Ligamentul hepato-duodenal (ligamentul vieții) este considerat cel mai important, deoarece conține ductul biliar comun (dreapta), artera hepatică comună (stânga) și vena portă, situate între ele și posterior. Comprimarea ligamentului hepatoduodenal cu degetele sau cu un instrument special este utilizată pentru a opri temporar sângerarea din ficat.
Aparatul de fixare al ficatului. Ficatul este menţinut în poziţia anatomică corectă: 1) câmpul extraperitoneal (partea suprafeţei posterioare a ficatului neacoperită de peritoneu); 2) vena cavă inferioară, situată pe suprafața posterioară a ficatului și primind venele hepatice. Deasupra ficatului, vena este fixată în deschiderea diafragmei, sub aceasta este ferm legată de coloana vertebrală; 3) presiunea intraabdominală, tonusul muscular al peretelui abdominal anterior și acțiunea de aspirație a diafragmei; 4) ligamentele ficatului.
Alimentarea cu sânge a ficatului. Două vase aduc sânge la ficat: artera hepatică și vena portă, 25%, respectiv 75%. Aportul arterial al ficatului provine din artera hepatică comună, care, după ce artera gastro-duodenală părăsește aceasta, se numește arteră hepatică proprie și se împarte în artera hepatică dreaptă și stângă.
Vena portală, v. porta, se formează în spatele capului pancreasului. Aceasta este prima secțiune a venei numită pars pancreatica. A doua secțiune a venei porte este situată în spatele părții orizontale superioare a duodenului și este înfășurată de pars retroduodenalis. A treia secțiune a venei este situată în diafisul ligamentului hepatoduodenal deasupra părții orizontale superioare a duodenului și se numește pars supraduodenaiis. Vena portă colectează sânge din organele nepereche ale cavității abdominale: intestine, splină, stomac, este formată din trei trunchiuri mari: vena splenică, venele mezenterice superioare și mezenterice inferioare.
La poarta ficatului, artera hepatică, vena portă și canalul biliar formează o triadă portală - triada Glisson.
Yenul de ficat, vv. hepatice i, sunt colectate din venele lobulare centrale și, în cele din urmă, formează trei trunchiuri mari, venele hepatice drepte, stângi și mijlocii, care ies din țesutul hepatic pe suprafața posterioară la marginea superioară (poarta cavă a ficatului) și curg. în vena cavităţii inferioare la nivelul trecerii acesteia prin diafragmă.
Structura ficatului, diviziunea segmentară. Împărțirea ficatului în lobi drept, stâng, caudați și pătrați, acceptată în anatomia clasică, este inacceptabilă pentru chirurgie, deoarece limitele externe ale lobilor nu corespund arhitecturii interne a sistemelor vasculare și biliare. Divizarea modernă a pechiei în segmente se bazează pe principiul coincidenței cursului ramurilor de ordinul întâi a celor trei sisteme hepatice: portal, arterial și biliar, precum și localizarea trunchiurilor venoase principale ale ficatului. . Vena portă, artera hepatică și căile biliare sunt numite sistem portal (triada portală, triada lui Glisson). Cursul tuturor elementelor sistemului portal din interiorul ficatului este relativ același. Venele hepatice se numesc sistemul caval. Cursul vaselor și al căilor biliare ale sistemului portal al ficatului nu coincide cu direcția vaselor sistemului caval. Prin urmare, în prezent, diviziunea ficatului de-a lungul unei baze portal este mai frecventă. Împărțirea ficatului de-a lungul sistemului portal are o importanță mai mare pentru chirurg, deoarece odată cu izolarea și ligatura elementelor vascular-secretoare în poarta ficatului începe rezecția acestui organ. Cu toate acestea, atunci când se efectuează o rezecție bazată pe divizarea ficatului de-a lungul sistemului portal, este necesar să se țină cont de cursul venelor hepatice (sistemul caval) pentru a nu perturba fluxul venos. În practica clinică, schema diviziunii segmentare a ficatului după Quino, 1957 (Fig. 127) a devenit larg răspândită. În această schemă, ficatul este împărțit în doi lobi, cinci sectoare și opt segmente. Segmentele sunt dispuse în raze în jurul porții. Un lob, un sector și un segment sunt o secțiune a ficatului care are alimentare separată cu sânge, ieșire a bilei, inervație și circulație limfatică. Lobii, sectoarele și segmentele ficatului sunt separate unul de celălalt prin patru fante principale.
 |
ANATOMIA TOPOGRAFICĂ A ETAJULUI SUPERIOR AL CAVITĂȚII ABDOMINALE
Cavitatea abdominală este un spațiu căptușit din interior cu o fascie intraabdominală.
Frontiere: de sus — diafragma, de jos — linia de delimitare, în față — peretele anterolateral, în spate — peretele posterior al abdomenului.
Departamente:
cavitatea abdominală (peritoneală) - un spațiu delimitat de frunza parietală a peritoneului;
spațiu retroperitoneal - spațiul dintre peritoneul parietal și fascia intra-abdominală, căptușind din interior peretele posterior al abdomenului.
Peritoneu
Peritoneul este o membrană seroasă care căptușește pereții abdomenului din interior și acoperă majoritatea organelor sale. Departamente:
Parietal(parietal) peritoneu– căptușind pereții burtă.
Peritoneul visceral– acoperă organele abdominale.
Opțiuni pentru acoperirea organelor cu peritoneul:
intraperitoneal - din toate părțile; mezoperitoneal - pe trei părți (o parte nu este
acoperit); extraperitoneal – pe de o parte.
Proprietățile peritoneului : umiditate, finete, strălucire, elasticitate, bactericid, aderență.
Funcții peritoneale : fixare, de protecţie, excretor, absorbant, receptor, conducător, depunător (sânge).
Accident vascular cerebral peritoneal
Din peretele abdominal anterior, peritoneul trece la suprafața concavă inferioară a diafragmei, apoi în partea superioară.
suprafața ficatului și formează două ligamente: unul în plan sagital - secera, al doilea în plan frontal - ligamentul coronar al ficatului. De la suprafața superioară a ficatului, peritoneul trece pe suprafața sa inferioară și, apropiindu-se de poarta ficatului, se întâlnește cu frunza peritoneului, care merge spre ficat din peretele abdominal posterior. Ambele frunze merg la curbura mai mică a stomacului și partea superioară a duodenului, formând un epiploon mai mic. Acoperind stomacul din toate părțile, foile peritoneului de la curbura sa mare coboară și, întorcându-se, revin și vin în fața colonului transvers către corpul pancreasului, formând un epiploon mare. În zona corpului pancreasului, o vulpe se ridică, formând peretele din spate al cavității abdominale. A doua frunză merge la colonul transvers, o acoperă din toate părțile, revine, formând mezenterul intestinului. Apoi, frunza coboară, acoperă intestinul subțire din toate părțile, își formează mezenterul și mezenterul colonului sigmoid și coboară în cavitatea pelviană.
Pardoseli abdominale
Cavitatea peritoneală de către colonul transvers și mezenterul acestuia este împărțită în două etaje:
Ultimul etaj– situat deasupra colonului transvers intestinul și mezenterul acestuia. Conținut: ficat, splină, stomac, parțial duoden; burse hepatice drepte și stângi, subhepatice, pregastrice și omentale.
Etaj inferior– situat sub colonul transvers intestinul și mezenterul acestuia. Conținut: ansele jejunului și sub-ileonului; cecum și apendice;
colon; canale laterale și sinusuri mezenterice. Rădăcina mezenterică a colonului transvers merge de la dreapta la stânga rinichiului drept, puțin sub mijlocul acestuia, până la mijlocul stâng. Pe drum traversează: mijlocul părții descendente a duodenului; capul pancreasului
glanda Noe și merge de-a lungul marginii superioare a corpului glandei.
Saci Abdominali Superioare
Pungă hepatică dreaptă situat între diafragmă și lobul drept al ficatului și este limitat în spatele coronarianului drept
cu un ligament al ficatului, în stânga - cu un ligament falciform, iar în dreapta și dedesubt se deschide în bursa subhepatică și în canalul lateral drept.
Pungă hepatică stângă se află între diafragmă și stânga lobii ficatului și este delimitat în spate de ligamentul coronar stâng al ficatului, în dreapta de ligamentul falciform, în stânga de ligamentul triunghiular stâng al ficatului, iar în față comunică cu sacul pregastric.
Punga pregastrica situat între stomac și lobul stâng al ficatului și este delimitat în față de suprafața inferioară a lobului stâng al ficatului, în spate de micul epiploon și peretele anterior al stomacului, de sus de porțile ficatului și comunicat cu bursa subhepatică. iar etajul inferior al cavităţii abdominale prin fisura preomentală.
Pungă hepatică delimitat in fata si sus de suprafata inferioara a lobului drept al ficatului, de jos - de colonul transvers si mezenterul acestuia, in stanga - de poarta ficatului si in dreapta se deschide in canalul lateral drept.
Geantă cutie de umplutură formează un buzunar închis în spate stomacul și este format din vestibul și sacul gastro-pancreasului.
Vestibulul cutiei de presa mărginit deasupra cozii
acel lob al ficatului, în față - cu un mic epiploon, dedesubt - cu un duoden, în spate - cu partea parietală a peritoneului, culcat pe aortă și pe vena cavă inferioară.
Cutie de umplutură delimitată în față de ligamentul hepato-duodenal, în care artera hepatică, canalul biliar comun și vena portă sunt așezate, de jos de ligamentul duodenal-renal, în spate de ligamentul hepato-renal, deasupra de lobul caudat al ficatul.
Gastrointestinal- sac pancreas limitat din faţă în spate
este suprafața epiploului mic, suprafața posterioară a stomacului și suprafața posterioară a ligamentului gastro-colon, în spate - peritoneul parietal care căptușește pancreasul, aorta și vena cavă inferioară, deasupra - lobul caudat al ficatului , dedesubt - mezenterul colonului transvers, in stanga - glanda - ligamentele duodenal-splenic si renal-splenic.
Anatomia topografică a stomacului Holotopia: hipocondrul stâng, de fapt ob-
Skeletopia:
foramenul cardiac - la stânga Th XI (în spatele cartilajului coastei VII);
jos - Th X (coasta V pe linia media-claviculară stângă); portar - L1 (VIII coasta dreapta de-a lungul liniei mediane).
Sintopie: deasupra - diafragma și lobul stâng al ficatului, în spate
în stânga - pancreasul, rinichiul stâng, glanda suprarenală și splina, în față - peretele abdominal, dedesubt - colonul transvers și mezenterul acestuia.
Ligamentele stomacului:
hepatic- ligamentul gastric– între poarta ficatului şi curbură mai mică a stomacului; contine arterele gastrice stanga si dreapta, vene, ramuri ale trunchiurilor vagi, vase limfatice si ganglioni.
Diafragmatice- ligamentul esofagian– între diafragmă,
esofagul și partea cardiacă a stomacului; conţine o ramură a arterei gastrice stângi.
Gastrointestinal- ligamentul frenic format ca urmare tranziția peritoneului parietal de la diafragmă la peretele anterior al fundului de ochi și parțial la partea cardiacă a stomacului.
Gastrointestinal- ligamentul splenic– între splină şi curbură mare a stomacului; conține artere și vene scurte ale stomacului.
Gastrointestinal- ligamentul colic– între curbura mare stomac și colon transvers; conţine arterele gastroepiploice drepte şi stângi.
Gastrointestinal- ligamentul pancreasului format în timpul tranziției
de peritoneu de la marginea superioară a pancreasului până la peretele posterior al corpului, cardia și fundusul stomacului; conţine artera ventriculară stângă.
Alimentarea cu sânge a stomacului asigurate de sistemul trunchiului abdominal.
Artera gastrică stângă Se împarte în ramurile alimentare-apă ascendente și descendente, care, trecând de-a lungul curburii mici a stomacului de la stânga la dreapta, renunță la ramurile anterioare și posterioare.
Artera gastrică dreaptăîncepe de la propriu artera hepatică. Ca parte a ligamentului hepato-duodenal, artera ajunge la pilor
partea laterală a stomacului și între frunzele omentului mic de-a lungul curburii mici este îndreptată spre stânga spre artera gastrică stângă, formând un arc arterial al curburii mici a stomacului.
Gastrointestinal stâng- artera omentală este o ramură artera splenica si este situata intre foile ligamentelor gastro-splenic si gastro-colonic de-a lungul curburii mari a stomacului.
Gastrointestinal drept- artera omentalăîncepe de la artera gastro-duodenală și merge de la dreapta la stânga de-a lungul curburii mari a stomacului spre artera gastroepiploică stângă, formând un al doilea arc arterial de-a lungul curburii mari a stomacului.
Arterele gastrice scurte in cantitate 2-7 ramuri pleacă din artera splenică și, trecând în ligamentul gastro-splenic, ajung la fund de-a lungul curburii mari
Venele stomacului însoțesc arterele cu același nume și curg în vena portă sau într-una dintre rădăcinile acesteia.
Drenaj limfatic
Vasele limfatice de deviere ale stomacului se varsă în ganglionii limfatici de ordinul întâi, localizați în epiploonul mic, situat de-a lungul curburii mari, la poarta splinei, de-a lungul cozii și a corpului pancreasului, în pilor și ganglionii limfatici mezenterici superiori. Vasele de deviere de la toți ganglionii limfatici de ordinul întâi enumerați sunt direcționate către ganglionii limfatici de ordinul doi, care sunt localizați în apropierea trunchiului celiac. Din ele, limfa curge în ganglionii limfatici lombari.
Inervația stomacului furnizate de părțile simpatice și parasimpatice ale sistemului nervos autonom. Principalele fibre nervoase simpatice sunt direcționate către stomac din plexul celiac, intră și se răspândesc în organ de-a lungul vaselor extra și intraorgane. Fibrele nervoase parasimpatice din stomac provin din nervii vagi drept și stâng, care sub diafragmă formează trunchiurile vag anterior și posterior.
Anatomia topografică a duodenului Holotopia: in regiunile epigastrica si ombilicala.
În duoden se disting patru secțiuni: superioară, descendentă, orizontală și ascendentă.
Top parte ( bec ) duoden situat între pilor și cotul superior al duodenului.
Atitudine față de peritoneu: acoperit intraperitoneal la început, mezoperitoneal în părţile mijlocii.
Skeletopia- L1.
Sintopie: deasupra vezicii biliare, de sub capul pancreasului, în fața antrului stomacului.
Partea descendentă se formează duodenul curba mai mult sau mai putin pronuntata spre dreapta si merge de la curbele superioare la inferioare. În această porțiune, canalul biliar comun și canalul pancreatic se deschid pe papila duodenală. Puțin mai sus decât acesta, poate exista o papilă duodenală mică instabilă, pe care se deschide canalul pancreatic accesoriu.
Atitudine față de peritoneu:
Skeletopia- L1-L3.
Sintopie: în stânga este capul pancreasului, în spate și rinichiul drept, vena renală dreaptă, vena cavă inferioară și ureterul, în fața mezenterului colonului transvers și a anselor intestinului subțire.
Parte orizontală duodenul merge de la cotul inferior până la intersecţia cu vasele mezenterice superioare.
Atitudine față de peritoneu: situat retroperitoneal.
Skeletopia- L3.
Sintopie: deasupra capului pancreasului, in spate vena cavă inferioară și aorta abdominală, în fața și sub ansa intestinului subțire.
Partea ascendentă duodenul merge de la intersectia cu vasele mezenterice superioare spre stanga si pana in flexura duodenal-jejunala si se fixeaza prin ligamentul de suspensie al duodenului.
Atitudine față de peritoneu: localizate mezoperitoneal.
Skeletopia- L3-L2.
Sintopie: de deasupra suprafeței inferioare a corpului pancreasului, în spatele venei cave inferioare și aortei abdominale, în fața și sub ansa intestinului subțire.
Ligamentele duodenale
hepatic- ligamentul duodenal– între porți ficat și secțiunea inițială a duodenului și conține propria arteră hepatică, situată în ligamentul din stânga, canalul biliar comun, situat în dreapta, iar între ele și în spate - vena portă.
Douăsprezece degete- ligamentul renal sub forma unui pliu de trou-
atela este întinsă între marginea exterioară a părții descendente a intestinului și rinichiul drept.
Alimentarea cu sânge a duodenului oferi-
provine din sistemul trunchiului celiac și al arterei mezenterice superioare.
Pancreasul superior și anterior- doisprezece-
arterele duodenale pleacă din gastro-duodenală arterelor.
Înapoi și pancreasul anterior inferior-
arterele duodenale pleacă de la mezenterul superior arterele, mergeți spre cele două superioare și conectați-vă la ele.
Venele duodenului repetă cursul arterelor cu același nume și drenează sângele în sistemul venei porte.
Drenaj limfatic
Vasele limfatice care se scurg se varsă în ganglionii limfatici de ordinul întâi, care sunt ganglionii pancreatico-duodenali superiori și inferiori.
Inervație duodenul se realizează din plexurile nervoase celiacă, mezenteric superior, hepatic și pancreatic, precum și din ramurile ambilor nervi vagi.
Sutura intestinală
Sutura intestinală este un concept colectiv care reunește toate tipurile de suturi care se aplică organelor goale (aliment-apă, stomac, intestine subțiri și gros).
Cerințe primare, prezentat la sutura intestinală:
Etanşeitate– se realizeaza prin atingerea cochiliilor gri ale suprafetelor de cusut.
Hemosstaticitate– se realizează prin captarea bazei submucoase a unui organ gol în sutură (sutura ar trebui să asigure hemostaza, dar fără întreruperea semnificativă a alimentării cu sânge a peretelui organului de-a lungul liniei de sutură).
Adaptabilitate– cusătura trebuie efectuată ținând cont structura de carcasă a pereților tubului digestiv pentru o potrivire optimă între ele a cochiliilor cu același nume a tubului intestinal.
Putere– realizat prin prinderea stratului submucos în cusătură, unde se află un număr mare de fibre elastice.
Aseptic(puritate, neinfectat) - această cerință este îndeplinită dacă membrana mucoasă a organului nu este capturată în sutură (folosirea de suturi „curate” pe un singur rând sau imersarea unor suturi prin (infectate) cu o sutură seros-musculară „curată”.
peretele organelor goale din cavitatea abdominală se distinge prin patru straturi principale: membrana mucoasă; stratul submucos; stratul muscular; strat seros.
Membrana seroasă are proprietăți plastice pronunțate (pusă în contact cu ajutorul cusăturilor, suprafețele membranei seroase se lipesc ferm între ele după 12-14 ore, iar după 24-48 de ore suprafețele conectate ale stratului seros cresc ferm împreună). Astfel, impunerea suturilor care reunesc membrana seroasă asigură etanșeitatea suturii intestinale. Frecvența unor astfel de cusături ar trebui să fie de cel puțin 4 ochiuri pe 1 cm din lungimea secțiunii de cusut. Membrana musculara confera elasticitate liniei de sutura si prin urmare captarea acesteia este un atribut indispensabil aproape oricarui tip de sutura intestinala. Stratul submucos asigură rezistența mecanică a suturii intestinale, precum și o bună vascularizare a zonei de sutură. Prin urmare, conectarea marginilor intestinului se realizează întotdeauna cu captarea submucoasei. Membrana mucoasă nu are rezistență mecanică. Conexiunea marginilor membranei mucoase asigură o bună adaptare a marginilor plăgii și protejează linia de sutură de pătrunderea infecției din lumenul organului.
Clasificarea suturilor intestinale
În funcție de metoda de amestecare
manual;
mecanic– aplicat cu dispozitive speciale;
combinate.
Depinde de vreme , care straturi ale peretelui de prindere - sunt în cusătură
gri- seros; seros- muscular;
mucoasa- submucoasa; grav- muscular- submucoasa;
seros- muscular- submucoasa- mucoasa(transversal).
Prin cusăturile sunt infectate („murdare”).
Suturile care nu trec prin mucoasa se numesc neinfectate („curate”).
În funcție de rândul de suturi intestinale
cusături pe un singur rând(Bira-Pirogova, Mateshuk) - un fir trece prin marginile membranelor seroase, musculare și submucoasei (fără a prinde membrana mucoasă), ceea ce asigură o bună adaptare a marginilor și imersiunea sigură în lumenul intestinului mucoasei fără traumatisme suplimentare;
cusături în două rânduri(Alberta) - folosite ca primul rând este o sutură traversă, deasupra căreia (în al doilea rând) se aplică o sutură sero-musculară;
cusături pe trei rânduri– folosit ca primul o serie de suturi traversante, deasupra cărora se aplică suturi sero-musculare cu al doilea și al treilea rând (utilizate de obicei pentru impunerea pe intestinul gros).
În funcție de caracteristicile cusăturii prin peretele marginii rănii
cusături de margine; cusături înșurubate;
cusături de eversiune; înșurubare combinată- cusături eversibile.
Prin tehnica suprapunerii
nodal; continuu.
OPERAȚII LA STOMIC
Intervențiile chirurgicale efectuate pe stomac se împart în paliative și radicale. Operațiile paliative includ: sutura unui ulcer gastric perforat, gastrostomia și gastroenteroanastomoza. Operațiile radicale la nivelul stomacului includ îndepărtarea unei părți (rezecție) sau a întregului stomac (gastrectomie).
Chirurgie gastrică paliativă Gastrostomie– impunerea unei fistule artificiale a stomacului
Indicatii : leziuni, fistule arsuri și cicatrici esofag, cancer inoperabil al faringelui, esofagului, stomacului cardiac.
Clasificare :
fistule tubulare– să creeze și să opereze utilizați un tub de cauciuc (metodele Witzel și Stam-ma-Senna-Kader); sunt temporare și, de regulă, se autoînchid după îndepărtarea tubului;
fistule labiale– se formează o intrare artificială din pereții stomacului (metoda Toprover); sunt permanente, deoarece este necesară o operație chirurgicală pentru a le închide.
Gastrostomie Witzel
laparotomie stratificată transrectală pe partea stângă cu lungimea de 10-12 cm de la arcul costal în jos;
îndepărtarea peretelui anterior al stomacului în rană, pe care este așezat un tub de cauciuc între curbura mai mică și cea mai mare de-a lungul axei lungi, astfel încât capătul său să fie situat în regiunea pilorică;
impunerea a 6-8 suturi nodale sero-musculare pe ambele părți ale tubului;
imersarea tubului în canalul cenușiu-seros format de peretele anterior al stomacului prin legarea suturilor;
impunerea unei suturi cu șnur de poșetă în zona pilorului, deschizând peretele stomacal în interiorul suturii, introducând capătul tubului în cavitatea stomacului;
strângerea suturii de șnur de poșetă și suprapunerea a 2-3 suturi sero-musculare deasupra acesteia;
îndepărtarea celuilalt capăt al tubului printr-o incizie separată de-a lungul marginii exterioare a mușchiului drept stâng;
fixarea peretelui stomacal (gastropexie) de-a lungul marginii formate la peritoneul parietal și la peretele posterior al vaginului al mușchiului drept abdominal cu mai multe suturi sero-musculare.
Gastrostomie prin tulpină- Senna- Kaderu
acces transrectal; îndepărtarea peretelui anterior al stomacului în rană și aplicare
mai aproape de cardia a trei suturi cu șnur de poșetă (două la copii) la o distanță de 1,5-2 cm unul de celălalt;
deschiderea cavității stomacului în centrul suturii interne a șnurului de poșetă și introducerea unui tub de cauciuc;
strângerea secvențială a firelor de sutură de poșetă, începând cu cea interioară;
îndepărtarea tubului printr-o incizie suplimentară de țesut moale;
gastropexie.
Atunci când se creează fistule tubulare, este necesar să se fixeze cu atenție peretele anterior al stomacului de abdomenul parietal. Această etapă a operației vă permite să izolați cavitatea abdominală de mediul extern și să preveniți complicațiile grave.
Gastrostomie Toprover în formă de buză
acces prompt; îndepărtarea peretelui anterior al stomacului în plaga chirurgicală
sub formă de con și impunerea a 3 suturi de șnur de poșetă pe acesta la distanță de 1-2 cm unul de celălalt, fără a le strânge;
disecția peretelui stomacului la vârful conului și introducerea într-un tub gros;
strângerea alternativă a suturilor cu șnur de poșetă, începând din exterior (în jurul tubului din peretele stomacului se formează un cilindru ondulat, căptușit cu o mucoasă);
cusătura peretelui stomacului la nivelul suturii inferioare de șnur la peritoneul parietal, la nivelul celei de-a doua suturi - la
vaginul mușchiului drept al abdomenului, la nivelul celui de-al treilea - la piele;
la sfarsitul operatiei tubul se scoate si se introduce numai pe toata durata hranirii.
Gastroenterostomie(anastomoză între stomac și intestinul subțire) se efectuează în caz de permeabilitate afectată a stomacului piloric (tumori inoperabile, stenoză cicatricială etc.) pentru a crea o cale suplimentară pentru îndepărtarea conținutului gastric în jejun. În funcție de poziția ansei intestinale în raport cu stomacul și colonul transvers, se disting următoarele tipuri de gastroenteroanastomoze:
gastroenteroanastomoză colica anterioară anterioară;
gastroenteroanastomoză colica anterioară posterioară;
gastroenteroanastomoză colica anterioară posterioară;
gastroenteroanastomoză colica posterioară posterioară. Cel mai adesea ei folosesc prima și a patra variantă a operei.
Când se aplică anastomoza anterioară liberă, 30-45 cm se retrag de flexura duodenojejunalis (anastomoză pentru o
buclă) și, în plus, pentru a preveni dezvoltarea unui „cerc vicios”, se formează o anastomoză între buclele adductor și de descărcare ale jejunului într-o manieră „parte-a-parte”. Când se aplică o anastomoză colica posterioară, 7-10 cm se retrag de flexura duo-denojejunalis (anastomoză pe ansă scurtă). Pentru funcționarea corectă a anastomozelor, acestea se aplică izoperistaltic (ansa de conducere trebuie plasată mai aproape de partea cardiacă a stomacului, iar bucla de ieșire mai aproape de antr).
Complicație severă după operația de impunere a anastomozei gastrointestinale - " cerc vicios„- apare, cel mai adesea, cu anastomoză anterioară cu ansă relativ lungă. Conținutul din stomac intră în direcția antiperistaltică în genunchiul adductor al jejunului (datorită predominării forței motorii a stomacului) și apoi înapoi în stomac. Motivele ale acestei complicații redutabile sunt: cusătura incorectă a ansei intestinale în raport cu axa gastrică (în direcția antiperistaltică) și formarea așa-numitului „pinten”.
Pentru a evita dezvoltarea unui cerc vicios din cauza formării unui „pinten”, capătul aductiv al jejunului este întărit la stomac prin suturi sero-musculare suplimentare la 1,5-2 cm deasupra anastomozei. Acest lucru previne îndoirea intestinului și formarea unui „pinten”.
Sutura ulcerelor gastrice și duodenale perforate
Cu un ulcer gastric perforat, se pot efectua două tipuri de intervenții chirurgicale urgente: sutura unui ulcer perforat sau rezecția stomacului împreună cu un ulcer.
Indicații pentru sutura unui ulcer perforat :
bolnav în copilărie și vârstă fragedă; la persoanele cu antecedente scurte de ulcere;
la persoanele în vârstă cu patologie concomitentă (insuficiență cardiovasculară, diabet zaharat etc.);
dacă au trecut mai mult de 6 ore de la momentul perforației; cu experienta insuficienta a chirurgului.
Când suturați orificiul de perforare, trebuie
respecta urmatoarele reguli:
un defect în peretele stomacului sau duodenului este de obicei suturat cu două rânduri de suturi seros-musculare ale lui Lambert;
linia de sutură trebuie îndreptată perpendicular pe axa longitudinală a organului (pentru a evita stenoza lumenului stomacului sau duodenului);
Chirurgie radicală la stomac
Operațiile radicale includ rezecția gastrică și gastrectomia. Principalele indicații pentru aceste intervenții sunt: complicații ale ulcerului gastric și ulcerului duodenal, tumori benigne și maligne ale stomacului.
Clasificare :
În funcție de localizarea părții îndepărtate a organului:
rezecții proximale(se îndepărtează departamentul cardiac și o parte a corpului stomacului);
rezecții distale(antrul este îndepărtat și parte a corpului stomacului).
În funcție de volumul părții îndepărtate a stomacului:
economic - rezecția a 1 / 3-1 / 2 din stomac;
extins - rezecție a 2/3 din stomac;
subtotal - rezecția a 4/5 din stomac.
În funcție de forma părții îndepărtate a stomacului:
în formă de pană;
a călcat;
circular.
Etapele rezecției gastrice
Mobilizare(scheletizarea) partea îndepărtată-
ludka– intersecția vaselor stomacului de-a lungul micilor și curbură mare între ligaturi pe tot locul rezecției. În funcție de natura patologiei (ulcer sau cancer), se determină volumul părții îndepărtate a stomacului.
Rezecţie– piesa destinata rezectiei este indepartata stomac.
Restabilirea continuității tubului digestiv( anastomoza gastroduodenala sau gastroenteroa-nastomoza ).
în acest sens, există două tipuri principale de opera-
Operație conform metodei Billroth-1 - crearea unei anastomoze end-to-end între ciotul stomacal și ciotul duodenal.
Operație conform metodei Billroth-2 - formarea unei anastomoze laterale între ciotul stomacal și bucla jejunului, închiderea ciotului duodenal ( in clasa-
Nu se aplică).
Operația după metoda Billroth-1 are un avantaj important față de metoda Billroth-2: este fiziologică, deoarece trecerea naturală a alimentelor din stomac în duoden nu este perturbată, adică. acesta din urmă nu este exclus de la digestie.
Operația Billroth-1 poate fi însă finalizată doar cu rezecții gastrice „mici”: 1/3 sau rezecție de antru. În toate celelalte cazuri, datorită caracteristicilor anatomice (datorită
localizarea peritoneală a majorității duodenului și fixarea ciotului stomacal la esofag), este foarte dificil să se formeze o anastomoză gastroduodenală (există o probabilitate mare de divergență a suturii din cauza tensiunii).
În prezent, pentru rezecția a cel puțin 2/3 din stomac, operația Billroth-2 este utilizată în modificarea Hofmeister-Finsterer. Esența acestei modificări este următoarea:
ciotul stomacului este conectat la jejun într-o anastomoză de la capăt la altul;
lățimea anastomozei este de 1/3 din lumenul ciotului gastric;
anastomoza se fixează în „fereastra” mezenterului colonului transvers;
bucla conducătoare a jejunului se suturează cu două sau trei suturi întrerupte la ciotul stomacului pentru a preveni introducerea în acesta a maselor alimentare.
Principalul dezavantaj al tuturor modificărilor operației Billroth-2 este excluderea duodenului din digestie.
La 5-20% dintre pacienții care au suferit rezecție gastrică se dezvoltă boli ale „stomacului operat”: sindromul de dumping, sindromul ansei adductorilor (aruncarea maselor alimentare în ansa adductorului intestinului subțire), ulcere peptice, cancer de ciot gastric etc. Adesea, astfel de pacienți trebuie operați din nou - pentru a efectua o operație reconstructivă, care are două obiective: îndepărtarea focarului patologic (ulcer, tumoră) și includerea duodenului în digestie.
Pentru cancerul de stomac avansat, faceți gastrek- tomia- indepartarea intregului stomac.De obicei se indeparteaza impreuna cu epiploonul mai mare si mai mic, splina, coada pancreasului si ganglionii limfatici regionali. După îndepărtarea întregului stomac, continuitatea canalului digestiv este restabilită de plasticul stomacal. Chirurgia plastică a acestui organ se realizează prin intermediul unei bucle a jejunului, a unui segment al marginii transversale sau a altor părți ale colonului. Inserția de intestin subțire sau gros este conectată la esofag și duoden, restabilind astfel trecerea naturală a alimentelor.
Vagotomie- Disecția nervilor vagi.
Indicatii : forme complicate de ulcer duodenal și ulcer gastric piloric, însoțite de penetrare, perforație.
Clasificare
Vagotomie tulpina– intersecția trunchiurilor nervilor vagi înainte de a pleca nervii hepatic și splanhnic. Conduce la denervarea parasimpatică a ficatului, vezicii biliare, duodenului, intestinului subțire și pancreasului, precum și gastrostaza (efectuată în combinație cu piloroplastie sau alte operații de drenaj)
suprafrenic; subfrenic.
Vagotomie selectivă– este intersecția trunchiurile nervilor vagi, mergând spre tot stomacul, după separarea ramurilor nervilor hepatic și celiac.
Vagotomie proximală selectivă– traversa-
Xia ramuri ale nervilor vagi, mergând numai către corp și fundul stomacului. Ramurile nervilor vagi care inervează antrul stomacului și pilorul (ramura lui Laterger) nu se încrucișează. Ramura Laterger este considerată a fi pur motorie, care reglează abilitățile motorii ale ferăstrăului
sfincterul bogat al stomacului.
Operații de drenaj pe stomac
Indicatii: stenoză ulcerativă pilorică, bulbii ulcerului duodenal si sectiunea bulboasa.
Piloroplastie – o operație de extindere a deschiderii pilorice a stomacului cu păstrarea sau restabilirea funcției de închidere a pilorului.
metoda Heinecke – Mikulich – este să
disecția fracționată a părții pilorice a stomacului și a părții inițiale a duodenului de 4 cm lungime, urmată de cusătura în cruce a plăgii formate.
Pe calea lui Finney – diseca antrul stomacul şi secţiunea iniţială a duodenului cu o incizie arcuită continuă şi
suturile sunt plasate pe plagă după principiul ga-stoduodenoanastomozei superioare „parte în parte”.
Gastroduodenostomie
calea lui Jabolei – se aplică dacă este disponibil obstacole în zona piloroantral; se suprapune gastroduodenoanastomoza „parte la alta”, ocolind locul obstacolului.
Gastrojejunostomie – impunerea pe „off” a unei gastroenteroanastomoze clasice.
Caracteristicile stomacului la nou-născuți și copii
La nou-născuți, stomacul este rotunjit, părțile sale pilorice, cardiace și fundul sunt slab exprimate. Creșterea și formarea secțiunilor stomacului este neuniformă. Partea pilorică începe să iasă în evidență abia la 2-3 luni de viață a copilului și se dezvoltă la 4-6 luni. Zona fundului stomacului este clar definită doar la 10-11 luni. Inelul muscular al departamentului cardiac este aproape absent, ceea ce este asociat cu o închidere slabă a intrării în stomac și cu posibilitatea de a arunca înapoi conținutul stomacului în esofag (regurgitație). Partea cardiacă a stomacului se formează în sfârșit până la vârsta de 7-8 ani.
Mucoasa gastrică la nou-născuți este subțire, pliurile nu sunt pronunțate. Stratul submucos este bogat în vase de sânge și are puțin țesut conjunctiv. Stratul muscular în primele luni de viață este slab dezvoltat. Arterele și venele stomacului la copiii mici diferă prin aceea că dimensiunea trunchiurilor și ramurilor lor principale din primul și al doilea ordin este aproape aceeași.
Defecte de dezvoltare
Stenoza pilorică hipertrofică congenitală– pronunţat
naya hipertrofie a stratului muscular al pilorului cu îngustarea sau închiderea completă a lumenului de către pliurile mucoasei. În direcția longitudinală, membrana seroasă și o parte din fibrele musculare circulare ale porții sunt disecate pe toată lungimea sa, membrana mucoasă a porții este eliberată în mod direct din fibrele musculare profunde până când se umflă complet prin incizie, rana este suturată. în straturi.
Constricții(stricturi) stomacul corpului– organismul acceptă forma de clepsidra.
Absența totală a stomacului. Dublarea stomacului.
Caracteristicile duodenului la nou-născuți- date și copii
Duodenul la nou-născuți este mai des în formă de inel și mai rar în formă de U. La copiii primilor ani de viață, curbele superioare și inferioare ale duodenului sunt aproape complet absente.
Partea orizontală superioară a intestinului la nou-născuți este peste nivelul obișnuit și abia la vârsta de 7-9 ani coboară în corpul vertebrei I lombare. Ligamentele dintre duoden și organele adiacente la copiii mici sunt foarte delicate, iar absența aproape completă a țesutului gras în spațiul retroperitoneal creează posibilitatea unei mobilități semnificative a acestei părți a intestinului și formarea unor îndoituri suplimentare.
Malformații duodenale
Atrezia– lipsa totală de lumen (caracterizat de extinderea puternică și subțierea pereților acelor părți ale intestinului care se află deasupra atreziei).
Stenoză– datorită hipertrofiei localizate a peretelui, prezența în lumenul intestinului a unei valve, membrane, comprimare a intestinului prin fire embrionare, glande subgastrică inelară, artera mezenteric superioară, cecum înalt.
Cu atrezie și stenoză a jejunului și ileonului, atrezia sau intestinul îngustat se rezecează împreună cu o zonă întinsă, defectuoasă funcțional, pe 20-25 cm. În caz de obstrucție în partea distală a intestinului, se utilizează duodenojejunostomia.
Diverticuli.
Poziția incorectă a duodenului–
duodenul mobil.
Prelegerea nr. 7