Եթե անհրաժեշտ է դիֆերենցիալ ախտորոշում, ապա կատարվում են հետևյալ լրացուցիչ ուսումնասիրությունները.
- Մագնիսական ռեզոնանսային պատկերացում.
- Համակարգչային տոմոգրաֆիա։
- Բարակ աղիքի և հաստ աղիքի տրանսաբդոմինալ ուլտրաձայնային սկանավորում:
- Հետանցքի և հետանցքի տրանսռեկտալ ուլտրաձայնային հետազոտություն.
- Փոքր աղիքի ռենտգեն կոնտրաստային հետազոտություն բարիումի կասեցմամբ:
- Ֆիբրոգաստրոդուոդենոսկոպիա.
- Պարկուճային էնդոսկոպիա.
- Մեկ կամ կրկնակի փուչիկ էնտերոսկոպիա.
- Հոգեթերապևտ, հոգեբան.
- Էնդոկրինոլոգ.
- Մաշկաբան.
- Ռևմատոլոգ.
- Գինեկոլոգ.
Խոցային կոլիտի բուժում
Խոցային կոլիտի բուժման տարբերակները ներառում են դեղորայք, վիրահատություն, հոգեսոցիալական աջակցություն և սննդակարգի վերաբերյալ խորհրդատվություն:Կոնսերվատիվ կամ վիրաբուժական բուժման տեսակի ընտրությունը որոշվում է հիվանդության ծանրությամբ, հաստ աղիքի վնասվածքի չափով, արտաաղիքային դրսևորումների առկայությամբ, հիվանդության տևողությամբ, նախորդ թերապիայի արդյունավետությամբ և անվտանգությամբ, ինչպես նաև. հիվանդության բարդությունների զարգացման ռիսկը.
Հիվանդության թեթև և միջին ծանրության ձևերով հիվանդները կարող են բուժվել տնային պայմաններում: Ծանր հիվանդները պետք է հետազոտվեն և բուժվեն հիվանդանոցում։
- Կոպիտ մանրաթելերի վերացում (հում բանջարեղեն, մրգեր, ընկույզներ, թեփ, հատիկներ և այլն):
- Եփած կամ շոգեխաշած սնունդ ուտելը.
- Սնունդը մանրացնելը սպառելուց առաջ.
- Կծու, աղի, թթու և թթու մթերքների դիետայից բացառումը.
- Մենյու կազմելը հիմնված է այն բանի վրա, որ այն պետք է պարունակի նիհար միս, ցածր յուղայնությամբ ձուկ, ձվի սպիտակուց, կաթնաշոռ:
Պահպանողական թերապիան ներառում է դեղերի հետևյալ խմբերը.
- 5-ացետիլսալիցիլաթթու պարունակող պատրաստուկներ (Salofalk, Mesalazine, Sulfasalazine, Pentasa եւ այլն):
- Հորմոններ. Կորտիկոստերոիդները կարող են նվազեցնել բորբոքումը մարմնի ցանկացած մասում, սակայն դրանք ունեն բազմաթիվ կողմնակի ազդեցություններ, այդ թվում՝ դեմքի ավելորդ մազերի աճը, գիշերային քրտնարտադրությունը, անքնությունը և հիպերակտիվությունը: Ավելի լուրջ կողմնակի ազդեցություններից են արյան բարձր ճնշումը, 2-րդ տիպի շաքարախտը, օստեոպորոզը, ոսկրերի կոտրվածքները, կատարակտը և վարակների նկատմամբ զգայունության բարձրացումը: Երեխաների մոտ կորտիկոստերոիդների երկարատև օգտագործումը կարող է դանդաղեցնել նրանց աճը: Բժիշկները սովորաբար օգտագործում են կորտիկոստերոիդներ միայն այն դեպքում, եթե հիվանդն ունի աղիների ծանր հիվանդություն, որը չի արձագանքում այլ բուժմանը: Կորտիկոստերոիդները հարմար չեն երկարաժամկետ օգտագործման համար, սակայն դրանք կարող են օգտագործվել կարճատև դասընթացների համար (երեքից չորս ամիս)՝ ախտանիշները նվազեցնելու և ռեմիսիայի հասնելու համար:
- Իմունոպրեսանտներ. Նրանք նաև նվազեցնում են բորբոքումը, բայց անուղղակիորեն իմունային համակարգի միջոցով: Երբ իմունային պատասխանը ճնշվում է, բորբոքումը նույնպես նվազում է։
- Հակաբիոտիկներ։ Խոցային կոլիտով հիվանդների համար, ովքեր բարձր ջերմություն ունեն, բժիշկը կարող է նշանակել հակաբիոտիկների կուրս՝ վարակի դեմ պայքարելու համար:
- Հակալուծային դեղամիջոցներ. Հակալուծային դեղամիջոցների օգտագործումը պետք է զգուշությամբ և միայն բժշկի հետ խորհրդակցելուց հետո, քանի որ դրանք մեծացնում են թունավոր մեգակոլոնի վտանգը (սուր լայնացում և հաստ աղիքի տոնուսի կորուստ): Ծանր փորլուծությունը բուժելու համար բժիշկը կարող է նշանակել լոպերամիդ կամ իմոդիում:
- Ցավազրկողներ. Եթե դուք ունեք խոցային կոլիտ, դուք պետք է խուսափեք ոչ ստերոիդային հակաբորբոքային դեղամիջոցների (NSAIDs) ընդունումից, ինչպիսիք են ասպիրինը, իբուպրոֆենը կամ նապրոքսենը: Հնարավորություն կա, որ դրանք կարող են վատթարացնել հիվանդության ընթացքը։
- Երկաթի հավելումներ. Խոցային կոլիտի դեպքում ժամանակի ընթացքում կարող է զարգանալ երկաթի դեֆիցիտի անեմիա: Երկաթի հավելումների ընդունումը կօգնի պահպանել արյան մեջ երկաթի նորմալ մակարդակը և վերացնել երկաթի դեֆիցիտի անեմիան աղիքային արյունահոսության դադարեցումից հետո:
Խոցային կոլիտի բարդություններ
- Թունավոր մեգակոլոն. Լայնակի հաստ աղիքն ընդլայնվում է մինչև 6 սմ տրամագծով, և նրա տոնայնությունը խաթարվում է: Այս բարդությունը, որն ուղեկցվում է մարմնի խիստ հյուծվածությամբ, հաճախ մահացու է լինում։
- Հաստ աղիքի պերֆորացիա տեղի է ունենում դեպքերի մոտավորապես 3-5%-ում և հաճախ մահացու ելքով:
- Հետանցքի կամ հաստ աղիքի նեղացումներ.
- Լրիվ աղիքային արյունահոսություն.
- Պերիանալ բարդություններ՝ պարապրոկտիտ, ֆիստուլներ, ճաքեր, պերիանալ մաշկի գրգռումներ:
- Հաստ աղիքի քաղցկեղ. Խոցային կոլիտով հիվանդների մոտ, որոնք 10 տարուց ավելի ախտահարել են գրեթե ամբողջ հաստ աղիքը (ախտաբանական պրոցեսը տարածվում է լյարդի ճկման վրա), հաստ աղիքի քաղցկեղի զարգացման ռիսկը մեծանում է:
Խոցային կոլիտի հետ կապված մասնագիտական հոդվածներ.
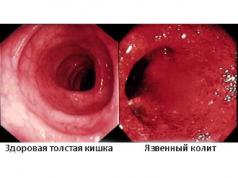
Ոչ սպեցիֆիկ խոցային կոլիտը (UC) հաստ աղիքի քրոնիկական հիվանդության տեսակ է, որն ուղեկցվում է բորբոքային պրոցեսով։ Այս տեսակի պաթոլոգիան ունի անհասկանալի էթիոլոգիա: Հիվանդության զարգացմանը զուգընթաց առաջանում է լորձաթաղանթի խոց։
UC-ին բնորոշ է ցիկլային զարգացումը (ռեմիսիայի շրջանները փոխարինվում են պաթոլոգիական պրոցեսի պարբերական սրացումներով)։ Հիվանդության բուժման սխեման կախված է հաստ աղիքի վնասման աստիճանից։
Որոշ դեպքերում մարսողական համակարգի աշխատանքը վերականգնելու միակ միջոցը վիրահատությունն է։
1. Հաստ աղիքի անատոմիա և ֆիզիոլոգիա
Աղիքն ունի երկու բաժին՝ բարակ և հաստ աղիքներ: Հաստ աղիքի երկարությունը հասնում է 1,5 մետրի, սկսվում է բարակ աղիքի ծայրամասային մասից և ավարտվում անուսի մոտ։ Աղիքի այս հատվածը հետագայում բաժանված է վեց մասի. Հաստ աղիքի տրամագիծը հասնում է 14 սմ-ի, սակայն հետանցքում առավելագույն լայնությունը կազմում է 4 սմ նրա բոլոր հատվածները բաղկացած են մկանային և ենթամեկուսային շերտից, ինչպես նաև դրանց լորձաթաղանթներից։
Հաստ աղիքի հատվածներ.
- ուղիղ աղիք (ավարտվում է անուսում, առավելագույն երկարությունը 15 սմ է);
- սիգմոիդ հաստ աղիք (մոտավոր երկարությունը 45-47 սմ է, գտնվում է փոքր կոնքում, հատվածը իջնող հաստ աղիքի շարունակությունն է և անցում դեպի ուղիղ աղիք);
- իջնող հաստ աղիք (հատվածի երկարությունը 20-22 սմ է, որը գտնվում է որովայնի ձախ կողային մասում);
- լայնակի հաստ աղիք (հատվածի մոտավոր երկարությունը 55-56 սմ է, վերին մասը սահմանակից է լյարդին, ստորին մասը սահմանակից է բարակ աղիքի օղակներին);
- աճող հաստ աղիք (հատվածը կույր աղիքի շարունակությունն է, որը գտնվում է որովայնի աջ կողային մասում, առավելագույն երկարությունը 24 սմ է);
- cecum (հատվածի երկարությունը 7,5 սմ է, որը գտնվում է ileum-ի վերին եզրի տարածքում):
Հաստ աղիքի ֆիզիոլոգիա
 Հաստ աղիքը կատարում է երկու հիմնական գործառույթ՝ տարհանում և ներծծում։ Մարսողական համակարգի այս հատվածում օրական ներծծվում է ջրի և էլեկտրոլիտների մինչև 95%-ը: Հաստ աղիքը կուտակում է կղանքը, որը դուրս է մղվում մարդու օրգանիզմից անուսի միջոցով։
Հաստ աղիքը կատարում է երկու հիմնական գործառույթ՝ տարհանում և ներծծում։ Մարսողական համակարգի այս հատվածում օրական ներծծվում է ջրի և էլեկտրոլիտների մինչև 95%-ը: Հաստ աղիքը կուտակում է կղանքը, որը դուրս է մղվում մարդու օրգանիզմից անուսի միջոցով։
Հաստ աղիքի լույսում կան մի քանի հարյուր բակտերիաներ, որոնք մասնակցում են սննդային մանրաթելերի մարսմանը, B խմբի վիտամինների, ֆոլաթթվի և նիկոտինաթթվի արտադրությանը: Բակտերիաները լրացուցիչ արտադրում են հակաբակտերիալ նյութեր, որոնք կանխում են պաթոգենների առաջացումը:
2. Խոցային կոլիտի զարգացման պատճառները
UC-ի էթիոլոգիան մնում է անհայտ, սակայն բժշկական պրակտիկան բացահայտում է մի քանի գործոններ, որոնք զգալիորեն մեծացնում են այս հիվանդության զարգացման ռիսկը: Հետազոտությունն ապացուցել է, որ հատուկ ռիսկային խումբը ներառում է հիվանդներ, որոնց հարազատների մոտ ախտորոշվել են այս տեսակի պաթոլոգիաներ։ UC-ը կարող է փոխանցվել գենետիկ մակարդակով և ժառանգական հիվանդություն է։
UC-ի այլ պատճառներ.
- վարակիչ գործոն (պաթոլոգիական գործընթացը հրահրվում է վնասակար միկրոօրգանիզմների ակտիվ վերարտադրմամբ և ակտիվությամբ);
- բորբոքային պրոցեսների առաջընթաց (UC-ն կարող է հրահրվել մարսողական համակարգի ցանկացած հիվանդությամբ՝ համապատասխան թերապիայի բացակայության դեպքում);
- աուտոիմուն գործոն (իմունային համակարգի խանգարումը հանգեցնում է բջիջների զանգվածային ոչնչացմանը, հետևանքները կարող են լինել հաստ աղիքի բորբոքային պրոցեսներ);
- սթրեսային իրավիճակներ և սնուցման լուրջ սխալներ (գործոնները UC-ի անմիջական պատճառ չեն, բայց կարող են մեծացնել պաթոլոգիայի զարգացման և առաջընթացի վտանգը):
3. ՈւԿ-ի զարգացման մեխանիզմ
Շատ դեպքերում UC-ի զարգացումը սկսվում է ուղիղ աղիքի շրջանում: Բորբոքային պրոցեսն աստիճանաբար տարածվում է հաստ աղիքի լորձաթաղանթի ողջ մակերեսով։ Հիվանդությունն ուղեկցվում է երկու հիմնական փուլով, որոնք պարբերաբար փոխարինում են միմյանց՝ սրացման փուլը և ռեմիսիան։
Խոցային կոլիտի ձևերը
Խոցային կոլիտը բաժանվում է մի քանի տեսակների՝ կախված պաթոլոգիական պրոցեսի տեղակայությունից և հիվանդության ընթացքի առանձնահատկություններից։ Ըստ զարգացման մեխանիզմի՝ ՈւԿ-ն կարող է լինել շարունակական, կրկնվող և սուր։ Առաջին դեպքում պաթոլոգիայի ախտանշանները մշտապես անհանգստացնում են հիվանդին, երկրորդում՝ պարբերաբար սրացում է տեղի ունենում։ Սուր UC-ն ախտանշանների հանկարծակի առաջացման շրջան է:
UC-ի ձևերը՝ կախված գտնվելու վայրից.
- դիստալ տիպ (բորբոքումն ազդում է սիգմոիդի և ուղիղ աղիքի վրա, պաթոլոգիայի զարգացման ընթացքում ցավը տեղայնացված է ձախ իլիկական շրջանում);
- ձախակողմյան տիպ (բորբոքային գործընթացը տեղայնացված է հաստ աղիքում);
- պանկոլիտ (պաթոլոգիական գործընթացը ազդում է ուղիղ աղիքի բոլոր մասերի վրա);
- ընդհանուր ձև (հիվանդությունը ուղեկցվում է արյան զանգվածային կորստով, UC-ի ամենավտանգավոր ձևը);
- պրոկտիտ (պաթոլոգիան ազդում է միայն ուղիղ աղիքի վրա):

4. Ախտանիշներ
UC-ի ախտանշանները կախված են հիվանդության ձևից, բորբոքային պրոցեսի զարգացման արագությունից և օրգանիզմի անհատական առանձնահատկություններից։ Պաթոլոգիայի նշանները բաժանվում են ընդհանուր և տեղային: Հիվանդության ախտանիշների առավելագույն սրությունը տեղի է ունենում սրացման շրջանում։ Պաթոլոգիայի բնորոշ նշանները լրացվում են մարմնի ջերմաստիճանի բարձրացմամբ և թափառող ցավով:
Ոչ սպեցիֆիկ խոցային կոլիտի ընթացքը
UC-ի զարգացման վաղ փուլերում հիվանդը զարգանում է (հազվադեպ դեպքերում՝): Աթոռում արյուն կա։ Հատկանշական հատկանիշը արյան անմաքրության գույնն է։ UC-ով արյունը միշտ վառ է (մարսողական համակարգի այլ պաթոլոգիաներով՝ մուգ կամ գրեթե սև): Պաթոլոգիայի հետագա փուլերում կարող է առաջանալ մեծ արյան կորուստ:
UC-ի այլ ախտանիշներ.
- (հիմնականում ստորին հատվածում);
- աղիքների շարժման հաճախակի ցանկություն (ախտանիշներով կամ);
- (ցավի ինտենսիվությունը ցույց է տալիս հաստ աղիքի վնասման աստիճանը);
- քաշի կորուստ և ընդհանուր թուլություն (մարմնի քաշի կորուստը շատ դեպքերում պայմանավորված է ախորժակի պակասով);
- ցավ մկանների և հոդերի մեջ (պաթոլոգիայի հետագա փուլերին բնորոշ լրացուցիչ ախտանիշ);
- տեսողության օրգանների բորբոքային պրոցես (աչքերի լորձաթաղանթի պաթոլոգիաները UC-ի հետևանքներից կամ բարդություններից են):
Ախտանիշները սրացման ժամանակ
Ոչ սպեցիֆիկ տիպի խոցային կոլիտի սրման շրջանը բնութագրվում է կտրուկ սկզբով։ լրացվում են տախիկարդիայով, մարմնի ջերմաստիճանի բարձրացմամբ, տենդով և օրգանիզմի թունավորմամբ։ կարող է առաջացնել անքնություն: Աթոռում միշտ արյուն կա: Երբ պաթոլոգիան վատանում է, հիվանդին անհրաժեշտ է մասնագետի օգնությունը։ Երբ աղիքները պատռվում են, առաջանում է պերիտոնիտ: Այս վիճակը լուրջ վտանգ է ներկայացնում կյանքի համար։
5. ՈւԿ-ի ախտորոշում
Ոչ սպեցիֆիկ խոցային կոլիտը հաստատելու համար անհրաժեշտ է հիվանդի մի շարք հետազոտություններ անցկացնել։ Գաստրոէնտերոլոգը ախտորոշում է հիվանդությունը: Արյան ընդհանուր և կենսաքիմիական անալիզը պարտադիր է։ Այս ուսումնասիրության համաձայն որոշվում է լեյկոցիտների, հեմոգլոբինի և այլ կենսական նյութերի մակարդակը։ Այնուհետև հիվանդը պետք է անցնի էնդոսկոպիկ հետազոտություն (այս տեխնիկան ունի ամենաբարձր արդյունավետության աստիճանը UC-ի համար):
UC-ի էնդոսկոպիկ ախտորոշում
UC-ի էնդոսկոպիան իրականացվում է մի քանի եղանակով. Բոլոր ընթացակարգերը ներառում են որոշ նախապատրաստական քայլեր: Հիվանդը հետազոտությունից տասներկու ժամ առաջ չպետք է սնունդ ուտի։ Պրոցեդուրայի որակը բարելավելու համար խորհուրդ է տրվում կատարել մի քանի կլիզմա (աղիները կղանքից մաքրելը թույլ կտա ավելի հստակ պատկեր ստանալ): UC-ի էնդոսկոպիկ ախտորոշման նպատակն է որոշել լորձաթաղանթների վնասվածության չափը՝ հայտնաբերելով արյունահոսություն, թարախ և կեղծ պոլիպներ:
Էնդոսկոպիկ ախտորոշման տեսակները.
- կոլոնոսկոպիա (ուսումնասիրությունն ուղղված է հաստ աղիքի բոլոր մասերին);
- Ռեկտոսիգմոիդոսկոպիա (սիգմոիդի և ուղիղ աղիքի վիճակի ուսումնասիրության մեթոդ):

Ոչ սպեցիֆիկ խոցային կոլիտի ախտորոշման լրացուցիչ մեթոդներն են ռենտգեն հետազոտությունը կոնտրաստով, CT և MRI: Ռենտգեն հետազոտությունն անհրաժեշտ է աղիների պերֆորացիան բացառելու կամ հաստատելու համար։ CT և MRI հետազոտությունները թույլ են տալիս բժշկին տեսողականորեն զննել մարսողական օրգանները: Այս տեխնիկան նշանակվում է մասնագետի հայեցողությամբ:
Լաբորատոր և սերոլոգիական մարկերներ
Հիվանդության ախտորոշման պարտադիր քայլ են լաբորատոր և շճաբանական հետազոտությունները։ Հետազոտության տվյալների որոշակի շեղումների հիման վրա բժիշկը որոշում է բորբոքային գործընթացի առկայությունը և կազմում է հիվանդի վիճակի ընդհանուր կլինիկական պատկերը: Թեստերը կարող են կրկնվել թերապիայի տարբեր փուլերում՝ վերահսկելու վերականգնման միտումը:
Անհրաժեշտ թեստեր.
- հյուսվածքաբանական ուսումնասիրություններ;
- համատեղ ծրագիր;
- ընդհանուր և կենսաքիմիական արյան ստուգում;
- մոլեկուլային գենետիկական հետազոտություն;
- իմունոլոգիական արյան ստուգում;
- բակտերիալ մշակույթ և C- ռեակտիվ սպիտակուց;
- կղանքի կալպրոտեկտինի թեստ:
Խոցային կոլիտի ակտիվության ցուցանիշները
Կլինիկական պրակտիկայի համար անհրաժեշտ է նկարագրել խոցային կոլիտի ակտիվության ցուցանիշները։ Թեթև ձև - օրական մինչև չորս անգամ: Չափավոր տիպ - կղանք օրական մինչև վեց անգամ: Ծանր դեպքերում կղանքը տեղի է ունենում օրական ավելի քան վեց անգամ, իսկ հիվանդի վիճակը վատթարանում է տախիկարդիայի և ջերմության պատճառով: Սուր կոլիտը (ֆուլմինանտ տիպ) զարգանում է անեմիայի ախտանիշներով, կղանքը տեղի է ունենում օրական ավելի քան տասը անգամ։
6. Հետևանքներ և հնարավոր բարդություններ
Խոցային կոլիտի վտանգավոր բարդությունը կարող է լինել աղիքի քաղցկեղը։ Նման պաթոլոգիայի հետ մահվան հավանականությունն անխուսափելի է: Դեղորայքային թերապիան եւ վիրահատությունը կերկարացնեն հիվանդի կյանքը, սակայն դրա որակը զգալիորեն կնվազի։
UC-ն լուրջ պաթոլոգիա է, որը պետք է բուժվի: Բացի աղիքի քաղցկեղից, հիվանդության բարդացում կարող են դառնալ մի շարք այլ հիվանդություններ։
UC-ի վտանգավոր հետևանքները.
- հաստ աղիքի պատռվածք (հաստ աղիքն ընդլայնվում է գազերով, ինչի հետևանքով առաջանում է պատռվածք և պերիտոնիտ);
- բորբոքային պրոցեսների վայրերում չարորակ ուռուցքների ձևավորում;
- արյան կորուստ (հետևանքը կարող է լինել անեմիա կամ հիպովոլեմիկ ցնցում);
- աղիքային վարակների ավելացում (բորբոքային պրոցեսները նվազեցնում են մարսողական համակարգի տեղական անձեռնմխելիությունը):
7. UC-ի բուժում
Ոչ սպեցիֆիկ խոցային կոլիտը շատ դեպքերում դառնում է քրոնիկական հիվանդություն։ Պաթոլոգիական թերապիան ուղղված է սրացման ախտանիշների թեթևացմանը և ռեմիսիայի ժամանակաշրջանների առավելագույն հնարավոր ժամանակահատվածի ավելացմանը: Բուժումը ներառում է հատուկ դեղամիջոցների ընդունում, սննդակարգի պահպանում և վիրահատություն (եթե կան որոշակի ցուցումներ):
Դեղորայքային բուժում
Դեղորայքային թերապիայի նպատակը ոչ միայն պաթոլոգիայի սրման հարձակումները դադարեցնելն է, այլև ռեմիսիայի ժամանակաշրջանների ավելացումը: Բուժման ժամանակացույցը կազմվում է անհատապես։ Դեղերի որոշ տեսակներ պետք է ընդունվեն երկար դասընթացներով՝ կարճ ընդմիջումներով: Եթե արդյունք չկա, ապա հիվանդի վիճակը թեթեւացնելու միակ միջոցը վիրահատությունն է։
Դեղերի խմբեր.
- հակադիարխային դեղամիջոցներ (Solutan,);
- երկաթի հավելումներ;
- ամինոսալիցիլատներ (Mesalazine, );
- հակաբորբոքային դեղեր;
- իմունոպրեսանտներ (Cyclosporine A, Azathioprine);
- կորտիկոստերոիդներ (հիվանդության սրման համար, Prednisolone, Budesonide);
- ցավազրկողներ (Պարացետամոլ, Իբուպրոֆեն);
- հանգստացնողներ (Elenium, Seduxen);
- դեղեր հակաբիոտիկների խմբից.
Բուժման վիրաբուժական մեթոդներ
UC-ի վիրաբուժական միջամտությունների հիմնական թերությունը դրանց աճող հիվանդացությունն է: Հաստ աղիքի մի մասը հեռացվում է: Բարակ աղիքի եզրը ամրացված է որովայնի պատի բացվածքին։ Կղանքը մարմնից հանվում է ստոմայի միջոցով։ Կղանքը հավաքելու համար օգտագործվում են կոլոստոմիայի հատուկ պարկեր:
Որոշ դեպքերում իլեոստոմիան կարվում է, և աղիների շարժման գործընթացը վերսկսվում է անուսի միջոցով: Այս ընթացակարգը ներառում է կրկնվող գործողություն:
Ինչպես բուժել UC- ը դեղաբույսերով:
Դեղաբույսերի որոշ տեսակներ առանձնահատուկ ազդեցություն ունեն մարսողական համակարգի վրա։ Թուրմերի օգտագործումը օգնում է ոչ միայն բարելավել աղեստամոքսային տրակտի աշխատանքը, այլ նաև ստեղծել գոյություն ունեցող պաթոլոգիաների բարդությունների լավ կանխարգելում: UC-ի համար դեղաբույսերը օգտագործվում են որպես հիմնական թերապիայի հավելում:
Բուժիչ դեղաբույսերի օրինակներ.
- հալվեի հյութ (խմեք 50 գ օրական մեկ կամ երկու անգամ, արտադրանքը օգնում է բուժել խոցերը և բարելավել աղիների լորձաթաղանթի վիճակը);
- բուսական խառնուրդ (երիցուկը, ցենտուրին և եղեսպակը հավասար մասերի խառնել, մեկ ճաշի գդալ պատրաստուկը լցնել մի բաժակ եռման ջրի մեջ, փոքր չափաբաժիններով վերցնել մեկ ամիս);
- կաղնու կեղևի թուրմ (պատրաստուկի մեկ թեյի գդալը պետք է լցնել մի բաժակ եռման ջրով, ընդունել միջոցը օրը մեկ կամ երկու անգամ, կաղնու կեղևն ունի ընդգծված հակամանրէային ազդեցություն):
8. Դիետա և ճիշտ սնուցում
Ճիշտ սնունդը կարևոր դեր է խաղում ոչ սպեցիֆիկ խոցային կոլիտի դեպքում: Որոշ ապրանքներ կարող են առաջացնել պաթոլոգիայի սրացում նույնիսկ դեղորայքային թերապիայի ռեժիմին հետևելիս: Խոցային կոլիտով հիվանդներին խորհուրդ է տրվում ողջ կյանքի ընթացքում պահպանել հատուկ սննդակարգի կանոնները։ Սնուցման սխալները զգալիորեն կրճատում են ռեմիսիայի շրջանը։
Օրվա մենյու խոցային կոլիտի համար
Դիետա 4բ
Շատ դեպքերում UC-ով հիվանդներին նշանակվում է No 4b դիետա։ Սնունդը պետք է ընդունել օրական 4-5 անգամ (ընթրիքը ոչ ուշ, քան 19:00-ն): Հարկավոր է հիմք ընդունել կոտորակային սնուցման սկզբունքները։ Պետք է բացառել չափից շատ ուտելը (աղիքային գերբնակեցումը կարող է հրահրել կոլիտի սրացում): Ճաշատեսակները խորհուրդ է տրվում օգտագործել տաք վիճակում։

Դիետայի հիմնական սկզբունքները.
- եփելը պետք է կատարվի եռալով կամ շոգեխաշելով;
- ճաշացանկը ներառում է միայն առողջ և բարձր կալորիականությամբ սնունդ, որը հարուստ է սպիտակուցներով և վիտամիններով.
- մենյուում կոպիտ մանրաթելերի պարունակությունը պետք է սահմանափակվի (թարմ բանջարեղեն և մրգեր, ամբողջական հացահատիկային հացահատիկային ապրանքներ);
- Դուք կարող եք ձեր սննդակարգում ներառել խաշած ձուկ, ծովամթերք, նիհար միս, ցեխոտ ապուրներ, լոլիկի հյութ, ձավարի և բրնձի շիլա, հապալաս կամ թռչնի բալի ժելե, թեյ;
- Սունկը, հատիկաընդեղենը, համեմունքները, ապխտած միսը, մարինադները, թթու վարունգները, ամբողջական կաթը, ընկույզը և չորացրած մրգերը, սերուցքը, թթվասերը, ֆերմենտացված կաթնային ըմպելիքները, հնդկաձավարը, վարսակի ալյուրը և մարգարիտ գարու շիլան բացառված են ճաշացանկից:
9. ՈւԿ-ի բուժման ավանդական ի՞նչ մեթոդներ կան:
Այլընտրանքային բժշկության դեղատոմսերը կարող են օգտագործվել միայն կոլիտի բուժման համար՝ որպես դեղորայքային թերապիայի հավելում: Բուսական բաղադրիչները կբարելավեն հիվանդի վիճակը, սակայն իրենց արդյունավետությամբ զիջում են դեղագործական արտադրանքին։ Ավանդական բաղադրատոմսեր օգտագործելուց առաջ կարևոր է բացառել դրանց բաղադրիչների նկատմամբ ալերգիկ ռեակցիաները։
Ժողովրդական միջոցների օրինակներ.
- թխած խնձոր (նման արտադրանքի ներմուծումը մենյու օգնում է արագացնել խոցերի բուժման գործընթացը);
- բանան (պտուղը պարունակում է վիտամինների բարձր խտություն, արտադրանքը օգնում է բարձրացնել մարմնի դիմադրողականությունը);
- ձմերուկի կեղևի թուրմ (ընդունել կես բաժակ օրական երեք անգամ, թերապիայի ընթացքը՝ երկու շաբաթ);
- բրնձի թուրմ (արտադրանքն ունի լորձաթաղանթները պաշտպանելու և ապաքինման պրոցեսն արագացնելու հատկություն, եփուկը պետք է ընդունել օրական կես բաժակ օրական երեք անգամ);
- շաղգամի թուրմ (շաղգամի տերևներն օգտագործում են թուրմը պատրաստելու համար, պատրաստի ըմպելիքը կարելի է խառնել բանջարեղենի հյութի հետ, ընդունել օրական երկու անգամ մեկ բաժակ)։
10. Կանխարգելում
Խոցային կոլիտի պատճառները մնում են անհայտ։ Նման պաթոլոգիայի կանխարգելման միջոցառումները ներառում են առողջ ապրելակերպի ստանդարտ կանոններ։ Առանձնահատուկ ուշադրություն պետք է դարձնել մարսողական համակարգի հիվանդությունների կանխարգելմանը։
Եթե տագնապալի ախտանիշներ են հայտնվում, դուք պետք է անհապաղ խորհրդակցեք բժշկի հետ: Ստամոքս-աղիքային տրակտի պաթոլոգիաների ժամանակին բուժումը կնվազեցնի հետագա բարդությունների վտանգը։
Կանխարգելման միջոցառումներ.
- խուսափել ավելորդ ֆիզիկական գործունեությունից;
- սահմանված սննդակարգին համապատասխանելը;
- սթրեսային իրավիճակների և դրանց հետևանքների բացառումը.
- կանոնավոր հետազոտություն գաստրոէնտերոլոգի կողմից.
11. Կանխատեսում
Ոչ սպեցիֆիկ խոցային կոլիտի կանխատեսումը կախված է հիվանդության հայտնաբերման փուլից և թերապիայի ժամանակին լինելուց: Համարժեք բուժման դեպքում հիվանդի կյանքի որակը չի վատանում (ռեմիսիաները կարող են հասնել մի քանի տարվա): Եթե թերապիան սխալ է իրականացվում կամ պաթոլոգիան հասել է բարդությունների փուլին, ապա կանխատեսումը անբարենպաստ է։ UC-ի հետևանքը կարող է լինել աղիքային քաղցկեղ և մահ:
12. Եզրակացություններ
- ոչ սպեցիֆիկ խոցային կոլիտը աղեստամոքսային տրակտի հիվանդություն է, որը բնութագրվում է հաստ աղիքի վնասվածքով և նրա լորձաթաղանթի բորբոքումով.
- UC-ում բորբոքային գործընթացը հրահրում է լորձաթաղանթների վրա խոցերի ձևավորում (ժամանակին թերապիայի բացակայության դեպքում տուժած տարածքներում զարգանում է նեկրոզ);
- UC- ն վերաբերում է քրոնիկ հիվանդություններին (պաթոլոգիական գործընթացը ուղեկցվում է սրացման և թողության ժամանակաշրջաններով);
- պաթոլոգիայի պարտադիր ախտանիշն է հաճախակի աթոռը ախտանիշներով և կղանքի մեջ արյունով.
- հիվանդության բուժման հիմնական տեսակը դեղերի կուրսն է (բարդությունների դեպքում օգտագործվում են վիրաբուժական միջամտություններ);
- Հիվանդության հետևանքը կարող է լինել աղիքի քաղցկեղը։
Քրոնիկ և սուր խոցային կոլիտը (UC) աղեստամոքսային տրակտի ամենալուրջ հիվանդություններից է։ Այս հիվանդությունից ընդմիշտ ազատվելու ուղիներ չկան, և բուժումը (հիվանդությունը ռեմիսիայի տեղափոխելը) բավականին բարդ և երկարատև է։
Խոցային կոլիտը հստակորեն հաստատված պատճառ չունի, սակայն գիտնականները ենթադրում են, որ հիվանդության հրահրիչը իմունային համակարգի աշխատանքի սխալն է: Ավելին, հիվանդության առաջացմանը հաճախ նախորդում են որոշակի գործոններ (ալկոհոլի օգտագործում, թունավորումներ, ստամոքս-աղիքային այլ հիվանդություններ), ինչը միայն բարդացնում է հիվանդության ճշգրիտ պատճառի որոշումը։
Այս հոդվածում մենք մանրամասն կխոսենք, թե ինչպես բուժել նման հիվանդությունը, օգտագործելով դեղորայքը և տնային բուժումը: Մենք նաև կանդրադառնանք հիվանդների ակնարկներին և կարծիքներին թերապիայի որոշակի տեսակների վերաբերյալ:
Խոցային կոլիտը բավականին լուրջ և պոտենցիալ կյանքին սպառնացող հիվանդություն է, որը բնութագրվում է քրոնիկ ընթացքով և բուժման դժվարությամբ: Այս հիվանդությունն ունի ալիքային ընթացք, երբ հիվանդության սրման շրջանները փոխարինվում են կարճատև թողությամբ։
Առաջանում է քրոնիկ խոցային կոլիտ անբարենպաստ գործոնների ազդեցության պատճառով գենետիկ ձախողումների պատճառով. Չնայած հիվանդությունը բուժելի է, այն ամբողջությամբ վերացնել հնարավոր չէ։
Հետևաբար, բուժումը հանգում է նրան, որ հիվանդությունը ներդնելու է երկարաժամկետ ռեմիսիայի փուլ: Բայց դա ամեն հիվանդի մոտ չի ստացվում: Կանխատեսումը հատկապես ծանր է այն դեպքերում, երբ երեխաների մոտ ախտորոշվում է ոչ սպեցիֆիկ խոցային կոլիտ։ Մինչև հասուն տարիքը հիվանդության զարգացումը բնութագրվում է թերապիայի նկատմամբ դիմադրողականության բարձրացմամբ և բարդությունների զարգացման վիճակագրորեն ավելի մեծ հավանականությամբ:
Հիվանդությունը ազդում է հաստ աղիքի և ուղիղ աղիքի լորձաթաղանթի վրա՝ առաջացնելով էրոզիայի և խոցերի զարգացում դրա մակերեսին։ Հիվանդության միջին և ծանր դեպքերում հիվանդին տրվում է հաշմանդամության վկայական, քանի որ այս պաթոլոգիան զգալիորեն նվազեցնում է հիվանդի աշխատունակությունը:
Վիճակագրություն. որքանո՞վ է տարածված UC-ն:
Ժամանակակից գնահատականներով մոտավորապես յուրաքանչյուր 35-100 մարդ 100000-ինոչ սպեցիֆիկ խոցային կոլիտը հայտնաբերվում է տարբեր աստիճանի ծանրության: Պարզվում է, որ աշխարհի բնակչության մոտավորապես 0,01%-ը տառապում է այս պաթոլոգիայով։
Նշվել է, որ առավել հաճախ հիվանդության ի հայտ գալը տեղի է ունենում երիտասարդ աշխատանքային տարիքում (20-30 տարեկան), մինչդեռ տարեցների մոտ խոցային կոլիտի զարգացումը համեմատաբար հազվադեպ է:
Ցավոք սրտի, Ռուսաստանի Դաշնությունում հիվանդների թվի վերաբերյալ տվյալներ չկան։ ԱՄՆ-ում գրանցումներ են կատարվում, և այս պահին խոցային կոլիտով հիվանդների թիվը այս երկրում կազմում է 2 միլիոն մարդ։
Սուր և քրոնիկ խոցային կոլիտ. տարբերություններ և առանձնահատկություններ
Այս հիվանդությունը բոլոր դեպքերում ունենում է քրոնիկ ընթացք։ Սուր շրջանից հետո այն դառնում է խրոնիկ՝ ժամանակ առ ժամանակ ռեմիսիայի փուլից անցնելով ռեցիդիվ փուլ։ ICD-10-ում (այսպես կոչված 10-րդ Կոնգրեսի հիվանդությունների միջազգային դասակարգում) հիվանդությունը բաժանվում է հետևյալ ենթատիպերի.
- քրոնիկ էնտերոկոլիտ՝ հաստ աղիքի վնասվածքով (ICD-10 կոդը՝ K51.0);
- քրոնիկ իլեոկոլիտ (ICD-10 կոդը՝ K51.1);
- քրոնիկ պրոկտիտ՝ ուղիղ աղիքի վնասվածքով (ICD-10 կոդը՝ K51.2);
- քրոնիկ ռեկտոսիգմոիդիտ (ICD-10 կոդը՝ K51.3);
- լորձաթաղանթի պրոկտոկոլիտ (ICD-10 կոդը՝ K51.5);
- խոցային կոլիտի ատիպիկ ձևեր (ICD-10 կոդը՝ K51.8);
- խոցային կոլիտի չճշտված ձևեր (ICD-10 կոդը՝ K51.9):

Ակնհայտ է, որ ենթատեսակները բաժանված են միմյանցից ըստ տեղայնացման և գործընթացի ծանրության: Յուրաքանչյուր առանձին ենթատեսակ ունի իր հիմնական բուժման սխեման, չկա համընդհանուր բուժում բոլոր տեսակի խոցային կոլիտի համար:
Բայց որո՞նք են այս հիվանդության սուր ընթացքի և քրոնիկական պրոցեսի միջև տարբերությունը: Փաստն այն է, որ հիվանդությունը միայն սուր է սկսվում, բայց այսքանով չի սահմանափակվում։ Այն թեւակոխում է քրոնիկ փուլ, որը ժամանակ առ ժամանակ ռեմիսիայի փուլից անցնում է ռեցիդիվ փուլի։
Հիվանդության սուր սկիզբով նրա բոլոր ախտանիշները հասնում են գագաթնակետային ինտենսիվության (դրսևորման): Որոշ ժամանակ անց ախտանշանները անհետանում են, և հիվանդը սխալմամբ կարծում է, որ լավանում է, և հիվանդությունը նահանջում է։ Փաստորեն, այն անցնում է ռեմիսիայի, և վիճակագրորեն Հաջորդ տարվա ընթացքում դրա կրկնության հավանականությունը կազմում է 70-80%:
Ոչ սպեցիֆիկ խոցային կոլիտ (տեսանյութ)
Խոցային կոլիտի պատճառները
Այս հիվանդության ճշգրիտ պատճառները գիտությանը անհայտ են: Այնուամենայնիվ, աշխարհի գրեթե բոլոր բժիշկները հակված են հավատալ, որ կա երեք հիմնական պատճառ UC. Այսինքն:
- Գենետիկ գործոն.
- Բակտերիալ և վիրուսային ներխուժում.
- Արտաքին միջավայրի ագրեսիվ ազդեցություն.
Գենետիկ նախատրամադրվածությունը ներկայումս UC-ի հիմնական կասկածելի պատճառն է: Վիճակագրորեն նկատվել է, որ խոցային կոլիտի զարգացման ռիսկն ավելի բարձր է այն մարդկանց մոտ, ովքեր ունեն ընտանեկան պատմություն։ Հարազատների մոտ խոցային կոլիտի կամ Կրոնի հիվանդության առկայությունը մոտ 35-40%-ով մեծացնում է պոտենցիալ հիվանդի մոտ հիվանդության զարգացման ռիսկը։

Ավելին, կան ապացույցներ, որ որոշ գեների թերությունները նույնպես էական դեր են խաղում հիվանդության զարգացման մեջ: Սա բնածին հատկանիշ է, որը տեղի է ունենում նույնիսկ այն դեպքերում, երբ ամենամոտ հարազատները չունեին արատավոր գեն:
Բակտերիաների և վիրուսների ներխուժումն ինքնին չի համարվում ՈւԿ-ի զարգացման պատճառ։ Բայց բժշկության մեջ կա վարկած, որ հենց բակտերիալ և վիրուսային վարակն է առաջացնում հիվանդության զարգացումը այն հիվանդների մոտ, ովքեր ունեն դրա նկատմամբ գենետիկ նախատրամադրվածություն։
Նույնը վերաբերում է շրջակա միջավայրի գործոնների ագրեսիվ ազդեցությանը (ծխելը, որոշ դիետաներ, վնասվածքներ և այլն): Այս գործոններն իրենք չեն կարող պատճառ հանդիսանալ, սակայն որոշ հիվանդների մոտ դրանք դարձել են խոցային կոլիտի զարգացման նախադրյալներ։
Խոցային կոլիտի ախտանիշները
UC-ի ախտանիշները ոչ սպեցիֆիկ են և նման են աղեստամոքսային տրակտի բազմաթիվ այլ հիվանդությունների ախտանիշներին: Դրա պատճառով հիվանդության սկզբից (երբ ի հայտ են գալիս առաջին ախտանիշները) մինչև ախտորոշման պահը զգալիորեն երկարացվում է ժամանակը։
Ընդհանուր առմամբ, խոցային կոլիտը հիվանդների ճնշող մեծամասնության մոտ ունի հետևյալ ախտանիշները:
- Հաճախակի փորլուծություն, կղանքը ստանում է մռայլ ձև, հաճախ հանդիպում են թարախի և կանաչավուն լորձի խառնուրդներ։
- Կեղծ հորդորներ, հրամայական հորդորներ.
- Տարբեր ինտենսիվության ցավ (զուտ անհատական ախտանիշ) որովայնի հատվածում (դեպքերի ճնշող մեծամասնությունում՝ ձախ կեսում):
- Ջերմություն 37-ից 39 աստիճան Ցելսիուսի սահմաններում: Նկատվել է, որ որքան ծանր է հիվանդությունը, այնքան բարձր է ջերմաստիճանը։
- Ախորժակի զգալի նվազում և ճաշակի նախասիրությունների փոփոխություն:
- Քաշի կորուստ (միայն քրոնիկ երկարատև խոցային կոլիտն է դրսևորվում այս կերպ):
- Ջուր-էլեկտրոլիտային պաթոլոգիական փոփոխությունները մեղմից մինչև ծանր:
- Ընդհանուր թուլություն, անտարբերություն և կենտրոնացման խնդիրներ:
- Տարբեր ինտենսիվության ցավ հոդերի մեջ.

Կան նաև խոցային կոլիտի արտաաղիքային դրսևորումներ։ Այսինքն:
- հանգույցային erythema;
- չափավոր և գանգրենոզ պիոդերմա (որպես խոցային կոլիտի բարդություններ);
- աֆտոզ ստոմատիտ;
- տարբեր արթրալգիաներ (ներառյալ անկիլոզացնող սպոնդիլիտը);
- ուվեիտ;
- էպիսկլերիտ;
- առաջնային սկլերոզացնող խոլանգիտ.
Խոցային կոլիտի ախտորոշում
Այս հիվանդության ախտորոշումը, հաշվի առնելով նրա բնորոշ տեղայնացումը և ընթացքը, դժվարություններ չի առաջացնում փորձառու գաստրոէնտերոլոգների և պրոկտոլոգների համար: Սակայն վերջնական ախտորոշումը երբեք չի կատարվում միայն մեկ ֆիզիկական (մակերեսային) հետազոտությամբ, և դրա ճշգրիտ ձևակերպման համար կատարվում են հետևյալ բժշկական ախտորոշումները.
- Ֆիբրոյլեոկոլոնոսկոպիա (աղիների ախտորոշում ամբողջ երկարությամբ 120-152 սմ սկզբնական երկարությամբ, և սիգմոիդոսկոպիա՝ անուսին ավելի մոտ հեռավոր մասի 60 սմ):
- Արյան կլինիկական ախտորոշում.
- Արյան քիմիա.
- Ֆեկալ կալպրոտեկտինի վերլուծություն.
- PCR արյան ստուգում.
- Աթոռի բակտերիալ մշակույթ.
Խոցային կոլիտի դեղորայքային բուժում
Դեղորայքային բուժումը բավականին արդյունավետ է հիվանդությունը երկարաժամկետ ռեմիսիայի փուլ մտցնելու համար։ Բայց հնարավո՞ր է ամբողջությամբ բուժել այս հիվանդությունը: Ցավոք սրտի, այս պահին հիվանդությունը չի կարող ամբողջությամբ բուժվել։ Սակայն ինտենսիվ հետազոտություններ են իրականացվում աշխարհի առաջատար գիտական լաբորատորիաներում, և ապագայում, միգուցե 10-15 տարի հետո, գենային թերապիայի շնորհիվ հիվանդությունը կարող է ընդմիշտ բուժվել։
«Գոլիմումաբ» դեղամիջոցի վերանայում խոցային կոլիտի համար
Տանը ժողովրդական միջոցներով բուժումը ցանկալի արդյունք չի տալիս, երբեմն էլ ավելի է խորացնում իրավիճակը։ Տանը ժողովրդական միջոցներով բուժումը կարող է օգտագործվել միայն բժշկի հետ խորհրդակցելուց հետո, բայց չի կարելի հույս դնել նման թերապիայի որևէ արդյունավետության վրա, դա միայն նվազեցնում է հիվանդության ախտանիշների սրությունը.
Հիմնական դեղորայքային թերապիան ուղղված է բորբոքման վերացմանը, օրգանիզմի աուտոիմուն ռեակցիային և տուժած հյուսվածքների վերականգնմանը: Այսպիսով, թերապիայի հիմքը Սուլֆասալազինի և Մեսալազինի օգտագործումն է: Այս դեղամիջոցներն ապահովում են հակաբորբոքային և վերականգնող ազդեցություն: Դրանք ավելի մեծ չափաբաժիններով են նշանակվում հիվանդության սրման ժամանակ։
Հիմնական թերապիան ներառում է նաև հորմոնալ դեղամիջոցներ՝ Prednisolone և Dexamethasone: Բայց հիվանդության չափավոր և թեթև ծանրության դեպքում դրանք հազվադեպ են նշանակվում կամ հիմնավորված են հիվանդության սրման ժամանակ, կամ սուլֆասալազինով և մեսալազինով բուժման դիմադրության դեպքում:
Իրենց արդյունավետությունը ցույց են տվել նաև կենսաբանական նյութերը, որոնցից նախընտրելի են Remicade-ը և Humira-ն։ Որոշ դեպքերում բժիշկները դիմում են Վեդոլիզումաբ նշանակելուն, թեև այն դեռ ուսումնասիրվում է դրա օգտագործման լուրջ բարդությունների համար:
Դիետա խոցային կոլիտի համար
Սննդակարգը խոցային կոլիտի ընդհանուր բուժման շատ կարևոր բաղադրիչ է: Այս հիվանդության սնուցումը պետք է ունենա ճաշացանկ, որում սննդի բաղկացուցիչ տարրերը բաշխված են հետևյալ կերպ.
- 200-230 գրամ ածխաջրեր;
- 115-120 գրամ սպիտակուցներ;
- 50-55 գրամ ճարպ:

Դիետան որոշ մթերքների օգտագործման արգելքներ ունի։ Չի թույլատրվում ուտելհետևյալ ուտեստները.
- Կարագի խմորից պատրաստված ցանկացած թխում:
- Յուղոտ և ձկան ապուրներ.
- Կորեկ հացահատիկ.
- Տապակած, յուղոտ և ապխտած միս։
- Տապակած, ճարպային և ապխտած ձուկ.
- Սոխ, սխտոր, ցանկացած սունկ և բողկ:
- Թթու մրգեր և հատապտուղներ.
- Ցանկացած թթու վարունգ, տաք և թթու համեմունքներ (ներառյալ ծովաբողկ և մանանեխ):
- Ցանկացած ալկոհոլային խմիչք:
Չնայած նման լուրջ արգելքներին, այս դիետան թույլ է տալիս շատ այլ համեղ ուտեստներ ուտել։ Այսպիսով, դուք կարող եք ուտել հետևյալ մթերքները.
- չորացրած ցորենի հաց, ցանկացած դիետիկ թխվածքաբլիթներ;
- ձկան, մսի և, համապատասխանաբար, բանջարեղենի վրա հիմնված արգանակներ;
- խաշած շիլա, բանջարեղենային խյուս և նույնիսկ արիշտա (բայց առանց համեմունքներ ավելացնելու):
- հորթի միս, նիհար նապաստակի միս, շոգեխաշած կոտլետներ, թռչնի միս (բայց միայն առանց մաշկի);
- նիհար և միայն խաշած ձուկ;
- ցուկկինի խյուս, դդում, գազար;
- ցանկացած քաղցր մրգեր և հատապտուղներ (և ցանկացած ձևով);
- մեղմ պանիրներ, մրգային և հատապտուղների սոուսներ;
- մաղադանոս սամիթ;
- թթվասեր, կեֆիր և կաթնաշոռ։
Այս հիվանդության համար սնունդը պետք է լինի բացառապես կոտորակային՝ օրական 6-8 անգամ։ Միևնույն ժամանակ, սնունդը պետք է լինի փոքր չափաբաժիններով, շատակերությունը ոչ միայն խորհուրդ չի տրվում, այլև արգելվում է ստամոքս-աղիքային տրակտի վրա ավելորդ ծանրաբեռնվածության պատճառով:
Խոցային ոչ սպեցիֆիկ կոլիտը ծանր պաթոլոգիա է։ Այն ազդում է միայն հաստ աղիքի լորձաթաղանթի վրա՝ տարբեր ինտենսիվության կործանարար բորբոքային և խոցային պրոցեսների տեսքով։ Պաթոլոգիան ազդում է ուղիղ աղիքի վրա և աստիճանաբար տարածվում է հաստ աղիքի բոլոր մասերում: Այն սկսվում է դանդաղ, և դրա զարգացման առաջին նշանը կարող է լինել ուղիղ աղիքի արյունահոսությունը: Այս հիվանդության բուժման դժվարությունն այն է, որ այն վատ է ընկալվում և, որպես կանոն, բավականին երկար է տևում։
Այս հիվանդությունը առավել հաճախ հանդիպում է մեգապոլիսների բնակիչների մոտ։ Այն սովորաբար դրսևորվում է տարեցների մոտ (60 տարեկանից հետո) կամ երիտասարդ տարիքում՝ մինչև 30 տարեկան և վարակիչ չէ։
Բովանդակություն:Խոցային կոլիտի պատճառները
Գիտնականները չեն հաստատել խոցային կոլիտի ճշգրիտ պատճառը, սակայն նրանք հայտնաբերել են մի շարք պատճառական գործոններ։ Դրանք ներառում են.
- ժառանգական նախատրամադրվածություն;
- անհայտ ծագման վարակ;
- գենետիկ մուտացիաներ;
- վատ սնուցում;
- աղիքային միկրոֆլորայի խանգարում;
- որոշակի դեղամիջոցների ընդունում (հակաբեղմնավորիչներ, որոշ հակաբորբոքային դեղեր);
- հաճախակի
Խոցային ոչ սպեցիֆիկ կոլիտով հիվանդի մոտ այն սկսում է գործել ոչ թե պաթոգեն միկրոբների, այլ սեփական աղիքների լորձաթաղանթի բջիջների դեմ, ինչը, ի վերջո, հանգեցնում է խոցի։ Այս պաթոլոգիայի իմունային մեխանիզմը աստիճանաբար տարածվում է այլ օրգանների և համակարգերի վրա: Սա դրսևորվում է աչքերի, մաշկի, հոդերի և լորձաթաղանթների վնասվածքներով և բորբոքումներով։
 Հաշվի առնելով կլինիկական պատկերը, առանձնանում են այս պաթոլոգիայի հետևյալ ձևերը.
Հաշվի առնելով կլինիկական պատկերը, առանձնանում են այս պաթոլոգիայի հետևյալ ձևերը.
- քրոնիկ խոցային կոլիտ;
- կծու;
- քրոնիկ ռեցիդիվ տեսակ.
Քրոնիկ խոցային կոլիտունի մշտական ընթացք՝ առանց ռեմիսիայի շրջանների։ Ընդ որում, այն կարող է ունենալ և՛ փոխհատուցվող, և՛ ծանր ընթացք։ Այս հիվանդության ծանրությունը ուղղակիորեն կախված է առողջ աղիքային լորձաթաղանթի վնասման աստիճանից։ Այս ձևն ընթանում է դանդաղ և շարունակական, տևողությունը կախված է հիվանդի առողջական վիճակից: Հիվանդությունն ինքնին մեծապես սպառում է հիվանդի մարմինը: Եթե հիվանդի վիճակը հասնում է կրիտիկական մակարդակի, ապա նշվում է պարտադիր վիրահատություն։ Երբ նման կոլիտը ունի փոխհատուցված ձև, այն կարող է երկար տարիներ շարունակվել: Այս դեպքում պահպանողական թերապիան կարող է բարելավել հիվանդի վիճակը և լավ էֆեկտ տալ։
Սուր ձևՈչ սպեցիֆիկ խոցային կոլիտն ունի բավականին կտրուկ և բուռն սկիզբ: Հաստ աղիքում բորբոքային և խոցային պրոցեսները զարգանում են հիվանդության հենց սկզբից, ուստի այն բավականին ծանր է, բայց գործնականում շատ հազվադեպ է: Պաթոլոգիական պրոցեսները զարգանում են կայծակնային արագությամբ և տարածվում ամբողջ աղիքի վրա, որը կոչվում է տոտալ կոլիտ։ Շատ կարևոր է անմիջապես սկսել բուժումը։
Կրկնվող ձևՈչ սպեցիֆիկ խոցային կոլիտը տեղի է ունենում ռեմիսիայի և սրացման փուլերով: Որոշ դեպքերում նոպաները ինքնաբերաբար դադարում են և երկար ժամանակ չեն առաջանում։
Ոչ սպեցիֆիկ խոցային կոլիտի ախտանիշները
Կան խոցային կոլիտի բազմաթիվ նշաններ, և դրանք կարող են ունենալ տարբեր աստիճանի ծանրություն՝ կախված հիվանդության ծանրությունից և դրա ձևից: Այս առումով որոշ հիվանդներ իրենց ողջ կյանքի ընթացքում մնում են նորմալ առողջական վիճակում, իսկ ախտանիշներից միայն արյուն է հայտնվում կղանքում (որը հաճախ սխալ է կապված հեմոռոյների հետ): Հիվանդների մի մասն ավելի ծանր վիճակ ունի՝ արյունոտ լուծ, ջերմություն, որովայնի ցավ և այլն։
Խոցային կոլիտի հատուկ ախտանիշները ներառում են հետևյալ գանգատները.
- արյունահոսություն ուղիղ աղիքից, որն ուղեկցվում է ցավով, փորլուծությամբ;
- (օրական մինչև 20 անգամ);
- որովայնի սպազմային ցավ;
- (պատահում է շատ հազվադեպ, սովորաբար նկատվում է փորլուծություն);
- ախորժակի բացակայություն;
- մարմնի ջերմաստիճանի բարձրացում;
- քաշի կորուստ մշտական փորլուծության պատճառով;
- արյան մեջ հեմոգլոբինի մակարդակի նվազում (անընդհատ արյունահոսության պատճառով);
- արյունը կղանքում (այս ախտանիշը տեղի է ունենում 10 հիվանդից 9-ի մոտ և կարող է ունենալ զուգարանի թղթի վրա արյունոտ բիծի կամ զանգվածային արյունոտ կղանքի ձև);
- կղանքի մեջ լորձի խառնուրդ;
- դեֆեքացիայի հաճախակի կեղծ ցանկություն՝ «հետանցքային թքում» (երբ կղանքի փոխարեն ուղիղ աղիքից թարախ և լորձ է դուրս գալիս);
- գիշերային դեֆեկացիա (հիվանդը գիշերը արթնանում է դեֆեքացիայի անզուսպ ցանկության պատճառով);
- փքվածություն (փքվածություն);
- մարմնի թունավորում (տախիկարդիա, ջրազրկում, ջերմություն):
Կան խոցային կոլիտի մի շարք արտաաղիքային ախտանիշներ, որոնք կապված չեն ստամոքս-աղիքային համակարգի հետ.
- համատեղ ցավ;
- աչքի պաթոլոգիաներ;
- լյարդի հիվանդություններ;
- մարմնի և լորձաթաղանթների վրա ցանի առաջացում;
- արյան խցանումներ
Այս նշանները կարող են ի հայտ գալ նույնիսկ բուն կոլիտի ախտանիշներից առաջ՝ կախված դրա ծանրությունից։
Բարդություններ
Ոչ սպեցիֆիկ խոցային կոլիտի հետևանքով հիվանդների մոտ կարող են զարգանալ հետևյալ բարդությունները.
- աղիքային պերֆորացիա;
- աղիքային առատ արյունահոսություն;
- թունավոր մեգակոլոն (մահացու բարդություն, որի արդյունքում հաստ աղիքը որոշակի վայրում մեծանում է մինչև 6 սմ տրամագծով);
- աղիքային պատի պատռվածք;
- անալ անցում;
- ֆիստուլ կամ թարախակույտ;
- հաստ աղիքի լույսի նեղացում;
- հաստ աղիք (կոլիտով հիվանդի մոտ դրա զարգացման վտանգը մեծանում է ամեն տարի 10 տարվա հիվանդությունից հետո):
Ախտորոշման հաստատումը պահանջում է հիվանդի շատ մանրակրկիտ հետազոտություն: Սա առաջին հերթին հնարավորություն է տալիս տարբերել խոցային կոլիտը աղիքային այլ պաթոլոգիաներից, որոնք ունեն նմանատիպ ախտանիշներ։ 
Ստուգում
Օբյեկտիվ հետազոտության ժամանակ բժիշկը կարող է նշել և՛ հիվանդության բնորոշ նշանների առկայությունը, և՛ դրանց բացակայությունը։ Հետանցքի թվային հետազոտությունը բժշկին թույլ է տալիս որոշել այնպիսի պաթոլոգիաների առկայությունը, ինչպիսիք են ուղիղ աղիքի լորձաթաղանթի խտացումը, անալ ճաքերը, ուղիղ աղիքի ֆիստուլները, թարախակույտը, սֆինտերի սպազմը և այլն։ Բժիշկը պետք է նշանակի բոլոր անհրաժեշտ թեստերը, որպեսզի ի վերջո դիֆերենցիալ ախտորոշում կատարի այնպիսի պաթոլոգիաների հետ, ինչպիսիք են գրգռված աղիքի համախտանիշը, դիվերտիկուլիտը, հաստ աղիքի քաղցկեղը և Կրոնի հիվանդությունը:
Վերցված նյութը հետազոտելիս հայտնաբերվում է աղիների լորձաթաղանթի վնաս՝ ենթամեկուսային շերտը խորը թափանցող խոցերի տեսքով, երբեմն նույնիսկ մկանային շերտ։ Խոցերը թուլացած, հարթ եզրեր ունեն։ Աղիքների այն հատվածներում, որտեղ պահպանվել է լորձաթաղանթը, կարող է հայտնաբերվել գեղձի էպիթելի ավելցուկային վերածնում, որի արդյունքում առաջանում են կեղծ պոլիպներ։ Հաճախ հայտնաբերվում է նաև բնորոշ նշան՝ «կրիպտային թարախակույտերի» տեսքով։
Խոցային կոլիտի բուժում
Ոչ սպեցիֆիկ խոցային կոլիտի թերապիայի տեսակն ամբողջությամբ կախված է դրա ծանրությունից և հիվանդի վիճակից: Շատ դեպքերում դա ենթադրում է հատուկ դեղամիջոցների ընդունում՝ լուծը և մարսողական գործընթացը շտկելու համար: Ավելի ծանր դեպքերում նրանք դիմում են լրացուցիչ դեղորայք ընդունելու և վիրաբուժական բուժման։
Հոսպիտալացումը չափազանց անհրաժեշտ է, երբ առաջին անգամ ախտորոշվում է, սա թույլ է տալիս բժիշկներին որոշել ուղեկցող արյունաբանական և նյութափոխանակության խանգարումների համար անհրաժեշտ բուժման չափը: Դրանցից առավել տարածված են հիպովոլեմիան, ացիդոզը, նախերիկամային ազոտեմիան, որոնք զարգանում են ուղիղ աղիքի միջոցով էլեկտրոլիտների և հեղուկի մեծ կորուստների արդյունքում։ Այդ պատճառով ինֆուզիոն թերապիան և արյան փոխներարկումը պարզապես պարտադիր են նման հիվանդների համար։
Ոչ սպեցիֆիկ խոցային կոլիտի բուժման նպատակը.
- Բարդությունների վերացում (սակավարյունություն, վարակիչ բորբոքում):
- Հատուկ սննդային հավելումների նշանակում (դրանք հնարավորություն են տալիս ապահովել երեխաների բնականոն սեռական զարգացումը և աճը).
- Հիվանդության ախտանիշների թեթևացում և վերացում.
- Նոպաների վերահսկում և կանխարգելում:
Պահպանողական բուժումը ներառում է, բացի դեղամիջոցներից, դիետա: Այն պետք է լինի մեխանիկորեն նուրբ և պարունակի հեշտությամբ մարսվող սպիտակուցների ավելացված քանակություն՝ կաթնաշոռի, մսի և ձկան տեսքով (ցածր յուղայնությամբ): Բայց թարմ մրգերի ու բանջարեղենի օգտագործումն արգելված է։ Պետք է ուտել փոքր չափաբաժիններով։ Սնունդը պետք է լինի նորմալ ջերմաստիճանում՝ ոչ սառը, ոչ տաք։ Ծանր հիվանդության դեպքում ցուցված է պարենտերալ սնունդը։
Դեղորայքային թերապիան ներառում է.
- Ներերակային ներարկումներ՝ օրգանիզմի թունավորումը վերացնելու, ջրի, էլեկտրոլիտների և սպիտակուցների հավասարակշռությունը նորմալացնելու համար։
- . Դեղերը նշանակվում են՝ հաշվի առնելով հաստ աղիքի միկրոֆլորայի զգայունությունը։
- Հանգստացնող միջոցներ. Սեդացիայի նպատակով նշանակվում են Seduxen և Elenium:
- Դիարխային դեղամիջոցներ. Սխեման ներառում է հակաքոլիներգիկ դեղամիջոցներ (Պլատիֆիլին, Բելադոննայի թուրմ, Սոլուտան), խոտաբույսեր (նռան, հապալասի, լաստենի կեղևի թուրմ):
- Սուլֆոսալազինը (Saloftalk) դեղամիջոց է, որը ներծծվում է տերմինալ հաստ աղիքում: Այն իրականացվում է տեղական կամ համակարգային (մոմիկներ, enemas):
- Կորտիկոստերոիդ հորմոններ. Ծանր դեպքերում դրանք կիրառվում են համակարգային կամ որպես կլիզմա:
Վիրաբուժություն
Այն օգտագործվում է, երբ բարդություններ են առաջանում ծանր արյունահոսության, հաստ աղիքի քաղցկեղի, պահպանողական մեթոդների թերապևտիկ ազդեցության բացակայության, աղիքային խանգարման, բուժման նկատմամբ հանդուրժողականությամբ խոցային կոլիտի վառ ձևերի, պերֆորացիայի տեսքով:
Խոցային կոլիտը կամ ոչ սպեցիֆիկ խոցային կոլիտը (հաճախ կրճատվում է որպես UC) հիվանդություն է, որի ժամանակ ուղիղ աղիքի լորձաթաղանթում զարգանում են բորբոքային պրոցեսներ։ Հիվանդությունը բնութագրվում է անցումով դեպի քրոնիկ փուլ՝ փոփոխվող սրացումներով և ռեմիսիայի շրջաններով։ Խոցային կոլիտի հիմնական պատճառներից են պաթոլոգիայի հակվածության գենետիկական գործոնների համակցությունը և արտաքին միջավայրի բացասական ազդեցությունը: Խոցային կոլիտի տարածվածությունը տատանվում է 40-ից 117 դեպք 100 հազար բնակչի հաշվով։ Բնակչության ամենախոցելի հատվածը 20-40 տարեկաններն են։ UC-ից մահացության ամենաբարձր հաճախականությունը նկատվում է, երբ հիվանդությունը կայծակնային արագությամբ զարգանում է հիվանդության առաջին տարում, իր ծանր ընթացքով, արագ զարգանում են չարորակ ուռուցքները, ինչպես նաև դրսևորվելուց 10 տարի անց.
Խոցային կոլիտի էթիոլոգիա
Խոցային կոլիտը հիվանդություն է, որն ունի ոչ լրիվ հասկացված հրահրող գործոններ: Հայտնի է, որ աղիների ոչ սպեցիֆիկ խոցային կոլիտով հիվանդների մերձավոր ազգականների շրջանում կամ, որը նույնպես բնութագրվում է աղիների պատերի քրոնիկական բորբոքային պրոցեսով, մեծացնում է UC-ի զարգացման ռիսկը:
Ամենից հաճախ ոչ սպեցիֆիկ կոլիտը գրանցվում է երիտասարդ տարիքում՝ 20-ից 25 տարեկան, երկրորդ ամենախոցելի տարիքային խումբը 55-65 տարեկանն է։
Կան ապացույցներ, որ խոցային կոլիտը հրահրվում է բակտերիալ և վիրուսային բնույթի վարակներով, սակայն դեռևս հստակ հարաբերակցություն չկա։
Վստահելի տվյալները ներառում են որոշ բնապահպանական գործոններ, որոնք ազդում են հիվանդության առաջացման և դրա սրացման վրա: Առավել լիովին ուսումնասիրված են բանավոր հակաբեղմնավորիչների և որոշ հորմոնալ դեղամիջոցների օգտագործումը, ծխելը և որոշակի տեսակի դիետաներից կախվածությունը: Հորմոնալ նյութերից կախվածությունը և բնական հորմոնալ մակարդակների տատանումները (հիմնականում, երբ արյան մեջ էստրոգենի մակարդակը բարձրանում է) անուղղակիորեն հաստատվում է վիճակագրական տվյալներով.
Կա հարաբերակցություն հիվանդության զարգացման բարձր ռիսկի և ոչ ստերոիդային հակաբորբոքային դեղերի երկարատև օգտագործման, սննդային ալերգիայի առկայության, որոնք չշտկված են սննդակարգով և/կամ դեղամիջոցներով, և ծանր կամ երկարատև սթրեսային պայմանների միջև:
Հիվանդության առաջացման հիմնական տեսությունը հիմնված է իմունոլոգիական գործոնների առկայության և հիվանդի մարմնի աուտուզենսիտիզացիայի վրա:
UC-ի համար պաշտպանիչ և կանխարգելիչ գործոններ
Տարբեր հետազոտություններ հայտնաբերել են գործոններ, որոնք նվազեցնում են խոցային կոլիտի զարգացման հավանականությունը և բարձրացնում դրա ախտորոշման և բուժման արդյունավետությունը:
- Հավանական է, որ իսկական ապենդիցիտի ապենդեկտոմիան, որն իրականացվում է երիտասարդ տարիքում, նվազեցնում է խոցային կոլիտի զարգացման ռիսկը:
- Կրծքով կերակրումը պոտենցիալ պաշտպանիչ գործոն է. այն կանանց մոտ, ովքեր չեն ճնշել լակտացիան ծննդաբերությունից հետո, խոցային կոլիտը ավելի քիչ է հանդիպում:
- Աղիքային կոլիտի և ծխախոտի ծխելու միջև կապը միանշանակ չէ. ծխող բնակչության շրջանում խոցային կոլիտի տարածվածությունն ավելի բարձր է, քան չծխողների մոտ: Այնուամենայնիվ, հիվանդության հաճախականությունը կտրուկ աճում է նրանց մոտ, ովքեր թողել են ծխելը, և, հետևաբար, ուսումնասիրություն է անցկացվել նիկոտինի ազդեցության վերաբերյալ խոցային կոլիտի ախտանիշների դրսևորման վրա: Արդյունքների հիման վրա եզրակացություն է արվել, որ ոչ սպեցիֆիկ խոցային կոլիտի դեղորայքային թերապիայի ընդհանուր կուրսում հնարավոր է ներառել նիկոտինային պատրաստուկներ (կարկատանների տեսքով և այլն):
- Օլեինաթթուն համարվում է հիվանդության առաջացումը և զարգացումը կանխող միջոց, որը կարող է արգելափակել աղիքային պատերի բորբոքման համար պատասխանատու քիմիական միացությունները և կարող է ներառվել հիվանդների և ռիսկային հիվանդների սննդակարգում՝ զարգացումը կանխելու համար: կամ հիվանդության սրացում։ Միջին առաջարկվող չափաբաժինը հիմնված է մթերքներում թթվի ընդունման վրա, օրինակ՝ 2-3 ճաշի գդալ ձիթապտղի յուղ:
Խոցային կոլիտ. ախտանիշներհիվանդություններ
Աղիների խոցային կոլիտը բնութագրվում է երկարատև, քրոնիկ ընթացքով, որի դեպքում հիվանդության կլինիկական պատկերը համատեղում է սրացման և ռեմիսիայի շրջանները։ Սիմպտոմատիկ դրսևորումների ծանրությունը և առանձնահատկությունը կախված են կործանարար գործընթացի տեղայնացումից և դրա ինտենսիվությունից, ինչպես նաև հյուսվածքների վնասման խորությունից:
Խոցային ոչ սպեցիֆիկ կոլիտը սկզբնական փուլում ուղեկցվում է աղիների լորձաթաղանթի այտուցվածությամբ և հիպերեմիկ փոփոխություններով։ Որոշակի ժամանակ անց (կախված պաթոլոգիայի զարգացման արագությունից, մարմնի դիմադրողականությունից և ոչ սպեցիֆիկ կոլիտի ախտորոշման ժամանակին և թերապիայի մեկնարկից), աղիքային պատերի խոցը սկսվում է ենթամեկուսային շերտի բորբոքային վնասվածքով, իսկ ծանր դեպքերում. հիվանդության ձևերը, մկանային հյուսվածքը նույնպես կարող են ներգրավվել ոչնչացման գործընթացում: Հավանական են, այսպես կոչված, կեղծ պոլիպների առաջացումը, աղիների լույսի նեղացումը և այլ բարդություններ։
Ոչ սպեցիֆիկ խոցային կոլիտի զարգացման դեպքում ախտանշանները բաժանվում են աղիքային և արտաաղիքային՝ կախված դրսևորման տեղակայությունից։ Երկու տեսակի ախտանիշները, կախված հիվանդության փուլից և մարմնի ընդհանուր վիճակից, կարող են դրսևորվել կամ արտահայտված կամ նվազագույն կամ ամբողջովին բացակայել:
Ոչ սպեցիֆիկ խոցային կոլիտի աղիքային ախտանիշներից են.
- հեղուկ, մածուցիկ կղանքի հաճախականությունը տարբեր ներդիրներով (լորձ, արյուն, թարախային արտանետում);
- դեֆեքացիայի կեղծ և հրամայական մղումների առկայությունը.
- ցավ որովայնի շրջանում, հիմնականում ձախ ստորին քառորդում. Սակայն, կախված պաթոլոգիայի տեղայնացումից, կարող են նկատվել ցավեր որովայնի ստորին հատվածում, որոնք ուղեկցվում են ցավով դեֆեքացիայի կեղծ ցանկությամբ։ Ձախակողմյան տեղայնացման հետ կապված ցավը կարող է լինել կտրող, ջղաձգական, ալիքային և այլն;
- ախորժակի խանգարումներ (սովորաբար նվազում), քաշի կորուստ, երկարատև սուր փուլում մինչև կախեքսիա;
- տարբեր ծանրության ջրային-էլեկտրոլիտային հավասարակշռության խախտում.
- մարմնի ջերմաստիճանի բարձրացում ենթաֆեբրիլից մինչև տենդային (37-ից 39 ° C);
- ընդհանուր թուլություն, հոդացավ, թուլություն:
Բարձր տարածվածությամբ ենթաղիքային դրսևորումները ներառում են ենթամաշկային հյուսվածքի վրա տարածվող մաշկային բորբոքային պրոցեսներ (պիոդերմա գանգրենոզ, նորդուլային էրիթրեմա), բերանի լորձաթաղանթի ախտահարումներ (աֆտոզ և այլ ստոմատիտներ), հոդային հյուսվածքներում բորբոքման դրսևորումներ (արթրալգիա, անկիլոզացնող սպոնդիլիտ): Ուվեիտի, էպիսկլերիտի, առաջնային սկլերոզային խոլանգիտի, սրտանոթային համակարգի, երիկամների, լյարդի, լեղուղիների պաթոլոգիաների զարգացումը հավանական է այս հիվանդությունների առկայության դեպքում, հատկապես աղիքային ախտանիշների հետ միասին, ախտորոշիչ հետազոտություն Աղեստամոքսային տրակտի օրգանները պետք է իրականացվեն էթիոլոգիական տրակտը պարզելու համար՝ հաստատելու կամ բացառելու ոչ սպեցիֆիկ խոցային կոլիտը:
Խոցային կոլիտի տեսակները. հիվանդության դասակարգում
Խոցային կոլիտը բաժանվում է տեսակների՝ կախված բորբոքային պրոցեսի տեղակայությունից, հիվանդության ընթացքից և դրա ծանրությունից։
Խոցային կոլիտի տեսակների դասակարգումն ըստ բորբոքման տեղայնացման.
- ուղիղ աղիքի լորձաթաղանթի բորբոքումով ախտորոշվում է պրոկտիտ;
- սիգմոիդի և ուղիղ աղիքի լորձաթաղանթների համակցված վնասով նրանք խոսում են ոչ սպեցիֆիկ խոցային պրոկտոսիգմոիդիտի մասին.
- աղիքային լորձաթաղանթի զգալի մասի ամբողջական վնասը հնարավորություն է տալիս ախտորոշել ընդհանուր ոչ սպեցիֆիկ խոցային կոլիտը, որը հիվանդության ամենածանր ձևն է.
- կոլիտը, որը բնութագրվում է ձախ կողմում բորբոքային պրոցեսով, բաժանվում է առանձին ախտորոշման՝ որպես ձախակողմյան ՈւԿ՝ աղիքային հատվածում բորբոքային պրոցեսով, որը գտնվում է ուղիղ աղիքի վերևում և սահմանափակվում է հաստ աղիքի փայծաղի ճկվածքով.
- Մնացած տեղայնացումները համակցվում են «տարածաշրջանային ոչ սպեցիֆիկ խոցային կոլիտի» ախտորոշման մեջ՝ ախտահարման տեղայնացման հստակեցմամբ:
Կախված հիվանդության դինամիկայից, առանձնանում են դրա ձևերը.
- կծու;
- քրոնիկ;
- խոցային կոլիտի կրկնվող ձևը.
Կլինիկական պատկերը և ախտանիշների սրությունը թույլ են տալիս դասակարգել խոցային կոլիտը ըստ ընթացքի ծանրության.
- Աղիների խոցային կոլիտը թեթև ձևով բնութագրվում է 24 ժամվա ընթացքում 5 անգամից ոչ ավելի հաճախականությամբ կղանքային կղանքով, բավարար ընդհանուր վիճակով, կղանքում փոքր քանակությամբ կեղտեր (արյուն, լորձ, թարախ), բացակայությամբ: այլ ցայտուն դրսևորումներ, ներառյալ ջրային էլեկտրոլիտային հավասարակշռության խախտում և առաջացած տախիկարդիա և այլ բարդություններ: Լաբորատոր թեստերում հեմոգլոբինի մակարդակը սովորաբար նորմալ է, մարմնի բարձր ջերմաստիճանը չի գրանցվում;
- չափավոր ծանրության ուղեկցվում է որովայնի ցավով, հաճախակի (մինչև 8 անգամ) թուլացած կղանք՝ աղտոտվածությամբ, ցածր աստիճանի մարմնի ջերմաստիճան, անեմիայի նշաններ, տախիկարդիա;
- ծանր ձևերի դեպքում նկատվում է փորլուծություն, թուլացած կղանք, օրական 8 և ավելի անգամ, կղանքում զգալի քանակությամբ կեղտեր, տենդային մարմնի ջերմաստիճան (38°C-ից բարձր), անեմիա (հեմոգլոբինի մակարդակը ոչ ավելի, քան 90 գ/լ), ծանր տախիկարդիա, ընդհանուր վիճակը անբավարարից մինչև ծանր. Երկարատև ներքին արյունահոսությունը կարող է ոչ միայն ուղեկցվել անեմիայով, հիպոպրոտեինեմիայով, վիտամինների պակասով, այլև հանգեցնել հեմոռագիկ շոկի, որը կարող է մահացու լինել։
Հիվանդության ախտորոշիչ չափանիշները
Ոչ սպեցիֆիկ խոցային կոլիտի միանշանակ ախտորոշիչ չափանիշները չեն մշակվել հիվանդության բարդ դրսևորման և տարբեր այլ պաթոլոգիաների հետ ախտանիշների նմանության պատճառով: Ախտորոշումը կատարելիս անհրաժեշտ է տարբերակել հելմինթիկ ինֆեստացիաներից, սուր աղիքային վարակներից (դիզենտերիա), նախակենդանիների ինֆեսացիաներից (ամեոբիա), Կրոնի հիվանդությունից և հաստ աղիքի խոռոչում ուռուցքային գոյացումներից:
Ընդհանուր առմամբ, հիվանդության կլինիկական դրսևորումը և ուսումնասիրությունները կարող են ճշգրիտ որոշել խոցային կոլիտի առկայությունը՝ օգտագործելով հետևյալ ախտորոշիչ մեթոդները.
- անամնեզների հավաքագրում՝ բժշկական գրառումների հետազոտման և հիվանդի հետ հարցազրույցի միջոցով: Բորբոքային և ոչ բորբոքային աղիքային պաթոլոգիաներով մերձավոր ազգականների առկայության, ինչպես բողոքների, այնպես էլ տեղեկությունների, ընդունված դեղերի ցանկի, որոշ հիվանդությունների համար բարձր համաճարակաբանական մակարդակ ունեցող երկրներ ուղևորությունների, աղիքային վարակների պատմության, սննդային թունավորումների, ծխելու մասին , հիվանդի մոտ ախտորոշիչ նշանակություն ունեն ալերգիաները և սնունդը.
- տվյալներ հիվանդի մանրակրկիտ ֆիզիկական զննումից՝ սրտի հաճախության, մարմնի ջերմաստիճանի, արյան ճնշման, մարմնի զանգվածի ինդեքսի, որովայնի (որովայնի) ախտանիշների գնահատմամբ, աղիների լայնացման նշանների առկայության կամ բացակայության, ինչպես նաև հետազոտությամբ։ բերանի լորձաթաղանթի, մաշկի, սկլերայի և հոդերի;
- անուսի հետազոտություն, հետանցքի թվային հետազոտություն և/կամ սիգմոիդոսկոպիա;
- աղեստամոքսային տրակտի պարզ ռադիոգրաֆիա;
- ընդհանուր կոլոնոսկոպիա՝ հետազոտության մեջ իլեոսկոպիայի ընդգրկմամբ.
- հաստ աղիքի կամ այլ մասերի լորձաթաղանթի բիոպսիա՝ տեղային, տարածաշրջանային բորբոքման համար.
- Որովայնի խոռոչի օրգանների, կոնքի և այլնի ուլտրաձայնային հետազոտություն;
- կղանքի, մեզի, արյան լաբորատոր հետազոտություններ.
Ախտորոշումը տարբերակելու համար հնարավոր է նշանակել հետազոտական այլ մեթոդներ՝ մագնիսական ռեզոնանսային տոմոգրաֆիա, համակարգչային տոմոգրաֆիա, աղիների տրանսորովայնային և տրանսռեկտալ ուլտրաձայնային հետազոտություն, ռադիոգրաֆիա կոնտրաստի ներդրմամբ, պարկուճային էնդոսկոպիա և այլն։
Հիվանդության բարդությունները
Խոցային կոլիտը հիվանդություն է, որը պահանջում է մշտական թերապիա և համապատասխանություն բժշկի ցուցումներին՝ ինչպես դեղորայք ընդունելու, այնպես էլ սննդակարգի կանոններին հետևելու հարցում: Բուժման ռեժիմի խախտումները, դեղատոմսերի խեղաթյուրումները և խոցային կոլիտի չբուժված ձևերը, բացի տարբեր օրգանների պաթոլոգիաներից և աղիքային լորձաթաղանթին ոչ հարակից հյուսվածքներում բորբոքային պրոցեսների զարգացումից, կարող են առաջացնել նաև լուրջ բարդություններ, որոնք պահանջում են շտապ հոսպիտալացում: հիվանդության բարձր մահացության մակարդակը. Դրանք ներառում են.
- թունավոր բազմազանության մեգակոլոն կամ աղիքի մի հատվածի լայնացում, ավելի հաճախ՝ լայնակի հաստ աղիք, պատի տոնայնության խանգարումով։ 6 և ավելի սանտիմետր ընդլայնման տրամագիծը բնութագրվում է մարմնի ծանր թունավորմամբ, հյուծվածությամբ և առանց շտապ բուժման հանգեցնում է մահվան.
- Յուրաքանչյուր 30 հիվանդի մոտ լորձաթաղանթի ընդգծված բորբոքային պրոցեսը հանգեցնում է հաստ աղիքի պերֆորացիայի, պերֆորացիայի, ինչպես նաև հանդիսանում է ընդհանուր sepsis-ի և մահվան պատճառ.
- առատ աղիքային արյունահոսությունը հանգեցնում է ծանր ձևերի և հյուծվածության.
- բարդություններ, որոնք տեղայնացված են պերինալ հատվածում` ճաքեր, ֆիստուլային փոփոխություններ, պարապրոկտիտ և այլն;
- Համաձայն ուսումնասիրությունների՝ հաստ աղիքի մինչև լյարդի ճկման ամբողջական վնասով հիվանդների մոտ 10 տարուց ավելի ոչ սպեցիֆիկ խոցային կոլիտի պատմություն ունեցող հիվանդները ունեն աղիքային քաղցկեղի զարգացման բարձր ռիսկ:
Արտաղիքային բարդությունները ներառում են սրտի համակարգի, արյան անոթների (թրոմբոֆլեբիտ, թրոմբոզ), երիկամների, լյարդի և այլնի ծանր պաթոլոգիաները և դիսֆունկցիաները: Աղիների երկարատև բորբոքային պրոցեսը զգալի ազդեցություն է ունենում ամբողջ օրգանիզմի վրա և, առանց արդյունավետ թերապիայի, դառնում է: հիվանդի հաշմանդամության և մահվան պատճառը.
Աղիների խոցային կոլիտի բուժման մեթոդներ. սրացումների բուժում և կանխարգելում
ՈւԿ-ի դեպքում բուժումն ընտրվում է՝ կախված բորբոքային պրոցեսի տեղայնացումից և ծածկույթի աստիճանից, հիվանդության ծանրությունից, հիվանդության ծավալից, արտամարմնային դրսևորումների և բարդությունների առկայությունից, ինչպես նաև դրանց զարգացման վտանգից։ . Գնահատվում է նաև նախկինում անցկացված բուժման կուրսերի արդյունավետությունը։
Ոչ սպեցիֆիկ կոլիտը հիվանդության թեթև փուլում և միջին ծանրության առանց սրացումների հոսպիտալացում չի պահանջում, և թերապիան կարող է իրականացվել ինքնուրույն տանը: Հիվանդության ծանր ձևերը պահանջում են հիվանդանոցում մնալ հետազոտության, սուր փուլերի թեթևացման և բուժման համար:
Ոչ սպեցիֆիկ խոցային կոլիտ՝ հիվանդի դիետա
Անկախ հիվանդության փուլից, ախտանիշների ծանրությունից և սրացումների առկայությունից, բոլորին խստորեն խորհուրդ է տրվում պահպանել նուրբ սնուցման և դիետայի սկզբունքները հետևյալ սննդային սահմանափակումներով.
- բոլոր ապրանքները, որոնք պարունակում են կոպիտ մանրաթել, որոնք կարող են գրգռել բորբոքված աղիքային լորձաթաղանթը: Դրանք ներառում են ամբողջական ալյուր, մրգեր, բանջարեղեն, որոնք հարուստ են բջջանյութով, ձավարեղեն՝ պահպանված կեղևով, հատիկներ, ընկույզներ և այլն;
- ցանկացած ուտեստ՝ պատրաստված տաք համեմունքներով, մարինադներով, աղի բարձր պարունակությամբ, քացախով և այլն։
Խոցային կոլիտով հիվանդների համար դիետա պատրաստելիս խորհուրդ է տրվում կենտրոնանալ սննդի հետևյալ խմբերի և դրանց վերամշակման մեթոդների վրա.
- Դիետայի հիմքը բաղկացած է մսի, թռչնի, ձկան, ձվի սպիտակուցի, կաթնաշոռի նիհար տեսակներից՝ այս ապրանքների նկատմամբ հակացուցումների բացակայության դեպքում, ինչը կապված է այս հիվանդության մեջ հիպոպրոտեինեմիայի բարձր հաճախականության հետ (սպիտակուցի անբավարարություն);
- վերամշակում պահանջող բոլոր մթերքները պետք է խաշած կամ շոգեխաշած լինեն.
- Խստորեն խորհուրդ է տրվում ուտելուց առաջ մանրացնել մթերքները և ուտեստները, մինչև դրանք գրեթե համասեռ դառնան:
Ոչ սպեցիֆիկ խոցային կոլիտի պահպանողական բուժում
Ոչ սպեցիֆիկ կոլիտի կոնսերվատիվ թերապիան հիմնված է բորբոքային պրոցեսը հակաբորբոքային ոչ ստերոիդային դեղամիջոցներով, հորմոնալ միջոցներով (կորտիկոստերոիդներով) ճնշելու և իմունոսուպրեսանտներով մարմնի իմունային ինքնառեակցիան ճնշելու սկզբունքների վրա: Դեղերի այս խմբերը օգտագործվում են հաջորդաբար, եթե կա լավ թերապևտիկ արձագանք հակաբորբոքային դեղամիջոցներին, բուժման ընթացքին լրացուցիչ դեղամիջոցներ չեն ավելացվում:
Դեղերի հիմնական խմբերը և դրանց նշանակման առանձնահատկությունները.
- 5-ացետիլսալիցիլաթթու (երկարատև գործողության ացետիլսալիցիլաթթու ակտիվ նյութի երկարատև արտազատմամբ, որը թույլ է տալիս ազդեցություն ունենալ աղիների լորձաթաղանթի վրա աղիքի ցանկալի հատվածում: Նման դեղամիջոցները ներառում են Pentasa, Mefalazim, Sulafalk, Սուլաֆալազին և այլն: Սովորական ացետիլսալիցիլաթթվի (ասպիրին) օգտագործումը խիստ խորհուրդ չի տրվում ախտանիշների հնարավոր աճի պատճառով.
- հորմոնալ դեղեր - կորտիկոստերոիդներ: Դրանք օգտագործվում են կարճ (մինչև 3-4 ամիս) դասընթացներով՝ ռեմիսիայի հասնելու և հիվանդության ծանրությունը նվազեցնելու համար։ Կորտիկոստերոիդ դեղամիջոցները հավասարապես ազդում են ամբողջ մարմնի բորբոքային պրոցեսների վրա՝ ազդելով հյուսվածքների ռեակցիայի մեխանիզմների վրա։ Այնուամենայնիվ, երկարատև օգտագործումը կարող է առաջացնել բազմաթիվ կողմնակի բարդություններ: Ամենատարածվածը ներառում է գիշերային քրտինքը, մաշկի մազերի աճը, ներառյալ դեմքի տարածքում, քնի խանգարումներ (անքնություն), գրգռվածություն, հիպերակտիվ վիճակ, ընդհանուր անձեռնմխելիության նվազում պաթոգեն միկրոօրգանիզմների ազդեցության նկատմամբ զգայունության բարձրացմամբ: Բուժման երկարատև ընթացքով հնարավոր է 2-րդ տիպի շաքարային դիաբետի զարգացում, հիպերտոնիկ ռեակցիա (արյան ճնշման բարձրացում), կատարակտ, օստեոպորոզ և կալցիումի կլանման խանգարման պատճառով վնասվածքների հակում: Մանկության շրջանում բուժվելիս մարմնի աճը կարող է դանդաղել: Կորտիկոստերոիդային դեղերի կուրսի նշանակումն արդարացված է մշտական ծանր խոցային կոլիտի դեպքում, որը չի արձագանքում բուժման այլ տեսակներին.
- դեղամիջոցները, որոնք ճնշում են իմունային համակարգի ռեակցիան (իմունոպրեսանտներ) ազդում են բորբոքային գործընթացի ծանրության վրա՝ նվազեցնելով մարմնի աուտոիմուն ագրեսիան: Հիմնական ազդեցությունը` իմունային պաշտպանության ճնշումը, հանգեցնում է վարակների նկատմամբ զգայունության բարձրացմանը, ինչի արդյունքում դեղերը նշանակվում են կարճատև դասընթացներով և բժշկական սերտ հսկողության ներքո: Թերապիայի ընթացքում և դրանից հետո 2 ամիս խորհուրդ է տրվում ձեռնպահ մնալ վիրուսների և բակտերիաների կրիչների հետ շփումից, իսկ համաճարակաբանական վտանգի բարձրացման սեզոնին զերծ մնալ մարդաշատ վայրերից:
Ոչ սպեցիֆիկ խոցային կոլիտը (պրոկտիտ, պրոկտոսիգմոիդիտ, կոլիտ և այլ սորտեր) կարող է պահանջել կոնսերվատիվ թերապիայի լրացուցիչ մեթոդներ ծանր դեպքերում, ծանր ախտանիշներով (ջերմություն, ուժեղ ցավ, ծանր լուծ և այլն): Նման դեպքերում մասնագետները կարող են թերապիայի ընթացքին ավելացնել դեղերի հետևյալ խմբերը.
- հակաբիոտիկների խումբ. Ընդարձակ բորբոքային գործընթացի դեպքում, որն ուղեկցվում է մարմնի ջերմաստիճանի բարձրացմամբ և պաթոգեն բակտերիալ ֆլորայի աճով, հակաբակտերիալ դեղամիջոցներն ընտրվում են հիվանդի տվյալների համաձայն (տարիքը, ընդհանուր վիճակ, ալերգիկ ռեակցիաներ կամ անհատական անհանդուրժողականություն և այլն): Հնարավոր է օգտագործել ինչպես աղիքային հակաբիոտիկներ, այնպես էլ հակաբակտերիալ դեղամիջոցներ ցածր կլանմամբ, և համակարգային դեղամիջոցներ՝ կախված վիճակի ծանրությունից;
- հակափորլուծային միջոցները ոչ սպեցիֆիկ խոցային կոլիտի համար, նույնիսկ ծանր փորլուծությամբ հիվանդության ծանր փուլում, օգտագործվում են միայն բժշկի կողմից սահմանված կարգով: Աղիքային լորձաթաղանթի բորբոքային պրոցեսի և ֆիքսող դեղամիջոցների համադրությունը կարող է հանգեցնել սուր թունավոր մեգակոլոնի (հաստ աղիքի լայնացում, աղիքային հատվածի տոնուսի կորուստ), որն առանց շտապ օգնության կարող է մահացու լինել: Եթե անհրաժեշտ է օգտագործել հակադիարխային դեղամիջոցներ, Loperamide-ը և Imodium-ը համարվում են առաջին ընտրության դեղամիջոցները.
- Ցավազրկողները նույնպես ընտրվում են մասնագետի կողմից։ Սովորական ոչ ստերոիդային հակաբորբոքային դեղամիջոցների (իբուպրոֆեն, ասպիրին և այլն) ընդունումը կարող է վատթարացնել հիվանդության ընթացքը՝ ստամոքս-աղիքային տրակտի կողմնակի ազդեցությունների ռիսկի բարձրացման պատճառով.
- երկաթի անբավարարությունը փոխհատուցելու և երկաթի դեֆիցիտի անեմիայի ծանրությունը նվազեցնելու համար, որը հաճախ ուղեկցում է արյան կորստի պատճառով խոցային կոլիտի զարգացմանը, նշանակվում են երկաթի հավելումներ, ինչպես մոնո-, այնպես էլ մուլտիվիտամինային համալիրներում.
- Էլեկտրոլիտային հավասարակշռությունը պահպանելու համար հնարավոր է ընդունել ռեհիդրացիոն լուծույթներ, ինչպես նաև կալիում, մագնեզիում և այլն։
Ոչ սպեցիֆիկ խոցային կոլիտին ուղեկցող հիվանդությունների զարգացման հետ մեկտեղ ընտրվում են դեղորայքային և օժանդակ թերապիա՝ հաշվի առնելով հիմնական ախտորոշումը և դեղերի ազդեցությունը աղիքային ախտահարված պատերի վրա: Հնարավորության դեպքում թերապիան խորհուրդ է տրվում ռեմիսիայի շրջանում:
Խոցային կոլիտի բուժման վիրաբուժական մեթոդներ
Ոչ սպեցիֆիկ խոցային կոլիտը վիրաբուժական բուժում է պահանջում հետևյալ դեպքերում.
- հիվանդության սուր, անցողիկ ձևով, առանց պահպանողական թերապիայի թերապևտիկ պատասխանի 14-28 օրվա ընթացքում.
- խոցային կոլիտի ենթասուր, կրկնվող, առաջադիմական ձևերի դեպքում՝ վեց ամսվա դեղորայքային թերապիայի անհաջող արդյունքներով.
- քրոնիկական կոլիտի համար՝ փոփոխական սրացումներով և ռեմիսիաներով և հաստ աղիքի պատերի լորձաթաղանթների անդառնալի փոփոխություններով.
- ծանր, կյանքին սպառնացող բարդությունների դեպքում՝ անկախ հիվանդության փուլից:
UC-ի վիրաբուժական բուժումը կարող է պահանջվել որպես շտապ, շտապ կամ որպես պլանավորված վիրահատություն: Անհետաձգելի վիրաբուժական թերապիայի ցուցումներն են աղիքի պերֆորացիան և պերիտոնիտը, ինչպես նաև աղիքային խանգարումը: Եթե սուր աղիքային անանցանելիությունը չի ախտորոշվում, ապա վիրահատությունը կարող է դասակարգվել որպես անհետաձգելի կամ պարզաբանում պահանջող, սակայն ցանկացած աստիճանի աղիքային պերֆորացիան հրատապ միջամտության բացարձակ ցուցում է, քանի որ պերֆորացիայով մահացությունը կազմում է ընդհանուր թվի մինչև 40%-ը: այս պաթոլոգիա ունեցող հիվանդները.
Անհետաձգելի վիրաբուժական միջամտությունը կատարվում է հաստ աղիքի պատերի առատ արյունահոսության, որովայնի թարախակույտերի, հաստ աղիքի սուր տոքսիկ լայնացման (մեգակոլոն, մեծացում) ախտորոշման ժամանակ։
Պլանավորված վիրաբուժական բուժման մեթոդները նախատեսված են.
- հիվանդության ձևով, որը դիմացկուն է դեղորայքային բուժմանը, հորմոնից կախված ձևով և այլն;
- 10 տարուց ավելի հիվանդության տևողությամբ աղիքային պատերի էպիթելի միջին կամ բարձր աստիճանի դիսպլազիայով.
- քաղցկեղածին պրոցեսների սկզբում, լորձաթաղանթի հյուսվածքի դեգեներացիա ուռուցքային գոյացությունների:
Վիրահատական բուժման ենթարկվող UC-ով հիվանդների ընդհանուր թիվը կազմում է մոտ 10%, որից մոտավորապես մեկ քառորդը աղիքային պանկոլիտով հիվանդներ են։
UC-ի վիրաբուժական բուժման տարբեր մեթոդներ պայմանականորեն բաժանվում են երեք հիմնական խմբերի.
- Առաջինը ներառում է պալիատիվ միջամտություն ինքնավար նյարդային համակարգի վրա: Վիրահատական բուժման այս տեսակը ճանաչվում է որպես արդյունավետ կարճաժամկետ ազդեցությամբ և ներկայումս խորհուրդ չի տրվում խոցային կոլիտի բուժման մեթոդ ընտրելիս: Այս տեխնիկան կիրառելի չէ հրատապ և արտակարգ գործողությունների համար.
- ileostomy, colostomy և նմանատիպ վիրաբուժական մեթոդներ. Այն իրականացվում է կործանարար գործընթացի գրանցման վայրի վերևում գտնվող տարածքում, որպեսզի բացառվի աղիքի տուժած տարածքը մարսողական գործընթացից: Պալիատիվ միջամտության այս տեսակը շատ դեպքերում նախնական, օժանդակ փուլ է վիրաբուժական թերապիայի հաջորդ մեթոդից առաջ: Այնուամենայնիվ, որոշ հիվանդների մոտ նման վիրահատությունները, որոնց հաջորդում են համակցված պահպանողական բուժումը, կարող են հանգեցնել հիվանդության երկարատև թողության.
- Ռադիկալ վիրահատությունը ներառում է բորբոքային փոփոխություններից տուժած տարածքի կամ ամբողջ հաստ աղիքի հեռացում:
Նախկինում օգտագործված ապենդիկոստոմիայի նման տարբերակն այսօր խորհուրդ չի տրվում վիրաբուժական պրակտիկայում՝ խոցային կոլիտի և աղիքային այլ բորբոքային և կործանարար պաթոլոգիաների (Քրոնի հիվանդություն և այլն) բուժման համար:
Հաստ աղիքի սեգմենտային և ենթատոտալ ռեզեկցիայի (մասնակի հեռացման) տարբերակները ներկայումս ճանաչվում են որպես ոչ ամբողջությամբ արդյունավետ տեխնիկա՝ մնացած տարածքում հիվանդության կրկնության բարձր ռիսկի պատճառով:
Օպտիմալ տեխնիկան համարվում է կոլոպրոկտեկտոմիան՝ ծայրային իլեոստոմիայի ձևավորմամբ։ Վիրահատական բուժման այս տեսակը բնութագրվում է հետվիրահատական բարդությունների նվազագույն քանակով և կրկնակի վիրաբուժական բուժման անհրաժեշտությամբ: Նաև կոլոպրոկտեկտոմիայի ժամանակ ձևավորված իլեոստոմիան հեշտ է խնամվում և հեշտ հասանելի:
Այնուամենայնիվ, իլեոստոմիայի տեղակայման առանձնահատկություններից ելնելով, հիվանդները հաճախ նախընտրում են վիրահատության կոլոստոմիայի տարբերակը, որի դեպքում ձևավորված բացվածքից խիտ աթոռ է դուրս գալիս, այլ ոչ թե բարակ աղիքի հեղուկ պարունակությունը, ինչպես իլեոստոմիայի դեպքում: Այնուամենայնիվ, ileostomy տեխնիկայի արդյունավետությունը շատ ավելի բարձր է և ենթադրում է հիվանդի հնարավոր վերականգնում առանց արմատական միջամտության: Ցանկացած տիպի փոս կարող է վերականգնվել հիվանդի ապաքինվելուց հետո:
Վիրահատության ընթացքում առաջացած անցքի միջով հաստ աղիքի լվացման մեթոդները հակասեպտիկ և հակաբակտերիալ լուծույթներով հազվադեպ են հանգեցնում ակնկալվող ազդեցության: Հարկ է հիշել, որ այս տեսակի պալիատիվ միջամտություններից հետո անհրաժեշտ է քննադատաբար գնահատել վիճակը՝ տարբերակելով երկարատև ռեմիսիան և լորձաթաղանթի ամբողջական վերականգնումը։ Եթե գնահատումը սխալ է, կարող է պահանջվել կրկնակի նմանատիպ վիրահատություն կամ հաստ աղիքի արմատական հեռացում:
Ռադիկալ վիրահատությունը, որը նշվում է հիվանդության ծանր ձևերով հիվանդների համար, հաճախ խորհուրդ է տրվում իրականացնել երկու փուլով. Առաջին փուլում կատարվում է վիրահատություն՝ իլեոստոմիա անցքի տեղադրմամբ, ինչը հնարավորություն է տալիս բարելավել հիվանդի ընդհանուր վիճակը, երբ հաստ աղիքը բացառվում է մարսողական գործընթացից։ Վերականգնման շրջանից հետո ախորժակի կայունացման, քնի, քաշի ավելացման, սպիտակուցի մակարդակի բարելավման, հեմոգլոբինի և վիտամինի պակասի նվազեցման, ինչպես նաև հոգեկան հավասարակշռության վերականգնման ֆոնի վրա իրականացվում է արմատական վիրաբուժական թերապիա՝ հաստ աղիքի հեռացմամբ: Միջին հաշվով, մարմնի ֆիզիկական և մտավոր կայունությունը, ռեակտիվությունն ու դիմադրողականությունը վերականգնելու համար տևում է մի քանի ամսից մինչև վեց ամիս: Կարևոր է կանգ չառնել այս փուլում, եթե կան արմատական բուժման նախորդ ցուցումներ:
Կանխարգելման մեթոդներ
Քանի որ հիվանդության զարգացման ճշգրիտ պատճառները չեն հայտնաբերվել, կանխարգելման մեթոդները ներառում են առողջ ապրելակերպ, հավասարակշռված դիետա, ախտանիշների ժամանակին վերացում և աղիքային վարակների բուժում, սննդային ալերգիկ ռեակցիաների ուղղում և այլն: Հատկապես կարևոր են կանխարգելիչ և կանխարգելիչ միջոցառումները: աղիների բորբոքային հիվանդություններ ունեցող մարդկանց համար ընտանեկան պատմություն: