18.02.2017
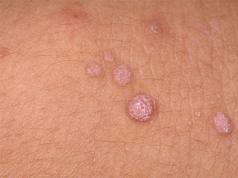
ជំងឺមហារីកជារឿយៗប៉ះពាល់ដល់ប្រព័ន្ធឈាមរត់។ លក្ខខណ្ឌគ្រោះថ្នាក់មួយគឺជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ ដែលជាជំងឺមហារីកឈាម។
ជំងឺនេះត្រូវបានអមដោយការបន្តពូជដ៏វឹកវរនៃកោសិកាឈាម។ ភាគច្រើនជំងឺនេះត្រូវបានគេធ្វើរោគវិនិច្ឆ័យលើបុរសដែលមានអាយុពី 30-70 ឆ្នាំ។ ចំពោះកុមារ និងស្ត្រី ជំងឺនេះកើតឡើងតិចជាងញឹកញាប់ ទោះជាយ៉ាងណាក៏ដោយ លទ្ធភាពនៃជំងឺនេះមិនអាចបដិសេធទាំងស្រុងបានទេ។
Cml គឺជាដុំសាច់ដែលផ្សំឡើងដោយកោសិកា myeloid ។ ធម្មជាតិនៃជំងឺនេះគឺ clonal; ក្នុងចំណោម hemoblastoses ផ្សេងទៀតជំងឺនេះមានរហូតដល់ 9% នៃករណី។ វគ្គនៃជំងឺនេះអាចមិនត្រូវបានបង្ហាញដោយរោគសញ្ញាពិសេសនៅពេលដំបូង។ ដើម្បីធ្វើរោគវិនិច្ឆ័យជំងឺបែបនេះ អ្នកត្រូវធ្វើតេស្តឈាមតាមខួរឆ្អឹង ដើម្បីធ្វើការវិភាគ។ ជំងឺមហារីកឈាម Myeloid ត្រូវបានកំណត់ដោយការកើនឡើងនៃចំនួន granulocytes នៅក្នុងឈាម (ប្រភេទនៃកោសិកាឈាមស) ។ leukocytes ទាំងនេះត្រូវបានបង្កើតឡើងនៅក្នុងសារធាតុក្រហមនៃខួរឆ្អឹង ហើយចូលទៅក្នុងចរន្តឈាមក្នុងទម្រង់មិនទាន់ពេញវ័យ។ ក្នុងពេលជាមួយគ្នានេះចំនួននៃ leukocytes ធម្មតាមានការថយចុះ។ វេជ្ជបណ្ឌិតអាចមើលឃើញរូបភាពបែបនេះនៅក្នុងលទ្ធផលនៃការធ្វើតេស្តឈាម។
មូលហេតុនៃជំងឺមហារីកឈាម myeloid
រហូតមកដល់ទីបញ្ចប់ អ្នកវិទ្យាសាស្ត្រមិនទាន់បានបង្កើត etiology នៃជំងឺនេះនៅឡើយទេ ប៉ុន្តែវាត្រូវបានបង្កើតឡើងថាជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃអាចត្រូវបានបង្កឡើងដោយកត្តាដូចខាងក្រោម:
- ការប៉ះពាល់នឹងវិទ្យុសកម្ម។ ឧទាហរណ៍របស់ជនជាតិជប៉ុនដែលនៅ Hiroshima និង Nagasaki កំឡុងពេលការផ្ទុះគ្រាប់បែកបរមាណូអាចបញ្ជាក់អំពីទំនាក់ទំនងរវាងវិទ្យុសកម្ម និងជំងឺមហារីក។ បនា្ទាប់មក, ពួកគេជាច្រើនត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានការវិវត្តនៃជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ;
- ឥទ្ធិពលនៃសារធាតុគីមី វិទ្យុសកម្មអេឡិចត្រូម៉ាញ៉េទិច មេរោគ។ ទ្រឹស្ដីនេះគឺមានភាពចម្រូងចម្រាសនៅក្នុងសហគមន៍វិទ្យាសាស្ត្រ ហើយមិនទាន់ទទួលបានការទទួលស្គាល់ខាងវិទ្យាសាស្ត្រនៅឡើយ។
- តំណពូជ។ យោងតាមការសិក្សា, ហានិភ័យនៃការវិវត្តទៅជាជំងឺមហារីកឈាម myeloid គឺធំជាងចំពោះអ្នកដែលមានជំងឺក្រូម៉ូសូម (រោគសញ្ញា Down, រោគសញ្ញា Klinefelter ជាដើម);
- ការព្យាបាលជាមួយនឹងថ្នាំមួយចំនួនដែលមានបំណងសម្រាប់ការព្យាបាលដុំសាច់ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃវិទ្យុសកម្ម។ ដូចគ្នានេះផងដែរ, ហានិភ័យនៃការឈឺត្រូវបានកើនឡើងដោយ aldehydes, alkenes, ជាតិអាល់កុល, ការជក់បារី។ នេះជាហេតុផលមួយទៀតដែលត្រូវគិតថារបៀបរស់នៅដែលមានសុខភាពល្អគឺជាជម្រើសដ៏ត្រឹមត្រូវតែមួយគត់សម្រាប់មនុស្សដែលមានប្រាជ្ញា។
ដោយសារតែការពិតដែលថារចនាសម្ព័ន្ធនៃក្រូម៉ូសូមកោសិកាក្រហមនៅក្នុងខួរឆ្អឹងត្រូវបានរំខាន DNA ថ្មីបានលេចឡើងដែលរចនាសម្ព័ន្ធនេះគឺមិនធម្មតា។ លើសពីនេះ កោសិកាមិនធម្មតាត្រូវបានក្លូន ដោយផ្លាស់ប្តូរកោសិកាធម្មតាបន្តិចម្តងៗ រហូតដល់ស្ថានភាពដែលចំនួននៃក្លូនមិនប្រក្រតីមិនចាប់ផ្តើមគ្របដណ្តប់ខ្លាំង។ ជាលទ្ធផល កោសិកាមិនប្រក្រតីកើនឡើង និងកើនឡើងជាចំនួនមិនអាចគ្រប់គ្រងបាន ដូចកោសិកាមហារីកដែរ។ ពួកគេមិនគោរពតាមយន្តការប្រពៃណីនៃការស្លាប់ធម្មជាតិ។
នៅពេលបញ្ចេញទៅក្នុងចរន្តឈាម កោសិកាឈាមសខុសប្រក្រតីមិនបំពេញភារកិច្ចចម្បងឡើយ ដោយទុកឱ្យរាងកាយគ្មានការការពារ។ ដូច្នេះ អ្នកដែលកើតជំងឺមហារីកឈាម myelogenous រ៉ាំរ៉ៃ ងាយនឹងកើតអាលែកហ្ស៊ី រលាកជាដើម។
ដំណាក់កាលនៃជំងឺមហារីកឈាម myeloid
ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃវិវត្តន៍បន្តិចម្តងៗ ឆ្លងកាត់ដំណាក់កាលសំខាន់ៗចំនួន 3 ដែលអាចត្រូវបានរកឃើញខាងក្រោម។
ដំណាក់កាលរ៉ាំរ៉ៃមានរយៈពេលប្រហែល 4 ឆ្នាំ។ វាគឺនៅពេលនេះដែលអ្នកជំងឺ, ជាក្បួន, ងាកទៅរកវេជ្ជបណ្ឌិត។ នៅក្នុងដំណាក់កាលរ៉ាំរ៉ៃជំងឺនេះត្រូវបានកំណត់ដោយស្ថេរភាពដូច្នេះរោគសញ្ញាក្នុងបរិមាណតិចតួចស្ទើរតែមិនអាចរំខានដល់មនុស្សម្នាក់បានទេ។ វាកើតឡើងថាជំងឺនេះត្រូវបានរកឃើញដោយចៃដន្យក្នុងអំឡុងពេលធ្វើតេស្តឈាមបន្ទាប់។
ដំណាក់កាលបង្កើនល្បឿនមានរយៈពេលប្រហែលមួយឆ្នាំកន្លះ។ នៅពេលនេះដំណើរការរោគសាស្ត្រត្រូវបានធ្វើឱ្យសកម្មចំនួន leukocytes មិនទាន់ពេញវ័យនៅក្នុងចរន្តឈាមកើនឡើង។ ជាមួយនឹងជម្រើសនៃការព្យាបាលត្រឹមត្រូវ ការឆ្លើយតបទាន់ពេលវេលា វាអាចត្រឡប់ជំងឺនេះទៅដំណាក់កាលរ៉ាំរ៉ៃវិញ។
ដំណាក់កាលស្ថានីយ (វិបត្តិផ្ទុះ) មានរយៈពេលតិចជាងប្រាំមួយខែ ហើយបញ្ចប់យ៉ាងធ្ងន់ធ្ងរ។ ដំណាក់កាលនេះត្រូវបានកំណត់លក្ខណៈដោយភាពធ្ងន់ធ្ងរនៃរោគសញ្ញា។ នៅពេលនេះកោសិកាក្រហមនៃខួរឆ្អឹងត្រូវបានជំនួសទាំងស្រុងដោយក្លូនមិនធម្មតានៃធម្មជាតិសាហាវ។
រោគសញ្ញានៃជំងឺមហារីកឈាម Myeloid
អាស្រ័យលើដំណាក់កាលដែលជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃមានទីតាំង រោគសញ្ញានឹងខុសគ្នា។ ទោះយ៉ាងណាក៏ដោយ វាអាចកំណត់លក្ខណៈទូទៅដែលមាននៅក្នុងជំងឺនៅដំណាក់កាលផ្សេងៗគ្នា។ អ្នកជំងឺបង្ហាញយ៉ាងច្បាស់ថាងងុយដេក ស្រកទម្ងន់ បាត់បង់ចំណង់អាហារ។ នៅពេលដែលជំងឺនេះរីកចម្រើន លំពែង និងថ្លើមរីកធំ ហើយស្បែកប្រែជាស្លេក។ អ្នកជំងឺមានការព្រួយបារម្ភអំពីការឈឺចាប់នៅក្នុងឆ្អឹងនៅពេលយប់ - បែកញើសលើសលប់។
ចំពោះរោគសញ្ញានៃដំណាក់កាលនីមួយៗ សម្រាប់ដំណាក់កាលរ៉ាំរ៉ៃ សញ្ញាលក្ខណៈនឹងមានៈ ការខ្សោះជីវជាតិក្នុងសុខុមាលភាព បាត់បង់កម្លាំង ស្រកទម្ងន់។ ក្នុងអំឡុងពេលអាហារអ្នកជំងឺមានអារម្មណ៍ឆ្អែតយ៉ាងឆាប់រហ័សការឈឺចាប់តែងតែកើតឡើងនៅតំបន់ខាងឆ្វេងនៃពោះ។ កម្រណាស់ក្នុងដំណាក់កាលរ៉ាំរ៉ៃ អ្នកជំងឺត្អូញត្អែរពីការដកដង្ហើមខ្លី ឈឺក្បាល និងការរំខានដល់ការមើលឃើញ។ បុរសអាចជួបការឈឺចាប់យូរនៃការឡើងរឹងរបស់លិង្គ។
សម្រាប់ទម្រង់ពន្លឿន សញ្ញាលក្ខណៈនឹងមានៈ ភាពស្លេកស្លាំងរីកចម្រើន ភាពធ្ងន់ធ្ងរនៃរោគសញ្ញារោគសាស្ត្រ លទ្ធផលនៃការធ្វើតេស្តមន្ទីរពិសោធន៍នឹងបង្ហាញពីការកើនឡើងនៃចំនួនកោសិកា leukocyte ។
ដំណាក់កាលស្ថានីយត្រូវបានកំណត់លក្ខណៈដោយការខ្សោះជីវជាតិនៅក្នុងរូបភាពនៃជំងឺ។ ជារឿយៗអ្នកជំងឺមានគ្រុនក្តៅដោយគ្មានហេតុផលច្បាស់លាស់។ សីតុណ្ហភាពអាចឡើងដល់ 39 ដឺក្រេ មនុស្សម្នាក់មានអារម្មណ៍ញ័រ។ ការហូរឈាមដែលអាចកើតមានតាមរយៈភ្នាស mucous, ស្បែក, ពោះវៀន។ មនុស្សម្នាក់មានអារម្មណ៍ខ្សោយខ្លាំង ហត់នឿយ។ លំពែងរីកធំតាមដែលអាចធ្វើទៅបាន ផ្តល់ការឈឺចាប់នៅផ្នែកខាងឆ្វេងនៃពោះ និងមានអារម្មណ៍ថាធ្ងន់។ ដូចដែលបានរៀបរាប់ខាងលើបន្ទាប់ពីដំណាក់កាលស្ថានីយការស្លាប់កើតឡើង។ ដូច្នេះ យកល្អគួរតែចាប់ផ្តើមព្យាបាលឱ្យបានឆាប់តាមដែលអាចធ្វើទៅបាន។
ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺមហារីកឈាម myeloid
គ្រូពេទ្យជំនាញផ្នែកឈាមអាចបង្កើតជំងឺមហារីកឈាម myeloid នៅក្នុងមនុស្សម្នាក់។ គាត់ធ្វើការត្រួតពិនិត្យមើលឃើញ ស្តាប់ការត្អូញត្អែរ និងបញ្ជូនអ្នកជំងឺទៅអ៊ុលត្រាសោននៃពោះ ការធ្វើតេស្តឈាម។ លើសពីនេះទៀត ជីវគីមី ការធ្វើកោសល្យវិច័យ ការវាយឆ្មក់ខួរឆ្អឹង ការសិក្សាស៊ីតូគីមីត្រូវបានអនុវត្ត។ រូបភាពឈាមនៅក្នុងលទ្ធផលនៃការវិភាគនឹងបង្ហាញពីវត្តមាននៃជំងឺប្រសិនបើ៖
- សមាមាត្រនៃ myeloblasts នៅក្នុងឈាមឬសារធាតុរាវខួរឆ្អឹងគឺរហូតដល់ 19%, basophils - លើសពី 20% (ដំណាក់កាលរ៉ាំរ៉ៃ);
- សមាមាត្រនៃ myeloblasts និង lymphoblasts លើសពី 20%, ការធ្វើកោសល្យវិច័យខួរឆ្អឹងបង្ហាញពីការប្រមូលផ្តុំដ៏ធំនៃការផ្ទុះ (ដំណាក់កាលស្ថានីយ) ។
ការព្យាបាលជំងឺមហារីកឈាម Myeloid
តើធ្វើដូចម្តេចដើម្បីព្យាបាលជំងឺនេះវេជ្ជបណ្ឌិតកំណត់ដោយគិតគូរពីដំណាក់កាលនៃជំងឺ, វត្តមាននៃ contraindications, ជំងឺ concomitant, អាយុ។ ប្រសិនបើជំងឺនេះដំណើរការដោយគ្មានរោគសញ្ញាពិសេសណាមួយ នោះសម្រាប់ការព្យាបាលនៃស្ថានភាពដូចជាជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ ការព្យាបាលត្រូវបានចេញវេជ្ជបញ្ជាក្នុងទម្រង់ជាភ្នាក់ងារពង្រឹងទូទៅ ការកែតម្រូវអាហារូបត្ថម្ភ ការប្រើប្រាស់វីតាមីនស្មុគស្មាញ និងការត្រួតពិនិត្យជាប្រចាំនៅក្នុងមន្ទីរពេទ្យ។ យោងតាមអ្នកវិទ្យាសាស្ត្រ a-interferon មានឥទ្ធិពលវិជ្ជមានលើស្ថានភាពនៃអ្នកជំងឺ។
ទាក់ទងនឹងការតែងតាំងថ្នាំបន្ទាប់មកជាមួយនឹងលទ្ធផលនៃការធ្វើតេស្តសម្រាប់ leukocytes 30-50 * 109 / l អ្នកជំងឺត្រូវបានចេញវេជ្ជបញ្ជា myelosan ក្នុងបរិមាណ 2-4 មីលីក្រាម / ថ្ងៃ។ ជាមួយនឹងការកើនឡើងនៃសូចនាករដល់ 60-150 * 109 / លីត្រកម្រិតថ្នាំកើនឡើងដល់ 6 មីលីក្រាម / ថ្ងៃ។ ប្រសិនបើ leukocytosis លើសពីតម្លៃដែលបានចង្អុលបង្ហាញនោះកិតប្រចាំថ្ងៃនៃ myelosan ត្រូវបានកើនឡើងដល់ 8 មីលីក្រាម។ ប្រសិទ្ធភាពនឹងអាចកត់សម្គាល់បានប្រហែលនៅថ្ងៃទី 10 ចាប់ពីការចាប់ផ្តើមនៃការព្យាបាល អេម៉ូក្រាមនឹងធ្វើឱ្យមានលក្ខណៈធម្មតាប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការថយចុះទំហំនៃលំពែងនៅជុំវិញរយៈពេលនៃការព្យាបាល 3-6 សប្តាហ៍នៅពេលដែលកម្រិតថ្នាំសរុបគឺ 250 មីលីក្រាម។ លើសពីនេះ វេជ្ជបណ្ឌិតបានចេញវេជ្ជបញ្ជាការព្យាបាលថែទាំដោយប្រើថ្នាំ myelosan ម្តងក្នុងមួយសប្តាហ៍ក្នុងកម្រិតមួយ 2-4 mg ។ អ្នកអាចជំនួសការព្យាបាលថែទាំជាមួយនឹងវគ្គសិក្សាទៀងទាត់នៃថ្នាំក្នុងករណីមានដំណើរការកាន់តែធ្ងន់ធ្ងរប្រសិនបើចំនួន leukocytes កើនឡើងដល់ 20-25 * 109 / l ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃលំពែងរីកធំ។
ការព្យាបាលដោយវិទ្យុសកម្ម (ការបាញ់កាំរស្មី) ត្រូវបានផ្តល់ជាការព្យាបាលបឋមក្នុងករណីខ្លះដែល splenomegaly ក្លាយជារោគសញ្ញាចម្បង។ ការ irradiation ត្រូវបានចេញវេជ្ជបញ្ជាលុះត្រាតែកម្រិតនៃ leukocytes ក្នុងការវិភាគគឺលើសពី 100 * 109 / l ។ ដរាបណាសូចនាករធ្លាក់ចុះដល់ 7-20 * 109 / l ការ irradiation ត្រូវបានបញ្ឈប់។ បន្ទាប់ពីប្រហែលមួយខែ melosan ត្រូវបានចេញវេជ្ជបញ្ជាដើម្បីទ្រទ្រង់រាងកាយ។
ក្នុងអំឡុងពេលនៃការព្យាបាលនៃដំណាក់កាលរីកចម្រើននៃជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ ការព្យាបាលដោយប្រើគីមី mono- និង polyvide ត្រូវបានចេញវេជ្ជបញ្ជា។ ប្រសិនបើការវិភាគបង្ហាញពី leukocytosis សំខាន់ហើយ myelosan មិនផ្តល់ឥទ្ធិពលទេនោះ myelobromol ត្រូវបានចេញវេជ្ជបញ្ជាក្នុងកម្រិត 125-250 mg ក្នុងមួយថ្ងៃ ដោយគ្រប់គ្រងប៉ារ៉ាម៉ែត្រឈាមគ្រឿងកុំព្យូទ័រ។ បន្ទាប់ពីប្រហែល 2-3 សប្តាហ៍ hemogram ត្រឡប់ទៅធម្មតាវិញបន្ទាប់ពីនោះការព្យាបាលថែទាំអាចត្រូវបានចាប់ផ្តើមដោយប្រើថ្នាំ myelobromol 125-250 mg រៀងរាល់ 7-10 ថ្ងៃ។
ក្នុងករណីមានស្លេកស្លាំងធ្ងន់ធ្ងរ ថ្នាំ dopan ត្រូវបានចេញវេជ្ជបញ្ជា ប្រសិនបើថ្នាំដទៃទៀត និងថ្នាំប្រឆាំងនឹងជំងឺមហារីកឈាមមិនដំណើរការ។ ក្នុងករណីនេះថ្នាំ dopan ត្រូវបានគេយក 6-10 មីលីក្រាមរៀងរាល់ 4-10 ថ្ងៃ (តាមវេជ្ជបញ្ជារបស់វេជ្ជបណ្ឌិត) ។ ចន្លោះពេលរវាងកម្រិតថ្នាំនឹងអាស្រ័យលើអត្រាដែលចំនួន leukocytes ក្នុងឈាមថយចុះ និងរបៀបដែលទំហំនៃលំពែងប្រែប្រួល។ ដរាបណាចំនួន leukocytes ថយចុះដល់ 5-7 * 109 / l, dopan អាចត្រូវបានលុបចោល។ យកល្អគួរតែលេបថ្នាំក្រោយពេលញ៉ាំអាហារពេលល្ងាចរួចទើបលេបថ្នាំងងុយគេង។ នេះគឺដោយសារតែលទ្ធភាពនៃការលេចឡើងនៃបាតុភូត dyspeptic ។ សម្រាប់ការព្យាបាលថែទាំ វេជ្ជបណ្ឌិតអាចចេញវេជ្ជបញ្ជាថ្នាំ dopam ក្នុងកម្រិតមួយ 6-10 mg ម្តងរៀងរាល់ 2-4 សប្តាហ៍ ដោយតាមដាន hemogram ។
ប្រសិនបើវេជ្ជបណ្ឌិតសង្កេតឃើញថាជំងឺនេះមានភាពធន់នឹង dopan, myelosan, myelobromol និងវិទ្យុសកម្មនោះអ្នកជំងឺត្រូវបានចេញវេជ្ជបញ្ជា hexaphosphamide ។ ប្រសិនបើលទ្ធផលនៃការធ្វើតេស្តចំនួន leukocytes ឈានដល់ 100 * 109 / លីត្របន្ទាប់មក hexaphosphamide ត្រូវបានចេញវេជ្ជបញ្ជា 20 មីលីក្រាមជារៀងរាល់ថ្ងៃជាមួយនឹងសូចនាករ 40-60 * 109 / លីត្រវាគ្រប់គ្រាន់ក្នុងការលេបថ្នាំ 10-20 មីលីក្រាមពីរដងក្នុងមួយសប្តាហ៍។ . នៅពេលដែលចំនួននៃ leukocytes មិនធម្មតានៅក្នុងឈាមមានការថយចុះវេជ្ជបណ្ឌិតកាត់បន្ថយកម្រិតថ្នាំហើយដរាបណាសូចនាករធ្លាក់ចុះដល់ 10-15 * 109 / លីត្រការព្យាបាលជាមួយថ្នាំត្រូវបានបញ្ឈប់។ វគ្គនៃការព្យាបាលជាធម្មតាត្រូវបានរចនាឡើងសម្រាប់កម្រិតនៃ 140-600 មីលីក្រាមសម្រាប់រយៈពេល 10-30 ថ្ងៃ។ លទ្ធផលវិជ្ជមានពីការព្យាបាលដោយថ្នាំត្រូវបានគេសង្កេតឃើញជាក្បួនបន្ទាប់ពី 1-2 សប្តាហ៍។ ប្រសិនបើវាចាំបាច់ដើម្បីអនុវត្តការព្យាបាលថែទាំ hexaphosphamide ត្រូវបានចេញវេជ្ជបញ្ជា 10-20 មីលីក្រាមរៀងរាល់ 5-15 ថ្ងៃ។ វេជ្ជបណ្ឌិតកំណត់ចន្លោះពេលជាលក្ខណៈបុគ្គល ដោយគិតគូរពីភាពខ្លាំងនៃការព្យាបាល ស្ថានភាពសុខភាពរបស់អ្នកជំងឺ។
សម្រាប់ការព្យាបាលដំណាក់កាលរីកចម្រើននៃជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ កម្មវិធីថ្នាំ AVAMP និង CVAMP ត្រូវបានចេញវេជ្ជបញ្ជា។ កម្មវិធី AVAMP មានវគ្គសិក្សា 10 ថ្ងៃពីរជាមួយនឹងការសម្រាក 10 ថ្ងៃ។ បញ្ជីថ្នាំរួមមាន : cytosar (30 mg/m intramuscularly នៅថ្ងៃទី 1 និង 8), methotrexate (12 mg/m intramuscularly នៅថ្ងៃទី 2, 5 និង 9), vincristine (1.5 mg/m ចាក់តាមសរសៃឈាមនៅថ្ងៃទី 3 និង 10), 6-mercaptopurine (60 mg) / m2 ជារៀងរាល់ថ្ងៃ), prednisolone (50-60 មីលីក្រាម / ថ្ងៃ, ប្រសិនបើ thrombocytopenia តិចជាង 100 * 109 / លីត្រ) ។ ប្រសិនបើចំនួន leukocytes លើសពី 40 * 109 / l, hyperthrombocytosis នៅតែបន្តកើតមានបន្ទាប់មក prednisolone មិនត្រូវបានចេញវេជ្ជបញ្ជាទេ។
កម្មវិធី AVAMP គឺជាវគ្គសិក្សាទាំងមូលនៃថ្នាំដោយភាពស្រដៀងគ្នាជាមួយកម្មវិធីមុន ប៉ុន្តែជំនួសឱ្យ cytosar intramuscularly, cyclophosphamide ត្រូវបានចេញវេជ្ជបញ្ជាក្នុងកម្រិត 200-400 mg ជារៀងរាល់ថ្ងៃផ្សេងទៀត។ ការព្យាបាលដោយប្រើគីមីត្រូវបានអនុវត្ត 3-4 ដងក្នុងមួយឆ្នាំហើយក្នុងចន្លោះពេលរវាងវគ្គសិក្សា myelosan ត្រូវបានចេញវេជ្ជបញ្ជាយោងទៅតាមគ្រោងការណ៍ទូទៅនិង 6-mercaptopurine (100 មីលីក្រាមជារៀងរាល់ថ្ងៃសម្រាប់រយៈពេល 10 ថ្ងៃជាមួយនឹងការសម្រាក 10 ថ្ងៃ) ។
ក្នុងការព្យាបាលជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ រួមទាំងវិបត្តិផ្ទុះ សារធាតុ hydroxycarbamide ត្រូវបានចេញវេជ្ជបញ្ជា។ វាមាន contraindications: leukopenia (ចំនួន leukocytes ក្រោម 3 * 109/l) និង thrombocytopenia (ប្លាកែតក្នុងការវិភាគគឺតិចជាង 100 * 109/l) ។ ជាដំបូងថ្នាំត្រូវបានចេញវេជ្ជបញ្ជាក្នុងកម្រិត 1600 mg/m ជារៀងរាល់ថ្ងៃ។ ប្រសិនបើចំនួន leukocytes ក្នុងឈាមតិចជាង 20 * 10 / លីត្រនោះថ្នាំត្រូវបានចេញវេជ្ជបញ្ជាក្នុងកម្រិត 600 មីលីក្រាម / ម៉ែតហើយប្រសិនបើចំនួន leukocytes ធ្លាក់ចុះដល់ 5 * 109 / លីត្រថ្នាំត្រូវបានលុបចោល។
នៅក្នុងករណីនៃភាពធន់នឹង cytostatics និងការវិវត្តនៃជំងឺមហារីកឈាម myeloid គ្រូពេទ្យអាចចេញវេជ្ជបញ្ជា leukocytapheresis ស្របជាមួយនឹងរបបព្យាបាល polychemotherapy ខាងលើមួយ។ ការចង្អុលបង្ហាញសម្រាប់ leukocytapheresis គឺជាការបង្ហាញគ្លីនិកនៃភាពជាប់គាំងនៅក្នុងនាវានៃខួរក្បាល (ការថយចុះនៃការស្តាប់និងការឈឺចាប់នៅក្នុងក្បាល, អារម្មណ៍នៃ "ជំនោរ" ភាពធ្ងន់នៅក្នុងក្បាល) ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃ hyperthrombocytosis និង hyperleukocytosis ។
នៅក្នុងដំណាក់កាលនៃវិបត្តិផ្ទុះ ការព្យាបាលដោយប្រើគីមីត្រូវបានចេញវេជ្ជបញ្ជា ដែលដើរតួក្នុងជំងឺមហារីកឈាមស្រួចស្រាវ។ ក្នុងករណីមានភាពស្លេកស្លាំង, ផលវិបាកនៃជំងឺឆ្លង, ការចាក់បញ្ចូលឈាម erythrocyte, thromboconcentrate និងការព្យាបាលដោយថ្នាំអង់ទីប៊ីយោទិចត្រូវបានចេញវេជ្ជបញ្ជា។
ប្រសិនបើអ្នកជំងឺត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានការបង្កើតដុំសាច់ក្រៅស្បូន (ក្រពេញដែលត្រួតលើគ្នានៃបំពង់កជាដើម) ដែលគំរាមកំហែងដល់អាយុជីវិតរបស់គាត់ នោះការព្យាបាលដោយវិទ្យុសកម្មត្រូវបានចេញវេជ្ជបញ្ជា។
ការប្តូរខួរឆ្អឹងត្រូវបានប្រើនៅក្នុងករណីនៃជំងឺមហារីកឈាម myelogenous រ៉ាំរ៉ៃក្នុងដំណាក់កាលរ៉ាំរ៉ៃ។ សូមអរគុណចំពោះការប្តូរសរីរាង្គ ការធូរស្បើយកើតឡើងក្នុងប្រហែល 70% នៃអ្នកជំងឺ។
Splenectomy នៅក្នុងករណីនៃជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ការដាច់នៃលំពែង និងស្ថានភាពដែលពោរពេញដោយការប្រេះឆា។ ការចង្អុលបង្ហាញអាចជា: ស្ថានភាពធ្ងន់ធ្ងរនៃភាពមិនស្រួលនៅក្នុងពោះដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងទំហំដ៏ធំនៃលំពែងក៏ដូចជារោគសញ្ញានៃការឈឺចាប់ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃ perisplenitis ម្តងហើយម្តងទៀត, thrombocytopenia ជ្រៅ, វិបត្តិ hemolytic, រោគសញ្ញាវង្វេងជាមួយនឹងហានិភ័យនៃការរមួល។ ជើង។
ការព្យាករណ៍សម្រាប់ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ
ជំងឺនេះគឺជាលក្ខខណ្ឌគំរាមកំហែងដល់អាយុជីវិត។ អ្នកជំងឺភាគច្រើននិយាយថាលាជីវិតនៅដំណាក់កាលពន្លឿន និងដំណាក់កាលចុងក្រោយនៃជំងឺ។ រហូតដល់ 10% នៃអ្នកជំងឺដែលត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺមហារីកឈាម myelogenous បានស្លាប់ក្នុងរយៈពេល 2 ឆ្នាំ។ បន្ទាប់ពីដំណាក់កាលវិបត្តិផ្ទុះ អាយុកាលអាចមានដល់ទៅប្រាំមួយខែ។
ប្រសិនបើអាចសម្រេចបានការធូរស្រាលក្នុងដំណាក់កាលចុងក្រោយ នោះជីវិតរបស់អ្នកជំងឺអាចបន្តរហូតដល់មួយឆ្នាំ។ ទោះយ៉ាងណាក៏ដោយនៅដំណាក់កាលណាមួយនៃជំងឺនេះមិនគួរបោះបង់ចោលឡើយ។ វាទំនងជាថាស្ថិតិមិនរាប់បញ្ចូលករណីទាំងអស់នៅពេលដែលជំងឺត្រូវបានពន្លត់ ហើយអាយុជីវិតជាមួយវាត្រូវបានពង្រីកដោយច្រើនឆ្នាំ ប្រហែលជារាប់ទសវត្សរ៍។
ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃគឺជាជំងឺមហារីកឈាមដែលត្រូវបានកំណត់ដោយការថយចុះនៃកម្រិតនៃ leukocytes និងរូបរាងនៃកោសិកាមិនទាន់ពេញវ័យមួយចំនួនធំ - granulocytes ។
យោងតាមស្ថិតិឧប្បត្តិហេតុនៃជំងឺមហារីកឈាម myeloid គឺដូចគ្នាចំពោះស្ត្រីនិងបុរសដែលភាគច្រើនកើតឡើងនៅអាយុ 30-40 ឆ្នាំ។
មូលហេតុនៃជំងឺមហារីកឈាម Myeloid រ៉ាំរ៉ៃ
ក្នុងចំណោមកត្តាសំខាន់ៗដែលបង្កឱ្យមានជំងឺមហារីកឈាម យើងអាចបែងចែកបាន៖
- ជំងឺតំណពូជ - ករណីនៃជំងឺមហារីកឈាមត្រូវបានកត់ត្រានៅក្នុងសាច់ញាតិ
- ជំងឺហ្សែន - វត្តមាននៃការផ្លាស់ប្តូរក្រូម៉ូសូមពីកំណើតដូចជាជម្ងឺ Down បង្កើនលទ្ធភាពនៃការវិវត្តទៅជាជំងឺ។
- ការប៉ះពាល់នឹងវិទ្យុសកម្ម
- ការប្រើប្រាស់ការព្យាបាលដោយប្រើគីមី និងការព្យាបាលដោយវិទ្យុសកម្មក្នុងការព្យាបាលជំងឺមហារីកផ្សេងទៀតអាចបង្កឱ្យមានជំងឺមហារីកឈាម myeloid
ដំណាក់កាលនៃជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ
ការវិវត្តនៃជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃកើតឡើងជាបីដំណាក់កាលបន្តបន្ទាប់គ្នា៖
ដំណាក់កាលរ៉ាំរ៉ៃ
ដំណាក់កាលវែងបំផុតដែលជាធម្មតាមានរយៈពេល 3-4 ឆ្នាំ។ ភាគច្រើនជាញឹកញាប់ វាមិនមានរោគសញ្ញា ឬជាមួយនឹងរូបភាពគ្លីនិកមិនច្បាស់ ដែលមិនបង្កឱ្យមានការសង្ស័យអំពីធម្មជាតិនៃដុំសាច់នេះ មិនថានៅក្នុងវេជ្ជបណ្ឌិត ឬអ្នកជំងឺនោះទេ។ ជំងឺមហារីកឈាម myelogenous រ៉ាំរ៉ៃត្រូវបានរកឃើញ, ជាក្បួន, ជាមួយនឹងការធ្វើតេស្តឈាមចៃដន្យ។
ដំណាក់កាលបង្កើនល្បឿន
នៅដំណាក់កាលនេះជំងឺត្រូវបានធ្វើឱ្យសកម្មកម្រិតនៃកោសិកាឈាម pathological កើនឡើងក្នុងល្បឿនយ៉ាងលឿន។ រយៈពេលនៃការបង្កើនល្បឿនគឺប្រហែលមួយឆ្នាំ។
នៅដំណាក់កាលនេះ ជាមួយនឹងការព្យាបាលត្រឹមត្រូវ មានឱកាសត្រឡប់ជំងឺមហារីកឈាមទៅដំណាក់កាលរ៉ាំរ៉ៃ។
ដំណាក់កាលស្ថានីយ
ដំណាក់កាលស្រួចស្រាវបំផុត - មានរយៈពេលមិនលើសពី 6 ខែហើយបញ្ចប់យ៉ាងសាហាវ។ នៅដំណាក់កាលនេះកោសិកាឈាមត្រូវបានជំនួសស្ទើរតែទាំងស្រុងដោយ granulocytes រោគសាស្ត្រ។
រោគសញ្ញានៃជំងឺមហារីកឈាម Myeloid រ៉ាំរ៉ៃ
ការបង្ហាញនៃជំងឺដោយផ្ទាល់អាស្រ័យលើដំណាក់កាល។
រោគសញ្ញានៃដំណាក់កាលរ៉ាំរ៉ៃ៖
ក្នុងករណីភាគច្រើន វាមានរោគសញ្ញា។ អ្នកជំងឺខ្លះត្អូញត្អែរពីភាពទន់ខ្សោយ បង្កើនភាពអស់កម្លាំង ប៉ុន្តែជាក្បួនមិនមានសារៈសំខាន់ចំពោះបញ្ហានេះទេ។ នៅដំណាក់កាលនេះជំងឺត្រូវបានរកឃើញក្នុងអំឡុងពេលធ្វើតេស្តឈាមបន្ទាប់។
ក្នុងករណីខ្លះអាចមានការស្រកទម្ងន់ បាត់បង់ចំណង់អាហារ បែកញើសច្រើន ជាពិសេសអំឡុងពេលគេងយប់។
ជាមួយនឹងការរីកធំ ការឈឺចាប់អាចកើតមានឡើងនៅផ្នែកខាងឆ្វេងនៃពោះ ជាពិសេសបន្ទាប់ពីទទួលទានអាហាររួច។
ក្នុងករណីដ៏កម្រ ទំនោរនៃការហូរឈាមកើតឡើងដោយសារតែការថយចុះនៃកម្រិតប្លាកែត។ ឬផ្ទុយទៅវិញ នៅពេលដែលវាកើនឡើង កំណកឈាមបង្កើតបានជាជំងឺដាច់សរសៃឈាមខួរក្បាល ជំងឺដាច់សរសៃឈាមខួរក្បាល ជំងឺមើលឃើញ និងផ្លូវដង្ហើម និងឈឺក្បាល។
រោគសញ្ញានៃដំណាក់កាលបង្កើនល្បឿន៖
តាមក្បួនវាគឺនៅដំណាក់កាលនេះដែលការបង្ហាញដំបូងនៃជំងឺនេះត្រូវបានគេមានអារម្មណ៍។ អ្នកជំងឺត្អូញត្អែរអំពីសុខភាពមិនល្អ ភាពទន់ខ្សោយធ្ងន់ធ្ងរ បែកញើសច្រើន និងឈឺចាប់ក្នុងសន្លាក់ និងឆ្អឹង។ ព្រួយបារម្ភអំពីការកើនឡើងនៃសីតុណ្ហភាពរាងកាយ ការកើនឡើងនៃការហូរឈាម និងការកើនឡើងនៃពោះដោយសារតែការរីកលូតលាស់នៃជាលិកាដុំសាច់នៅក្នុងលំពែង។
ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ
ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃត្រូវបានធ្វើរោគវិនិច្ឆ័យដោយអ្នកឯកទេសខាងជំងឺមហារីកឈាម។
ការធ្វើតេស្តឈាម
វិធីសាស្រ្តសំខាន់នៃការធ្វើរោគវិនិច្ឆ័យ។ យោងទៅតាមវាអ្នកមិនត្រឹមតែអាចធ្វើរោគវិនិច្ឆ័យប៉ុណ្ណោះទេថែមទាំងកំណត់ដំណាក់កាលនៃដំណើរការរោគសាស្ត្រផងដែរ។
នៅដំណាក់កាលរ៉ាំរ៉ៃនៅក្នុងការធ្វើតេស្តឈាមទូទៅមានការកើនឡើងនៃប្លាកែតនិងរូបរាងនៃ granulocytes ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការថយចុះនៃចំនួនសរុបនៃ leukocytes ។
នៅដំណាក់កាលបង្កើនល្បឿន granulocytes មានចំនួន 10-19% នៃ leukocytes រួចហើយចំនួនប្លាកែតអាចត្រូវបានកើនឡើងឬផ្ទុយទៅវិញកាត់បន្ថយ។
នៅក្នុងដំណាក់កាលស្ថានីយ ចំនួននៃ granulocytes កើនឡើងជាលំដាប់ ហើយកម្រិតនៃប្លាកែតធ្លាក់។
ការធ្វើតេស្តឈាមជីវគីមីត្រូវបានអនុវត្តដើម្បីវិភាគដំណើរការនៃថ្លើមនិងលំពែងដែលជាធម្មតាទទួលរងពីជំងឺមហារីកឈាម myeloid ។
ការធ្វើកោសល្យវិច័យខួរឆ្អឹង
សម្រាប់ការសិក្សានេះ ខួរឆ្អឹងត្រូវបានគេយកដោយម្ជុលស្តើង បន្ទាប់មកសម្ភារៈត្រូវបានបញ្ជូនទៅមន្ទីរពិសោធន៍ដើម្បីធ្វើការវិភាគលម្អិត។
ភាគច្រើនជាញឹកញាប់ខួរឆ្អឹងត្រូវបានយកចេញពីក្បាលនៃ femur ទោះបីជាយ៉ាងណាក៏ដោយ calcaneus, sternum, ស្លាបនៃឆ្អឹងអាងត្រគាកអាចត្រូវបានប្រើ។
នៅក្នុងខួរឆ្អឹងរូបភាពស្រដៀងនឹងការធ្វើតេស្តឈាមត្រូវបានគេសង្កេតឃើញ - ចំនួននៃ leukocytes មិនទាន់ពេញវ័យកើនឡើង។
ការបង្កាត់និង PCR
ការសិក្សាដូចជាការធ្វើកូនកាត់គឺចាំបាច់ដើម្បីកំណត់អត្តសញ្ញាណក្រូម៉ូសូមមិនប្រក្រតី ហើយ PCR គឺជាហ្សែនមិនប្រក្រតី។
ការសិក្សាស៊ីតូគីមី
ខ្លឹមសារនៃការសិក្សាគឺថានៅពេលដែលថ្នាំជ្រលក់ពិសេសត្រូវបានបញ្ចូលទៅក្នុងសំណាកឈាម ប្រតិកម្មមួយចំនួនត្រូវបានអង្កេត។ យោងទៅតាមពួកគេ វេជ្ជបណ្ឌិតមិនត្រឹមតែអាចកំណត់ពីវត្តមាននៃដំណើរការរោគប៉ុណ្ណោះទេ ប៉ុន្តែថែមទាំងធ្វើការវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលរវាងជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ និងប្រភេទផ្សេងៗនៃជំងឺមហារីកឈាមផងដែរ។
នៅក្នុងការសិក្សា cytochemical នៅក្នុងជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ ការថយចុះនៃ phosphatase អាល់កាឡាំងត្រូវបានអង្កេត។
ការសិក្សា Cytogenetic
ការសិក្សានេះគឺផ្អែកលើការសិក្សាអំពីហ្សែន និងក្រូម៉ូសូមរបស់អ្នកជំងឺ។ ចំពោះបញ្ហានេះឈាមត្រូវបានយកចេញពីសរសៃឈាមវ៉ែនដែលត្រូវបានបញ្ជូនសម្រាប់ការវិភាគពិសេស។ លទ្ធផលជាក្បួនគឺរួចរាល់តែបន្ទាប់ពីមួយខែ។
នៅក្នុងជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃអ្វីដែលគេហៅថាក្រូម៉ូសូម Philadelphia ត្រូវបានរកឃើញ - ពិរុទ្ធជនក្នុងការវិវត្តនៃជំងឺនេះ។
វិធីសាស្រ្តស្រាវជ្រាវឧបករណ៍
ការថតកាំរស្មីអ៊ុលត្រាសោន ការគណនា និងម៉ាញេទិកគឺចាំបាច់សម្រាប់ការធ្វើរោគវិនិច្ឆ័យនៃការរីករាលដាល ស្ថានភាពនៃខួរក្បាល និងសរីរាង្គខាងក្នុង។
ការព្យាបាលជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ
ការប្តូរខួរឆ្អឹងខ្នងផ្តល់នូវឱកាសពិតប្រាកដនៃការជាសះស្បើយឡើងវិញសម្រាប់អ្នកជំងឺដែលមានជំងឺមហារីកឈាម myelogenous រ៉ាំរ៉ៃ។
ជម្រើសនៃការព្យាបាលនេះមានដំណាក់កាលបន្តបន្ទាប់ជាច្រើន។
ស្វែងរកអ្នកបរិច្ចាគខួរឆ្អឹង។ម្ចាស់ជំនួយដែលសមរម្យបំផុតសម្រាប់ការប្តូរសរីរាង្គគឺជាសាច់ញាតិជិតស្និទ្ធ។ ប្រសិនបើបេក្ខជនដែលសមរម្យមិនត្រូវបានរកឃើញក្នុងចំណោមពួកគេនោះ ចាំបាច់ត្រូវស្វែងរកមនុស្សបែបនេះនៅក្នុងធនាគារម្ចាស់ជំនួយពិសេស។
នៅពេលដែលវាត្រូវបានរកឃើញ ការធ្វើតេស្តភាពឆបគ្នាផ្សេងៗត្រូវបានអនុវត្ត ដើម្បីធ្វើឱ្យប្រាកដថាសម្ភារៈរបស់ម្ចាស់ជំនួយនឹងមិនត្រូវបានគេយល់ឃើញយ៉ាងធ្ងន់ធ្ងរដោយរាងកាយរបស់អ្នកជំងឺនោះទេ។
ការរៀបចំអ្នកជំងឺសម្រាប់ការវះកាត់មានរយៈពេល 1-1,5 សប្តាហ៍។ នៅពេលនេះ អ្នកជំងឺទទួលការព្យាបាលដោយគីមី និងការព្យាបាលដោយវិទ្យុសកម្ម។
ការប្តូរខួរឆ្អឹង។
ក្នុងអំឡុងពេលនៃនីតិវិធី បំពង់បូមត្រូវបានបញ្ចូលទៅក្នុងសរសៃឈាមវ៉ែនរបស់អ្នកជំងឺ ដែលតាមរយៈនោះកោសិកាដើមចូលទៅក្នុងចរន្តឈាម។ ពួកគេតាំងលំនៅនៅក្នុងខួរឆ្អឹង ហើយមួយសន្ទុះក្រោយមកចាប់ផ្តើមធ្វើការនៅទីនោះ។ ដើម្បីបងា្ករផលវិបាកចម្បង - ការបដិសេធ - ថ្នាំត្រូវបានចេញវេជ្ជបញ្ជាដើម្បីទប់ស្កាត់ប្រព័ន្ធភាពស៊ាំនិងការពារការរលាក។
ការថយចុះភាពស៊ាំ។ចាប់ពីពេលនៃការបញ្ចូលកោសិកាដើមរហូតដល់ការចាប់ផ្តើមនៃការងាររបស់ពួកគេនៅក្នុងរាងកាយរបស់អ្នកជំងឺជាក្បួនវាត្រូវចំណាយពេលប្រហែលមួយខែ។ នៅពេលនេះនៅក្រោមឥទ្ធិពលនៃការត្រៀមលក្ខណៈពិសេសភាពស៊ាំរបស់អ្នកជំងឺត្រូវបានកាត់បន្ថយនេះគឺជាការចាំបាច់ដើម្បីការពារការបដិសេធ។ ទោះយ៉ាងណាក៏ដោយ ផ្ទុយទៅវិញ វាបង្កើតហានិភ័យខ្ពស់នៃការឆ្លងមេរោគ។ អ្នកជំងឺត្រូវតែចំណាយពេលនេះនៅក្នុងមន្ទីរពេទ្យក្នុងវួដពិសេស - គាត់ត្រូវបានការពារពីការប៉ះពាល់នឹងការឆ្លងមេរោគដែលអាចកើតមាន។ ភ្នាក់ងារ antifungal និង antibacterial ត្រូវបានចេញវេជ្ជបញ្ជា, សីតុណ្ហភាពរាងកាយត្រូវបានត្រួតពិនិត្យជានិច្ច។
ការភ្ជាប់កោសិកា។សុខុមាលភាពរបស់អ្នកជំងឺចាប់ផ្តើមប្រសើរឡើងបន្តិចម្តង ៗ ហើយត្រឡប់ទៅធម្មតាវិញ។
ការស្តារមុខងារខួរឆ្អឹងខ្នងចំណាយពេលច្រើនខែ។ ពេញមួយរយៈពេលនេះអ្នកជំងឺស្ថិតនៅក្រោមការត្រួតពិនិត្យរបស់វេជ្ជបណ្ឌិត។
ការព្យាបាលដោយប្រើគីមី
នៅក្នុងជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ ក្រុមថ្នាំមួយចំនួនត្រូវបានប្រើប្រាស់៖
ការត្រៀមលក្ខណៈ Hydroxyurea រារាំងការសំយោគ DNA នៅក្នុងកោសិកាដុំសាច់។ ផលរំខានអាចរួមបញ្ចូលទាំងបញ្ហាប្រព័ន្ធរំលាយអាហារ និងអាឡែស៊ី។
ក្នុងចំណោមថ្នាំទំនើប ប្រូតេអ៊ីន tyrosine kinase inhibitors ត្រូវបានចេញវេជ្ជបញ្ជាជាញឹកញាប់។ ថ្នាំទាំងនេះរារាំងការលូតលាស់នៃកោសិកា pathological ជំរុញការស្លាប់របស់ពួកគេ និងអាចត្រូវបានប្រើនៅដំណាក់កាលណាមួយនៃជំងឺ។ ផលរំខានអាចមានដូចជា រមួលក្រពើ ឈឺសាច់ដុំ រាគ និងចង្អោរ។
ថ្នាំ Interferon ត្រូវបានចេញវេជ្ជបញ្ជាបន្ទាប់ពីការធ្វើឱ្យធម្មតានៃចំនួន leukocytes ក្នុងឈាមដើម្បីទប់ស្កាត់ការបង្កើតនិងការលូតលាស់និងស្តារភាពស៊ាំផ្ទាល់ខ្លួនរបស់អ្នកជំងឺ។
ផលរំខានដែលអាចកើតមានរួមមាន ជំងឺធ្លាក់ទឹកចិត្ត ការផ្លាស់ប្តូរអារម្មណ៍ ការសម្រកទម្ងន់ រោគសាស្ត្រអូតូអ៊ុយមីន និងសរសៃប្រសាទ។
ការព្យាបាលដោយកាំរស្មី
ការព្យាបាលដោយកាំរស្មីសម្រាប់ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃត្រូវបានអនុវត្តក្នុងករណីដែលគ្មានប្រសិទ្ធភាពនៃការព្យាបាលដោយប្រើគីមីឬក្នុងការរៀបចំសម្រាប់ការប្តូរខួរឆ្អឹង។
កាំរស្មីហ្គាម៉ានៃលំពែងជួយបន្ថយការលូតលាស់នៃដុំសាច់។
ការវះកាត់ពងបែក
ក្នុងករណីកម្រ ការដកលំពែងចេញ ឬបើនិយាយតាមវេជ្ជសាស្រ្ដ ការវះកាត់ចេញក្រៅអាចត្រូវបានចេញវេជ្ជបញ្ជា។ ការចង្អុលបង្ហាញសម្រាប់ការនេះគឺជាការថយចុះយ៉ាងខ្លាំងនៃប្លាកែតឬការឈឺចាប់ធ្ងន់ធ្ងរនៅក្នុងពោះការកើនឡើងយ៉ាងខ្លាំងនៃរាងកាយឬការគំរាមកំហែងនៃការប្រេះស្រាំរបស់វា។
Leukocytophoresis
ការកើនឡើងគួរឱ្យកត់សម្គាល់នៃ leukocytes អាចនាំឱ្យមានផលវិបាកធ្ងន់ធ្ងរដូចជា microthrombosis និង edema នៃភ្នែក។ ដើម្បីបងា្ករពួកគេវេជ្ជបណ្ឌិតអាចចេញវេជ្ជបញ្ជា leukocytophoresis ។
នីតិវិធីនេះគឺស្រដៀងទៅនឹងការបន្សុតឈាមធម្មតាដែរ តែក្នុងករណីនេះកោសិកាដុំសាច់ត្រូវបានយកចេញពីវា។ នេះធ្វើអោយប្រសើរឡើងនូវស្ថានភាពរបស់អ្នកជំងឺនិងការពារផលវិបាក។ Leukocytophoresis ក៏អាចត្រូវបានប្រើរួមជាមួយនឹងការព្យាបាលដោយគីមីដើម្បីធ្វើឱ្យប្រសើរឡើងនូវប្រសិទ្ធភាពនៃការព្យាបាលនេះ។
ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃគឺជាដំណើរការ oncological ដែលមានដើមកំណើតនៅក្នុងកោសិកាមិនទាន់ពេញវ័យនៃជាលិកា hematopoietic ដែលមានទីតាំងនៅ parenchyma spleen និងខួរឆ្អឹង។ ជំងឺនេះមានគ្រោះថ្នាក់ដល់ជីវិតមនុស្សព្រោះការអភិវឌ្ឍន៍របស់វាត្រូវបានអមដោយការផ្លាស់ប្តូររោគសាស្ត្រនៅក្នុងឈាមដែលនាំទៅដល់ការស្លាប់ដំបូង។ ប្រសិនបើអ្នកជំងឺមានជំងឺមហារីកឈាម myelogenous រ៉ាំរ៉ៃ ការថែទាំវេជ្ជសាស្រ្តសង្គ្រោះបន្ទាន់គឺចាំបាច់។
ការខូចខាត oncological រ៉ាំរ៉ៃចំពោះកោសិកា myeloid hematopoietic ដែលជាមុនគេនៃ leukocytes granular ក្នុងករណីភាគច្រើន (95 ក្នុងចំណោម 100) ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការលេចឡើងនៃក្រូម៉ូសូមមិនប្រក្រតីនៅក្នុងពួកគេដែលយោងទៅតាមកន្លែងនៃការរកឃើញត្រូវបានគេហៅថា Philadelphia ។
ការកើតឡើងនៃការផ្លាស់ប្តូរប្រភេទនេះកើតឡើងដូចខាងក្រោម:
- ដោយសារតែឥទ្ធិពលនៃកត្តាអវិជ្ជមានមួយចំនួនលើរាងកាយមនុស្ស ហ្សែន abl ពីក្រូម៉ូសូមទី 9 និង bcr ពីក្រូម៉ូសូមទី 22 បញ្ចូលគ្នា។
- សមាសធាតុរោគសាស្ត្របង្កឱ្យមានការបង្កើតប្រូតេអ៊ីន ABL-BCR មិនធម្មតាដែលធ្វើឱ្យដំណើរការសាហាវនៃកោសិកាឈាមសកម្ម។
- កោសិកាផ្ទុះបានផ្លាស់ប្តូរដោយសារតែជំងឺក្រូម៉ូសូម ដែលជាកោសិកាឈាមសគ្រាប់ myeloid នាពេលអនាគត បញ្ឈប់ការអភិវឌ្ឍន៍របស់វា ហើយចាប់ផ្តើមបែងចែកយ៉ាងសកម្ម បង្កើតជារចនាសម្ព័ន្ធដុំសាច់នៅក្នុងខួរឆ្អឹង។
- ក្លូននៃកោសិកាឈាមមិនប្រក្រតីចូលទៅក្នុងចរន្តឈាម ដែលពួកគេក៏លូតលាស់យ៉ាងសកម្មផងដែរ ដោយផ្លាស់ប្តូរប្លាកែតដែលមានសុខភាពល្អ កោសិកាឈាមស និងអេរីត្រូស៊ីត ដែលរំខានដល់ដំណើរការនៃប្រព័ន្ធឈាមរត់ទាំងស្រុង។
ការកើតឡើងនៃការរំលោភបែបនេះនៅក្នុង DNA នៃ leukocytes និងការកើនឡើងដែលមិនអាចគ្រប់គ្រងបាននៅក្នុងឈាមនៃកោសិកាមិនធម្មតានាំឱ្យមានការវិវត្តនៃជំងឺ oncological នៅក្នុងប្រព័ន្ធឈាមរត់។ ប៉ុន្តែវាស្ទើរតែមិនអាចកំណត់អត្តសញ្ញាណជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃនៅក្នុងដំណាក់កាលចាប់ផ្តើមនោះទេ ចាប់តាំងពីស្ថានភាពរោគសាស្ត្រនេះមិនត្រូវបានអមដោយរោគសញ្ញាជាក់លាក់ក្នុងរយៈពេលយូរដែលអាចបង្កឱ្យមានការថប់បារម្ភចំពោះមនុស្សម្នាក់។
ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃចំពោះកុមារ
ជំងឺ oncological នៃប្រភេទនេះមិនមានលក្ខណៈធម្មតាសម្រាប់អ្នកជំងឺវ័យក្មេងទេភាពញឹកញាប់នៃការធ្វើរោគវិនិច្ឆ័យគឺមានតែ 1-5% នៃករណីគ្លីនិកនៃជំងឺមហារីកឈាមក្នុងកុមារទាំងអស់។
ស្ថានភាពរោគសាស្ត្រនេះអាចកើតមានចំពោះកុមារតូចៗក្នុងប្រភេទមួយក្នុងចំណោមពីរប្រភេទ៖
- អនីតិជន (ទាក់ទងនឹងវ័យជំទង់) ជំងឺមហារីកឈាម myelogenous រ៉ាំរ៉ៃ។ ប្រភេទជំងឺនេះត្រូវបានគេចាត់ទុកថាជា«មនុស្សពេញវ័យ» ហើយកើតមានចំពោះកុមារក្រោយពី៥ឆ្នាំ។ លក្ខណៈពិសេសនៃប្រភេទនៃជំងឺនេះគឺវត្តមាននៃក្រូម៉ូសូម Philadelphia នៅក្នុងរចនាសម្ព័ន្ធនៃ leukocytes ។
- ទារក (មិនទាន់អភិវឌ្ឍ, កុមារភាព) ជំងឺមហារីកឈាម myeloid ។ ប្រភេទនៃជំងឺនេះប៉ះពាល់ជាចម្បងលើទារកដែលមានអាយុក្រោម 2 ឆ្នាំ ហើយខុសពីទម្រង់អនីតិជនក្នុងករណីដែលគ្មានក្រូម៉ូសូមមិនប្រក្រតីនៅក្នុងកោសិកាផ្ទុះ។ លក្ខណៈពិសេសមួយទៀតនៃប្រភេទនៃជំងឺនេះគឺការថយចុះគួរឱ្យកត់សម្គាល់នៃចំនួន leukocytes នៅក្នុងឈាមរបស់កុមារឈឺរួចហើយនៅដំណាក់កាលដំបូងនៃការអភិវឌ្ឍន៍នៃស្ថានភាពរោគសាស្ត្រដែលនាំឱ្យហូរឈាមញឹកញាប់ដែលជាការលំបាកខ្លាំងណាស់ក្នុងការបញ្ឈប់។
គួរដឹង!ក្មេងកាន់តែតូច ជំងឺនេះកាន់តែធ្ងន់ធ្ងរ។ ភាគច្រើនជាញឹកញាប់ទម្រង់កុមារភាពនៃជំងឺមហារីកឈាម myeloid គឺមិនអាចព្យាបាលបានទេ - ការស្លាប់របស់ទារកកើតឡើងយ៉ាងឆាប់រហ័សដោយសារតែការវិវត្តដំបូងនៃ thrombocytopenia ដែលនាំឱ្យមានការហូរឈាមខាងក្នុងយ៉ាងទូលំទូលាយដែលជារឿយៗមិនអាចបញ្ឈប់បាន។
ចំណាត់ថ្នាក់នៃជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ
ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃនៅក្នុងការអនុវត្តគ្លីនិកជាធម្មតាត្រូវបានបែងចែកទៅជាដំណាក់កាលអាស្រ័យលើភាពចាស់ទុំនៃកោសិកាឈាមដែលបង្កើតរចនាសម្ព័ន្ធដុំសាច់។
ការវិវឌ្ឍន៍នៃជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃឆ្លងកាត់ 3 ដំណាក់កាល ដែលនីមួយៗត្រូវបានកំណត់លក្ខណៈដោយសញ្ញាគ្លីនិកមួយចំនួន និងការផ្លាស់ប្តូរ morphological នៅក្នុងឈាម៖
- ដំណាក់កាលរ៉ាំរ៉ៃឬការចាប់ផ្តើមនៃដំណើរការរោគសាស្ត្រ។ ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃចាប់ផ្តើមវិវឌ្ឍន៍បន្តិចម្តង ៗ ។ ជាដំបូងការរីកសាយ myeloid កើតឡើង (ការរីកសាយនៃជាលិកាខួរឆ្អឹងដោយសារតែការធ្វើឱ្យសកម្មនៃការបែងចែកកោសិកាផ្ទុះ) ដែលនាំទៅដល់ការលេចឡើងនៃការផ្លាស់ប្តូរជាក់លាក់នៅក្នុងឈាម។ មិនមានរោគសញ្ញាទូទៅនៅដំណាក់កាលនេះទេ ដូច្នេះជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃនៅដើមដំបូងនៃការអភិវឌ្ឍន៍របស់វា ជាធម្មតាជាការរកឃើញដោយចៃដន្យ។
- ដំណាក់កាលបង្កើនល្បឿន ឬអន្តរកាល។ នៅដំណាក់កាលនេះរោគសញ្ញាគ្លីនិកគឺស្រាលហើយស្ថានភាពនៃអ្នកជំងឺអាចត្រូវបានគេចាត់ទុកថាមានស្ថេរភាព។ មានតែសញ្ញា histological ប៉ុណ្ណោះដែលត្រូវបានផ្លាស់ប្តូរ - ការកើនឡើងនៃសមាសភាពបរិមាណនៃ leukocytes និង myelocytes ចាប់ផ្តើម។
- ស្ថានីយ, ដំណាក់កាលចុងក្រោយ។ ដំណាក់កាលចុងក្រោយនៃជំងឺនេះត្រូវបានកំណត់លក្ខណៈដោយរូបរាងនៃសញ្ញាគ្លីនិកច្បាស់លាស់ដែលពិបាកនឹងអត់ធ្មត់ដោយអ្នកជំងឺ។ រូបរាងរបស់ពួកគេបង្ហាញពីការចាប់ផ្តើមនៃវិបត្តិផ្ទុះ។ លក្ខណៈពិសេសមួយនៃជម្ងឺដែលតែងតែអមជាមួយដំណាក់កាលចុងក្រោយគឺការដាច់រលាត់នៃលំពែង និងការកើនឡើងជាក់ស្តែងរបស់វាដោយសារតែការប្រមូលផ្តុំនៃកោសិកាផ្ទុះជាច្រើននៅក្នុងសរីរាង្គ hematopoietic ។ ជាងពាក់កណ្តាលនៃអ្នកជំងឺនៅក្នុងដំណាក់កាលនៃជំងឺនេះមាន fibrosis (ការរីកធំនៃជាលិកា) នៃខួរឆ្អឹង។
គួរដឹង!ជាធម្មតាវាអាចធ្វើទៅបានដើម្បីកំណត់អត្តសញ្ញាណជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃនៃខួរឆ្អឹង, spleen និងឈាមនៅក្នុងដំណាក់កាលចុងក្រោយនៃជំងឺនេះដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងអវត្តមាននៃរោគសញ្ញាជាក់លាក់នៅដំណាក់កាលទី 1 និងទី 2 ។ ភាពមិនច្បាស់លាស់នៃជម្ងឺបែបនេះនាំឱ្យមានការស្លាប់ជាញឹកញាប់ ប៉ុន្តែការវិវឌ្ឍន៍យឺតរបស់វា ដែលអាចអូសបន្លាយពេលជាច្រើនឆ្នាំ ធ្វើឱ្យរូបភាពនេះភ្លឺឡើង ពីព្រោះចំពោះអ្នកជំងឺជាច្រើន វាអាចកំណត់អត្តសញ្ញាណរោគសាស្ត្រនៅដំណាក់កាលដំបូង នៅពេលធ្វើរោគវិនិច្ឆ័យជំងឺផ្សេងទៀត។
មូលហេតុដែលបង្កឱ្យមានការវិវត្តនៃរោគសាស្ត្រឈាម
ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ គឺជាជំងឺ oncological ដំបូង និងតែមួយគត់ មូលហេតុដែលត្រូវបានបង្កើតឡើងគួរឱ្យទុកចិត្ត។ តម្រូវការជាមុនចម្បងដែលបង្កឱ្យមានការចាប់ផ្តើមនៃជំងឺនេះគឺការលេចឡើងនៃក្រូម៉ូសូមមិនប្រក្រតីនៅក្នុងកោសិកាផ្ទុះនៃសរីរាង្គ hematopoietic ។ ជំងឺដែលបានកើតឡើងជាលទ្ធផលនៃការផ្លាស់ប្តូរហ្សែនបែបនេះមានការវិវឌ្ឍន៍យឺតយ៉ាវណាស់ ហើយមនុស្សម្នាក់អាចរស់នៅរហូតដល់អាយុចាស់ដោយមិនដឹងពីវត្តមាននៃរោគវិទ្យានៅក្នុងឈាមរបស់គាត់។ ប៉ុន្តែការវិវត្តនៃជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃក៏ឆាប់រហ័សផងដែរ។
យ៉ាងឆាប់រហ័ស ក្នុងរយៈពេលពីរបីខែ ជំងឺនេះអាចឈានទៅដល់ដំណាក់កាលចុងក្រោយ ប្រសិនបើមានកត្តាហានិភ័យមួយចំនួននៅក្នុងជីវិតរបស់មនុស្ស ដែលកត្តាចម្បងនោះគឺ៖
- រស់នៅក្នុងតំបន់ដែលមានវិទ្យុសកម្មផ្ទៃខាងក្រោយខ្ពស់ ឬតំបន់នៅជិតរោងចក្រថាមពលនុយក្លេអ៊ែរ។
- ការព្យាបាលរយៈពេលវែងជាមួយនឹង cytostatics ឬការទទួលទានដោយមិនបានគ្រប់គ្រងនៃថ្នាំ antibacterial ជាមួយនឹងការកើនឡើងជាតិពុល;
- ទៀងទាត់, បន្តរយៈពេលយូរ, ការប៉ះពាល់ទៅនឹងរាងកាយរបស់មនុស្សនៃសារធាតុពុលនិងសារធាតុគីមី;
- វត្តមាននៅក្នុង anamnesis របស់មនុស្សនៃរោគសញ្ញា Klinefelter ឬ Down ។
ប្រសិនបើយ៉ាងហោចណាស់កត្តាហានិភ័យមួយក្នុងចំណោមកត្តាហានិភ័យទាំងនេះមានវត្តមាននៅក្នុងជីវិតរបស់មនុស្សនោះ គាត់ត្រូវតែយកចិត្តទុកដាក់បន្ថែមទៀតចំពោះសុខុមាលភាពរបស់គាត់ ហើយប្រសិនបើបញ្ហាសុខភាពតិចតួចលេចឡើង សូមពិគ្រោះជាមួយអ្នកឯកទេសដើម្បីទទួលបានដំបូន្មាន។ ដូចគ្នានេះផងដែរ, មនុស្សដែលមានហានិភ័យត្រូវបានណែនាំអោយធ្វើរោគវិនិច្ឆ័យបង្ការប្រចាំឆ្នាំ។ ការរកឃើញទាន់ពេលវេលានៃការផ្លាស់ប្តូររោគសាស្ត្រនៅក្នុងសមាសភាពនៃឈាមអនុញ្ញាតឱ្យអ្នកព្យាបាលទាំងស្រុងនូវការវិវត្តនៃទម្រង់រ៉ាំរ៉ៃនៃជំងឺមហារីកឈាម myeloid ។
រោគសញ្ញានៃ oncopathology នៃសរីរាង្គ hematopoietic
សញ្ញានៃជំងឺនេះគឺអវត្តមានរយៈពេលយូរ រោគសញ្ញាជាក់លាក់ដំបូងនៃជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ ដែលធ្វើឱ្យមនុស្សម្នាក់មានការភ័យស្លន់ស្លោ ហើយទៅជួបគ្រូពេទ្យ ជាធម្មតាលេចឡើងក្នុងដំណាក់កាលចុងក្រោយនៃជំងឺ នៅពេលដែលវាមិនអាចព្យាបាលបាន។ ដំណាក់កាលដំបូងនៃជំងឺនេះត្រូវបានកំណត់លក្ខណៈដោយព្រិលៗ រោគសញ្ញាស្រាល។ ប៉ុន្តែដោយដឹងពីពួកគេ មនុស្សម្នាក់អាចសង្ស័យពីការវិវត្តនៃស្ថានភាពរោគសាស្ត្រ ហើយបានងាកទៅរកគ្រូពេទ្យឯកទេសខាងជំងឺមហារីកឈាមក្នុងលក្ខណៈទាន់ពេលវេលា ធ្វើរោគវិនិច្ឆ័យជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃក្នុងដំណាក់កាលដំបូង ដែលអាចទទួលយកបានក្នុងការព្យាបាល។
សញ្ញាសំខាន់ៗដែលគួរព្រួយបារម្ភរួមមាន:
- ហើមកូនកណ្តុរ;
- ភាពស្លេកស្លាំងត្រូវបានកំណត់ដោយស្បែកស្លេក;
- អារម្មណ៍ថេរនៃភាពអស់កម្លាំងនិងអស់កម្លាំង;
- ការបាត់បង់ចំណង់អាហារមិនសមហេតុផលនិងការសម្រកទម្ងន់;
- រូបរាងនៃស្នាមជាំនិងស្នាមជាំនៅលើស្បែក;
- ការហូរឈាមខាងក្រៅឬខាងក្នុងញឹកញាប់និងយូរ;
- អារម្មណ៍នៃភាពពេញលេញនៅផ្នែកខាងឆ្វេងនៃបែហោងពោះដោយសារតែការកើនឡើងនៃទំហំនៃលំពែង។
រោគសញ្ញាទាំងនេះមានលក្ខណៈធម្មតាសម្រាប់ជំងឺជាច្រើន ប៉ុន្តែរូបរាងរបស់ពួកគេមិនអាចត្រូវបានគេព្រងើយកន្តើយឡើយ ព្រោះវាអាចបង្ហាញដោយប្រយោលពីការវិវត្តនៃជំងឺមហារីកឈាម។ ជារឿយៗវាត្រូវបានអរគុណចំពោះការត្អូញត្អែររបស់អ្នកជំងឺអំពីវត្តមាននៃសញ្ញាទាំងនេះដែលថាជំងឺគ្រោះថ្នាក់អាចត្រូវបានរកឃើញក្នុងលក្ខណៈទាន់ពេលវេលា។
ការធ្វើរោគវិនិច្ឆ័យរួមមានមន្ទីរពិសោធន៍ និងវិធីសាស្រ្តឧបករណ៍ដើម្បីបញ្ជាក់ ឬបដិសេធការវិវត្តនៃជំងឺ។
ប្រសិនបើអ្នកសង្ស័យថាជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ វេជ្ជបណ្ឌិតជាដំបូងនៃការទាំងអស់ប្រមូល anamnesis និងធ្វើការត្រួតពិនិត្យរាងកាយដែលអនុញ្ញាតឱ្យអ្នករកឃើញការផ្លាស់ប្តូរនៃស្បែក, កូនកណ្តុររីកធំ, លំពែងនិងថ្លើមដោយប្រយោលបង្ហាញពីវត្តមាននៃដំណើរការ pathological នៃសាហាវនៅក្នុង ប្រព័ន្ធ hematopoietic របស់មនុស្ស។ នៅក្នុងវត្តមាននៃសញ្ញាទាំងនេះ អ្នកជំងឺដែលមានការសង្ស័យថាមានការវិវត្តន៍នៃជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃត្រូវបានបញ្ជូនទៅកាន់ការធ្វើតេស្តរោគវិនិច្ឆ័យពិសេស ដែលសំខាន់គឺការវិនិច្ឆ័យមន្ទីរពិសោធន៍ រួមមានៈ
- ទូទៅ និងជីវគីមី ដោយមានជំនួយដែលសមាសភាពបរិមាណ និងគុណភាពនៃសារធាតុរាវជីវសាស្រ្តត្រូវបានជួសជុល។
- ការពិនិត្យតាមបែប histological នៃសម្ភារៈធ្វើកោសល្យវិច័យ យកដោយការចាក់ម្ជុលល្អិតចេញពីខួរឆ្អឹង។
អ្នកជំងឺទាំងអស់ត្រូវបានចេញវេជ្ជបញ្ជាបន្ថែមមួយ ដើម្បីបញ្ជាក់អំពីលក្ខណៈនៃដំណើរការនៃជំងឺមហារីកឈាម myelogenous រ៉ាំរ៉ៃ។ ព័ត៍មានច្រើនបំផុតនៅក្នុងជំងឺនេះមាន ថតកាំរស្មីអ៊ុលត្រាសោននៃពោះ CT និង MRI ។ ដោយប្រើបច្ចេកទេសទាំងនេះអ្នកឯកទេសមិនត្រឹមតែបញ្ជាក់ពីលក្ខណៈនៃដំណើរការ oncological ប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងបង្ហាញពីវត្តមានរបស់ foci សាហាវបន្ទាប់បន្សំផងដែរ។
វីដេអូផ្តល់ព័ត៌មាន
ប្រភេទនៃការព្យាបាលសម្រាប់ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ: ថ្នាំ, ការវះកាត់, វិទ្យុសកម្ម
វិធានការព្យាបាលទាំងអស់ដែលប្រើដើម្បីបញ្ឈប់ដំណើរការ oncological ដែលប៉ះពាល់ដល់សរីរាង្គ hematopoietic ត្រូវបានចេញវេជ្ជបញ្ជាដោយ hemato-oncologist ដោយផ្អែកលើដំណាក់កាលនៃការវិវត្តនៃជំងឺនេះ សញ្ញាទូទៅដែលបង្ហាញពីដំណើររបស់វា និងភាពធ្ងន់ធ្ងរនៃរូបភាពគ្លីនិកដែលអមជាមួយនឹង myelogenous រ៉ាំរ៉ៃ។ ជំងឺមហារីកឈាម។
វិធានការព្យាបាលត្រូវបានចាត់តាំងជាលក្ខណៈបុគ្គលដល់អ្នកជំងឺម្នាក់ៗ អាស្រ័យលើដំណាក់កាលនៃជំងឺនេះ៖
- នៅដំណាក់កាលដំបូងរ៉ាំរ៉ៃ មិនត្រូវការការព្យាបាលពិសេសទេ។ ដើម្បីរក្សាបាននូវស្ថានភាពមានស្ថេរភាពចំពោះអ្នកជំងឺ ពួកគេត្រូវបានចេញវេជ្ជបញ្ជា ការព្យាបាលដោយការពង្រឹងជាទូទៅ ដែលមានការកែតម្រូវអាហារូបត្ថម្ភ កាត់បន្ថយសកម្មភាពរាងកាយ និងការសង្កេតរបបការងារ និងការសម្រាក។
- ដំណាក់កាលធ្វើឱ្យសកម្មនៃជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃតម្រូវឱ្យមានការពង្រីកវិធានការព្យាបាល។ អ្នកជំងឺត្រូវតែឆ្លងកាត់វគ្គនៃការព្យាបាលជីវសាស្រ្តជាមួយ Interferon និងគីមីសាស្ត្រជាមួយ Chlorethylaminouracil, Hexaphosphamide ឬ Mitobronitol ។ យោងតាមការចង្អុលបង្ហាញវាអាចត្រូវបានតែងតាំង។
- ជាមួយនឹងការចាប់ផ្តើមនៃវិបត្តិផ្ទុះ ការព្យាបាលក្លាយជាគ្មានប្រយោជន៍។ ក្នុងដំណាក់កាលចុងក្រោយនៃជំងឺនេះ អ្នកជំងឺត្រូវបានព្យាបាលទាំងស្រុងជាមួយនឹងការព្យាបាលដោយរោគសញ្ញា ដែលធ្វើឱ្យវាអាចកាត់បន្ថយរោគសញ្ញាឈឺចាប់នៃជំងឺ និងរក្សាគុណភាពនៃជីវិតរហូតដល់ថ្ងៃចុងក្រោយ។
ការព្យាករណ៍ការងើបឡើងវិញ
វាអាចទៅរួចដើម្បីបញ្ឈប់ការវិវត្តទៅជាជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃតែនៅដំណាក់កាលដំបូងនៃដំណើរការរោគសាស្ត្រប៉ុណ្ណោះ ដែលផ្តល់ថាការព្យាបាលត្រូវបានអនុវត្តយ៉ាងត្រឹមត្រូវ។ ប៉ុន្តែរឿងនេះកើតឡើងកម្រណាស់ព្រោះការរកឃើញទាន់ពេលវេលានៃជំងឺនេះបង្ហាញពីការលំបាកធ្ងន់ធ្ងរ។ អ្នកជំងឺភាគច្រើនស្លាប់ក្នុងដំណាក់កាលអន្តរកាល ឬដំណាក់កាលចុងក្រោយនៃជំងឺមហារីកឈាម myelogenous រ៉ាំរ៉ៃ។ ចាប់ពីការធ្វើរោគវិនិច្ឆ័យនៃជំងឺរហូតដល់ការចាប់ផ្តើមនៃការស្លាប់នៅដំណាក់កាលនៃជំងឺទាំងនេះត្រូវចំណាយពេលប្រហែល 2 ឆ្នាំ។ គ្រោះថ្នាក់ជាពិសេសគឺការចាប់ផ្តើមនៃវិបត្តិផ្ទុះ - ក្នុងដំណាក់កាលនេះអ្នកជំងឺមហារីករស់នៅមិនលើសពីប្រាំមួយខែ។ ភាពមិនអំណោយផលបំផុតគឺវត្តមាននៃក្រូម៉ូសូម Philadelphia មិនធម្មតានៅក្នុងហ្សែនឈាម។
ការការពារជំងឺមហារីកឈាម myeloid
រហូតមកដល់ពេលនេះ មិនមានវិធានការបង្ការជាក់លាក់ណាមួយ ដើម្បីទប់ស្កាត់ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃនោះទេ។ រឿងតែមួយគត់ដែលអ្នកជំនាញខាងជំងឺមហារីកឈាមផ្តល់ដំបូន្មានដល់អ្នកដែលមានហានិភ័យសម្រាប់ការវិវត្តនៃដំណើរការមហារីកនៅក្នុងសរីរាង្គ hematopoietic គឺការពិនិត្យជាទៀងទាត់។
- ជាមួយនឹងការរួមបញ្ចូលនៅក្នុងម៉ឺនុយប្រចាំថ្ងៃនៃចានដែលសំបូរទៅដោយវីតាមីននិងសារធាតុរ៉ែស្មុគស្មាញ;
- ការបដិសេធទាំងស្រុងនៃការញៀន (ការជក់បារី ការសេពគ្រឿងស្រវឹង ការទទួលទានពេលល្ងាច) ឬកាត់បន្ថយវាឱ្យតិចបំផុត។
- រក្សាបាននូវរបៀបរស់នៅដែលសកម្ម និងមានសុខភាពល្អជាមួយនឹងការធ្វើលំហាត់ប្រាណទៀងទាត់នៅក្នុងកីឡាដែលអាចធ្វើទៅបាន។
- កាត់បន្ថយការប៉ះពាល់នឹងកាំរស្មីអ៊ុលត្រាវីយូឡេ៖ ជៀសវាងការប៉ះពាល់នឹងពន្លឺព្រះអាទិត្យដោយផ្ទាល់។
វីដេអូផ្តល់ព័ត៌មាន
ជំងឺមហារីកឈាម Myeloid គឺជាការចុះខ្សោយសាហាវនៃកោសិកាដើមខួរឆ្អឹង ដែលទទួលខុសត្រូវចំពោះការផលិតកោសិកាឈាម - កោសិកាឈាមក្រហម និងស និងប្លាកែត។ ជាមួយនឹងជំងឺមហារីកឈាម myeloid (ជំងឺមហារីកឈាម) ខួរឆ្អឹងបង្កើតកោសិកាដែលមិនទាន់ពេញវ័យ ដែលផ្លាស់ប្តូរធាតុរាងធម្មតាពីចរន្តឈាមបន្តិចម្តងៗ។
ជំងឺនេះច្រើនតែរ៉ាំរ៉ៃ ហើយប៉ះពាល់ដល់មនុស្សពេញវ័យ។ ការធ្វើតេស្តឈាមសម្រាប់ជំងឺមហារីកឈាម myeloid គឺតម្រូវឱ្យធ្វើការវិភាគ។ ចាប់តាំងពីការផ្លាស់ប្តូរសំខាន់ៗកើតឡើងនៅដំណាក់កាលផ្សេងៗគ្នានៃជំងឺនេះវាត្រូវបានគេតម្រូវឱ្យធ្វើការវិភាគជាច្រើនដង។ ប្រសិនបើជំងឺមហារីកឈាម myeloid ត្រូវបានសង្ស័យ គ្រូពេទ្យណែនាំឱ្យធ្វើការពិនិត្យជាប្រចាំ។
មូលហេតុ
ជំងឺមហារីកឈាម Myeloid គឺជាលទ្ធផលនៃការផ្លាស់ប្តូរនៅក្នុងខួរឆ្អឹង។ កោសិកាមិនធម្មតាបាត់បង់សមត្ថភាពក្នុងការដំណើរការធម្មតា ហើយចាប់ផ្តើមបែងចែកដោយឯកឯង។ កោសិកាមហារីក, គុណ, បណ្តុំចេញកោសិកាដែលមានសុខភាពល្អ។ ជាលទ្ធផលភាពស្លេកស្លាំងកើតឡើងហើយរាងកាយបាត់បង់ការការពារប្រឆាំងនឹងការឆ្លង។ កោសិកា Leukemia ជ្រាបចូលទៅក្នុងកូនកណ្តុរសហការក្នុងដុំសាច់និងបង្កឱ្យមានដំណើរការរោគសាស្ត្រ។
មូលហេតុនៃជំងឺ myeloma ច្រើនអាចជាវិទ្យុសកម្មវិទ្យុសកម្ម ឬការប៉ះពាល់នឹងសារធាតុបង្កមហារីក ដែលក្នុងនោះមានថ្នាំ ថ្នាំលាបស្តើង សត្វកកេរ និងភ្នាក់ងារកំចាត់សត្វល្អិត។
កត្តាតំណពូជនៃជំងឺមហារីកឈាមក៏ដូចជាជំងឺដទៃទៀតកើតឡើង។ នៅក្នុងគ្រួសារដែលសាច់ញាតិធ្លាក់ខ្លួនឈឺដោយជំងឺ myeloma ច្រើន ប្រូបាប៊ីលីតេនៃជំងឺក្នុងចំណោមកូនចៅគឺខ្ពស់។ វាមិនមែនជាជំងឺដែលឆ្លងដល់កុមារនោះទេ ប៉ុន្តែវាជាជំងឺដែលកើតមកលើវា។
មានសម្មតិកម្មអំពី etiology ឆ្លងនៃជំងឺនេះ។ ក្នុងករណីនេះ ជាតិសាសន៍ និងទីកន្លែងរស់នៅរបស់មនុស្សសំខាន់។
រោគវិនិច្ឆ័យ
ការធ្វើរោគវិនិច្ឆ័យបឋមនៃជំងឺមហារីកឈាម myelogenous ត្រូវបានធ្វើឡើងនៅលើមូលដ្ឋាននៃលទ្ធផលដែលជានីតិវិធីវិនិច្ឆ័យស្តង់ដារសម្រាប់ជំងឺណាមួយ។ វេជ្ជបណ្ឌិតគួរតែត្រូវបានជូនដំណឹងដោយការកើនឡើងនៃចំនួន leukocytes ។
ចំពោះជំងឺ myeloma ច្រើនជាដំបូង វាគួរតែគិតពីចំនួន leukocytes និងសមាមាត្ររបស់វាជាមួយនឹងការគណនារូបមន្ត leukocyte ។ នៅពេលគណនារូបមន្ត leukocyte មានការផ្លាស់ប្តូរទៅខាងឆ្វេងរូបរាងនៃ promyelocytes ។ ភាគរយនៃ basophils និង eosinophils កំពុងកើនឡើង។ ចំនួនប្លាកែតគឺធម្មតា ឬកើនឡើងបន្តិច។ រោគសញ្ញានៃភាពស្លេកស្លាំងកម្រិតស្រាលត្រូវបានគេសង្កេតឃើញ។
ប្រសិនបើជំងឺមហារីកឈាម myeloid រីកចម្រើន សូមផ្លាស់ប្តូរ។ ដូច្នេះ ចាំបាច់ត្រូវធ្វើតេស្តឈាមម្តងទៀតសម្រាប់ជំងឺមហារីកឈាម myeloid បន្ទាប់ពីមួយរយៈ។ លទ្ធផលនៃការសិក្សាបង្ហាញពីភាពស្លេកស្លាំងធ្ងន់ធ្ងរ ធាតុដែលបានបង្កើតឡើងផ្លាស់ប្តូរទំហំ និងខូចទ្រង់ទ្រាយ (anisocytosis និង poikilocytosis) ចំនួននៃ leukocytes កើនឡើងច្រើនដងបើប្រៀបធៀបនឹងលទ្ធផលមុន។ ចំនួនកោសិកាផ្ទុះឡើងដល់ ១៥%។ ហើយ erzinophils លើសពីបទដ្ឋាន។ សកម្មភាពនៃ phosphatase អាល់កាឡាំងនៅក្នុងនឺត្រុងហ្វាលត្រូវបានរារាំង។
រោគសញ្ញាដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺមហារីកឈាម myeloid គឺជាបញ្ហាថ្លើមដែលត្រូវបានបញ្ជាក់ដោយការកើនឡើងនៃសកម្មភាពនៃអង់ស៊ីមសេរ៉ូម - alanine aminotransferase និងអាល់កាឡាំង phosphatase ។
រោគសញ្ញា
រោគសញ្ញានៃជំងឺមហារីកឈាម myeloid គឺ៖
- ឈឺចាប់ក្នុងឆ្អឹង។ femurs, ឆ្អឹងខ្នង, ឆ្អឹងអាងត្រគាក, ឆ្អឹងជំនីរឈឺចាប់;

- ការបាក់ឆ្អឹងរោគសាស្ត្រ;
- ជាតិកាល់ស្យូមលើសឈាម។ បង្ហាញដោយការក្អួត, ចង្អោរ, ទល់លាមក, polyuria ។ វាអាចមានបញ្ហាខួរក្បាល មនុស្សធ្លាក់ចូលទៅក្នុងសន្លឹម ឬសន្លប់;
- ជំងឺតម្រងនោម។ Nephropathy បង្ហាញខ្លួនវានៅក្នុងទម្រង់នៃការកើនឡើងនៃមាតិកានៃជាតិកាល់ស្យូមនិងអាស៊ីតអ៊ុយរិកនៅក្នុងឈាម, រូបរាងនៃប្រូតេអ៊ីននៅក្នុងទឹកនោម;
- ភាពស្លេកស្លាំងគឺ normochromic ។ ជាធម្មតា ESR កើនឡើងយ៉ាងខ្លាំង;
- ជំងឺពុកឆ្អឹង;
- ការបង្ហាប់នៃខួរឆ្អឹងខ្នងដោយដុំសាច់នៃឆ្អឹងខ្នង។ វាបង្ហាញរាងដោយខ្លួនឯងនៅក្នុងទម្រង់នៃការឈឺខ្នង, កាន់តែធ្ងន់ធ្ងរដោយការក្អក, កណ្តាស់។ ការងាររបស់ប្លោកនោម និងពោះវៀនត្រូវបានរំខាន។
- ភាពងាយរងគ្រោះចំពោះការឆ្លងមេរោគបាក់តេរី។ ទាក់ទងនឹងប្រព័ន្ធភាពស៊ាំចុះខ្សោយ;
- ការហូរឈាម។ , ស្បូន, អញ្ចាញធ្មេញ, ការហូរឈាមក្រោមស្បែក។
ការរៀបចំសម្រាប់ការវិភាគ
ច្បាប់សម្រាប់ការបរិច្ចាគឈាមសម្រាប់ការវិភាគទូទៅមិនផ្តល់សម្រាប់ច្បាប់ជាក់លាក់សម្រាប់ការរៀបចំនោះទេ។ របៀបធ្វើតេស្តឈាមសម្រាប់ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃត្រូវបានគេស្គាល់។ នៅពេលព្រឹកដើម្បីជៀសវាង "ការជ្រៀតជ្រែក" ដែលបង្ខូចទ្រង់ទ្រាយលទ្ធផល។ នៅថ្ងៃមុនការបរិច្ចាកឈាម ការធ្វើលំហាត់ប្រាណខ្លាំងមិនត្រូវបានណែនាំទេ។ វាគឺជាការមិនចង់បានយ៉ាងខ្លាំង, ក្នុងរយៈពេលបីថ្ងៃមុនពេលនីតិវិធី, ការប្រើប្រាស់អាហារដែលមានជាតិខ្លាញ់និងចៀន។ ប្រសិនបើលក្ខខណ្ឌទាំងនេះត្រូវបានបំពេញ នោះការធ្វើតេស្តឈាមសម្រាប់រោគវិនិច្ឆ័យសម្រាប់ជំងឺមហារីកឈាម myeloid នឹងផ្តល់ព័ត៌មានយ៉ាងខ្លាំង។
ធ្វើឬម្រាមដៃ។ ឈាម Venous គឺប្រមូលផ្តុំច្រើនជាងឈាម capillary ដែលជាមូលហេតុដែលគ្រូពេទ្យខ្លះត្រូវការគំរូបែបនេះសម្រាប់ការវិភាគ។
ការបកស្រាយលទ្ធផលនៃជំងឺមហារីកឈាម myeloid ត្រូវចំណាយពេលពីរថ្ងៃចាប់ពីពេលដែលលទ្ធផលត្រូវបានទទួលយកសម្រាប់ដំណើរការ។ ប្រសិនបើមន្ទីរពិសោធន៍ផ្ទុកលើសទម្ងន់ការងារនោះលទ្ធផលអាចទទួលបាននៅពេលក្រោយ។
ផ្តល់សម្រាប់ការទទួលយកគំរូខួរឆ្អឹងសម្រាប់ការវិភាគ cytogenetic ពី femur ។ គំរូត្រូវបានយកដោយការធ្វើកោសល្យវិច័យឬការប្រាថ្នា។ ការសិក្សាអំពីក្រូម៉ូសូម។ កោសិកាដែលរងផលប៉ះពាល់មានក្រូម៉ូសូមមិនធម្មតា 22 ។ ដើម្បីរកឃើញក្រូម៉ូសូមមិនប្រក្រតី ប្រតិកម្មសង្វាក់ប៉ូលីមែរត្រូវបានប្រើ។
ការព្យាបាល
គុណភាពនៃការវិភាគគឺជាគន្លឹះនៃការព្យាបាលដោយជោគជ័យ។ ជម្រើសនៃវិធីសាស្រ្តនៃការព្យាបាលនិងអាំងតង់ស៊ីតេនៃនីតិវិធីដែលបានណែនាំអាស្រ័យលើដំណាក់កាលនៃជំងឺ។ ចំពោះអ្នកជំងឺមួយចំនួនដែលមានជំងឺ myeloma ច្រើន ការកើនឡើងនៃដំណើរការនេះត្រូវបានគេសង្កេតឃើញក្នុងរយៈពេលជាច្រើនឆ្នាំ ហើយមិនត្រូវការការព្យាបាលប្រឆាំងនឹងដុំសាច់នោះទេ។
ចំពោះអ្នកជំងឺដែលមានជំងឺ metastases ការព្យាបាលដោយវិទ្យុសកម្មក្នុងតំបន់ត្រូវបានប្រើ។ ជាមួយនឹងការអភិវឌ្ឍយឺតនៃជំងឺមហារីកឈាម myeloid វិធីសាស្ត្ររំពឹងទុកត្រូវបានប្រើ។

ប្រសិនបើការឈឺចាប់កើនឡើងដែលបង្ហាញពីការលូតលាស់នៃដុំសាច់នោះ cytostatics ត្រូវបានចេញវេជ្ជបញ្ជា។ ល័ក្ខខ័ណ្ឌនៃការព្យាបាលដែលអាស្រ័យលើវត្តមាននៃលទ្ធផលវិជ្ជមានមានរយៈពេលរហូតដល់ 2 ឆ្នាំ។
ផ្តល់ការព្យាបាលដើម្បីការពារផលវិបាក។ ដើម្បីបញ្ឈប់ hypercalcemia ថ្នាំ corticosteroid ត្រូវបានប្រើប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការផឹកស្រាច្រើន។ ឱសថត្រូវបានគេប្រើដើម្បីព្យាបាលជំងឺតម្រងនោម និងជំងឺពុកឆ្អឹង។
ការព្យាករណ៍
ជំងឺ Myeloma ក្នុងដំណាក់កាលឯកោមិនមែនជាសញ្ញាសម្រាប់ការព្យាបាលភ្លាមៗនោះទេ។ តម្រូវការដើម្បីចាប់ផ្តើមការព្យាបាលគឺការលេចឡើងនៃប៉ារ៉ាប្រូតេអ៊ីននៅក្នុងឈាមឬការថយចុះនៃ viscosity, វត្តមាននៃការហូរឈាម, ឈឺឆ្អឹង, បាក់ឆ្អឹង, hypercalcemia, ខូចតម្រងនោម, ការបង្ហាប់ខួរឆ្អឹងខ្នង, ផលវិបាកនៃការឆ្លង។
ការបង្ហាប់នៃខួរឆ្អឹងខ្នងតម្រូវឱ្យមានការព្យាបាលវះកាត់ក៏ដូចជាការថតកាំរស្មីក្នុងតំបន់។ ការបាក់ឆ្អឹងត្រូវការការជួសជុលឆ្អឹង។
ក្នុងករណីខ្លះ ប្រសិនបើការព្យាបាលដោយវិទ្យុសកម្មមិនត្រូវបានបង្ហាញ ការព្យាបាលដោយ cytotoxic ត្រូវបានប្រើ។ ក្នុងករណីនេះវាត្រូវតែចងចាំថាជំងឺមហារីកឈាម myeloid បន្ទាប់បន្សំអាចក្លាយជាផលប៉ះពាល់។
ប្រសិនបើមិនបានព្យាបាលទេ អ្នកជំងឺ myeloma ច្រើននាក់រស់បានរហូតដល់ 2 ឆ្នាំ។ ការព្យាបាលពេញលេញសម្រាប់ myeloma គឺជាអនាគត។
វិធីសាស្រ្តទំនើបនៃការព្យាបាលគឺអាចពន្យឺតឥទ្ធិពលបំផ្លិចបំផ្លាញនៃជំងឺនៅលើរាងកាយនិងប្រយុទ្ធប្រឆាំងនឹងរោគសញ្ញាជាក់លាក់របស់វា។
RCHD (មជ្ឈមណ្ឌលសាធារណរដ្ឋសម្រាប់ការអភិវឌ្ឍន៍សុខភាពនៃក្រសួងសុខាភិបាលនៃសាធារណរដ្ឋកាហ្សាក់ស្ថាន)
កំណែ៖ ពិធីសារគ្លីនិករបស់ក្រសួងសុខាភិបាលនៃសាធារណរដ្ឋកាហ្សាក់ស្ថាន - ឆ្នាំ ២០១៥
ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ (C92.1)
រោគវិទ្យា
ព័ត៌មានទូទៅ
ការពិពណ៌នាខ្លី
បានណែនាំ
ក្រុមប្រឹក្សាជំនាញ
RSE នៅលើ REM "មជ្ឈមណ្ឌលសាធារណរដ្ឋ
ការអភិវឌ្ឍន៍សុខភាព"
ក្រសួងសុខាភិបាល
និងការអភិវឌ្ឍន៍សង្គម
សាធារណរដ្ឋកាហ្សាក់ស្ថាន
ចុះថ្ងៃទី៩ ខែកក្កដា ឆ្នាំ២០១៥
ពិធីការ #6
ឈ្មោះពិធីការ៖ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ
ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ (CML)- ដំណើរការ myeloproliferative clonal ដែលវិវឌ្ឍន៍ជាលទ្ធផលនៃការផ្លាស់ប្តូរសាហាវនៅក្នុងមុនគេនៃ hematopoietic ។ សញ្ញាសម្គាល់ cytogenetic នៃ CML គឺជាការផ្ទេរក្រូម៉ូសូមដែលទទួលបាន t(9;22) ដែលត្រូវបានគេហៅថាក្រូម៉ូសូម Philadelphia (Ph+) ។ ការលេចឡើងនៃក្រូម៉ូសូម Ph` កើតឡើងជាលទ្ធផលនៃការផ្លាស់ប្តូរហ្សែនរវាងក្រូម៉ូសូម 9 និង 22 t (9; 22) ។ ជាលទ្ធផលនៃការផ្ទេរសម្ភារៈហ្សែនពីក្រូម៉ូសូម 9 ទៅក្រូម៉ូសូម 22 ហ្សែនលាយ BCR-ABL ត្រូវបានបង្កើតឡើងនៅលើវា។
កូដពិធីការ៖
លេខកូដ ICD-10: C92.1 - ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ
កាលបរិច្ឆេទអភិវឌ្ឍន៍ពិធីសារ៖ឆ្នាំ 2015
អក្សរកាត់ដែលប្រើក្នុងពិធីការ៖
* - ថ្នាំដែលបានទិញជាផ្នែកមួយនៃការនាំចូលតែមួយ
មេរោគអេដស៍ - មេរោគភាពស៊ាំរបស់មនុស្ស
TKI - ថ្នាំទប់ស្កាត់ tyrosine kinase
ELISA - អង់ស៊ីម immunoassay
OAM - ការវិភាគទឹកនោមទូទៅ
KLA - ការរាប់ឈាមពេញលេញ
TCM - ការប្តូរកោសិកាដើម/ខួរឆ្អឹង
CML - ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ
ECG - អេឡិចត្រូតបេះដូង
អ៊ុលត្រាសោន - អ៊ុលត្រាសោន
BCR - ABL - តំបន់ចង្កោមចំណុចបំបែក-Abelson
CCA - ភាពមិនប្រក្រតីនៃក្រូម៉ូសូមស្មុគស្មាញ
ELN - European Leukemia Net
FISH - Fluorescence in situ hybridization (Fluorescence in situ hybridization)
RT-Q-PCR - PCR ប្រតិចារិកបញ្ច្រាសបរិមាណពេលវេលាពិត
Nested PCR - ប្រតិកម្មខ្សែសង្វាក់ polymerase Nested
HLA - អង់ទីហ្សែន leukocyte របស់មនុស្ស (អង់ទីហ្សែន leukocyte របស់មនុស្ស)
ភី - ក្រូម៉ូសូម Philadelphia
WHO - អង្គការសុខភាពពិភពលោក។
អ្នកប្រើប្រាស់ពិធីការ៖អ្នកព្យាបាលរោគ, អ្នកអនុវត្តទូទៅ, គ្រូពេទ្យជំនាញខាងជំងឺមហារីក, អ្នកជំនាញផ្នែកឈាម។
កម្រិតនៃមាត្រដ្ឋានភស្តុតាង
| កម្រិតនៃភស្តុតាង | លក្ខណៈនៃការសិក្សាដែលបង្កើតជាមូលដ្ឋាននៃអនុសាសន៍ |
| ប៉ុន្តែ | ការវិភាគមេតាដែលមានគុណភាពខ្ពស់ ការពិនិត្យឡើងវិញជាប្រព័ន្ធនៃការសាកល្បងព្យាបាលដោយចៃដន្យ (RCTs) ឬ RCT ធំដែលមានប្រូបាប៊ីលីតេទាបបំផុត (++) នៃការលំអៀង លទ្ធផលអាចត្រូវបានគេដាក់ជាទូទៅដល់ប្រជាជនដែលសមស្រប។ |
| IN | ការពិនិត្យឡើងវិញជាប្រព័ន្ធដែលមានគុណភាពខ្ពស់ (++) នៃការសិក្សាជាក្រុម ឬករណីត្រួតពិនិត្យ ឬការសិក្សាស្រាវជ្រាវដែលមានគុណភាពខ្ពស់ (++) ដែលមានហានិភ័យទាបនៃការលំអៀង ឬ RCTs ដែលមានហានិភ័យទាប (+) នៃភាពលំអៀង។ លទ្ធផលដែលអាចត្រូវបានពង្រីកដល់ចំនួនប្រជាជនសមស្រប។ |
| ពី | ក្រុម ឬការត្រួតពិនិត្យករណី ឬការសាកល្បងដែលបានគ្រប់គ្រងដោយមិនមានចៃដន្យជាមួយនឹងហានិភ័យទាបនៃភាពលំអៀង (+) លទ្ធផលដែលអាចត្រូវបានធ្វើជាទូទៅចំពោះចំនួនប្រជាជនសមស្រប ឬ RCTs ដែលមានហានិភ័យទាបបំផុតនៃភាពលំអៀង (++ ឬ +) លទ្ធផលដែលមិនអាចត្រូវបានពង្រីកដោយផ្ទាល់ដល់ប្រជាជនដែលពាក់ព័ន្ធ។ |
| ឃ | ការពិពណ៌នាអំពីស៊េរីនៃករណីឬ |
| ការសិក្សាដែលមិនបានគ្រប់គ្រងឬ | |
| មតិអ្នកជំនាញ |
ចំណាត់ថ្នាក់
ចំណាត់ថ្នាក់គ្លីនិក៖
ក្នុងអំឡុងពេល CML ដំណាក់កាល 3 ត្រូវបានសម្គាល់: រ៉ាំរ៉ៃ អន្តរកាល (ដំណាក់កាលបង្កើនល្បឿន) និងដំណាក់កាលស្ថានីយ (ការផ្លាស់ប្តូរបំផ្ទុះ ឬវិបត្តិផ្ទុះ)។ លក្ខណៈវិនិច្ឆ័យសម្រាប់ដំណាក់កាលបង្កើនល្បឿន និងវិបត្តិផ្ទុះត្រូវបានបង្ហាញក្នុងតារាង។
លក្ខណៈវិនិច្ឆ័យសម្រាប់ដំណាក់កាលបង្កើនល្បឿន និងវិបត្តិផ្ទុះយោងតាម WHO និង ELN
| ប៉ារ៉ាម៉ែត្រ | ដំណាក់កាលបង្កើនល្បឿន | ដំណាក់កាលវិបត្តិផ្ទុះ | ||
| WHO | ELN | WHO | ELN | |
| លំពែង | ការកើនឡើងនៃទំហំទោះបីជាការព្យាបាលនៅតែបន្តក៏ដោយ។ | មិនអាចអនុវត្តបាន។ | មិនអាចអនុវត្តបាន។ | មិនអាចអនុវត្តបាន។ |
| កោសិកាឈាមស | ការកើនឡើងនៃចំនួន leukocytes (> 10x109 លីត្រ) ក្នុងឈាមទោះបីជាការព្យាបាលនៅតែបន្តក៏ដោយ។ | មិនអាចអនុវត្តបាន។ | មិនអាចអនុវត្តបាន។ | មិនអាចអនុវត្តបាន។ |
| ការផ្ទុះ, % | 10-19 | 15-29 | ≥20 | ≥30 |
| Basophils, % | >20 | >20 | មិនអាចអនុវត្តបាន។ | មិនអាចអនុវត្តបាន។ |
| ប្លាកែត x ១០៩/លីត្រ |
> 1000 មិនអាចគ្រប់គ្រងបានដោយការព្យាបាល <100 неконтролируемые терапией |
មិនអាចអនុវត្តបាន។ | មិនអាចអនុវត្តបាន។ | មិនអាចអនុវត្តបាន។ |
| CCA/Ph+1 | មាន | មាន | មិនអាចអនុវត្តបាន។ | មិនអាចអនុវត្តបាន។ |
| ដំបៅក្រៅស្បូន ២ | មិនអាចអនុវត្តបាន។ | មិនអាចអនុវត្តបាន។ | មាន | មាន |
1 - ភាពមិនប្រក្រតីនៃក្រូម៉ូសូមក្លូននៅក្នុងកោសិកា Ph+
2 - មិនរាប់បញ្ចូលថ្លើម និងលំពែង រួមទាំងកូនកណ្តុរ ស្បែក ប្រព័ន្ធសរសៃប្រសាទកណ្តាល ឆ្អឹង និងសួត។រូបភាពគ្លីនិក
រោគសញ្ញា, វគ្គសិក្សា
លក្ខណៈវិនិច្ឆ័យរោគវិនិច្ឆ័យ
:
វត្តមាននៃក្រូម៉ូសូម Philadelphia (ការផ្លាស់ប្តូរលំនឹង t(9; 22) (q34; q11) យោងតាមការសិក្សា cytogenetic ស្តង់ដារនៃខួរឆ្អឹង 1
វត្តមាននៃហ្សែន BCR-ABL នៅក្នុងខួរឆ្អឹងឬកោសិកាឈាមគ្រឿងកុំព្យូទ័រយោងទៅតាមវិធីសាស្ត្រហ្សែនម៉ូលេគុល (FISH, ប្រតិកម្មខ្សែសង្វាក់ polymerase ពេលវេលាពិត);
រោគសញ្ញា myeloproliferative - leukocytosis នឺត្រុងហ្វាលជាមួយនឹងការផ្លាស់ប្តូរទៅខាងឆ្វេងទៅជាការផ្ទុះ (រហូតដល់ 10%) ជាមួយនឹងវត្តមាននៃទម្រង់អន្តរកាលទាំងអស់ (មិនមាន "ការបរាជ័យនៃជំងឺមហារីកឈាម") សមាគម basophilic-eosinophilic ក្នុងករណីខ្លះ thrombocytosis នៅក្នុង myelogram - ខួរឆ្អឹង hypercellular, hyperplasia នៃ erythroid germ, splenomegaly (ក្នុង 50% នៃអ្នកជំងឺក្នុងដំណាក់កាលរ៉ាំរ៉ៃដំបូង) ។
ពាក្យបណ្តឹង:
· ភាពទន់ខ្សោយ;
· បែកញើស;
· អស់កម្លាំង;
ស្ថានភាព subfebrile;
· ត្រជាក់;
ឈឺចាប់នៅក្នុងឆ្អឹងឬសន្លាក់;
ការថយចុះនៃទំងន់រាងកាយ;
កន្ទួល hemorrhagic នៅក្នុងសំណុំបែបបទនៃការ petechiae និង ecchymosis នៅលើស្បែក;
epistaxis;
menorrhagia;
ការកើនឡើងនៃការហូរឈាម
ហើមកូនកណ្តុរ;
ឈឺចាប់និងធ្ងន់នៅក្នុងពោះផ្នែកខាងលើខាងឆ្វេង (ពង្រីកលំពែង);
ភាពធ្ងន់នៅក្នុង hypochondrium ខាងស្តាំ។
អាណាមណេស៊ីស:
ការយកចិត្តទុកដាក់គួរតែត្រូវបានបង់ទៅ:
ភាពទន់ខ្សោយយូរអង្វែង
អស់កម្លាំងលឿន;
ជំងឺឆ្លងញឹកញាប់;
ការកើនឡើងនៃការហូរឈាម
រូបរាងនៃកន្ទួល hemorrhagic នៅលើស្បែកនិងភ្នាស mucous;
ការរីកធំនៃថ្លើម, លំពែង។
ការត្រួតពិនិត្យរាងកាយ:
pallor នៃស្បែក;
កន្ទួលឬសដូងបាត - petechiae, ecchymosis;
ដង្ហើមខ្លី
· tachycardia;
ការរីកធំនៃថ្លើម
ការរីកធំនៃលំពែង
ការរីកធំនៃកូនកណ្តុរ។
1 - ក្នុងប្រហែល 5% នៃករណី CML ក្រូម៉ូសូម Philadelphia អាចអវត្តមាន ហើយការធ្វើរោគវិនិច្ឆ័យត្រូវបានផ្ទៀងផ្ទាត់ដោយផ្អែកលើទិន្នន័យពីវិធីសាស្ត្រហ្សែនម៉ូលេគុល - FISH ឬប្រតិកម្មខ្សែសង្វាក់ polymerase (ការរកឃើញហ្សែន BCR-ABL chimeric)
រោគវិនិច្ឆ័យ
បញ្ជីនៃវិធានការវិនិច្ឆ័យមូលដ្ឋាន និងបន្ថែម៖
ការពិនិត្យរោគវិនិច្ឆ័យសំខាន់ (ចាំបាច់) ធ្វើឡើងនៅកម្រិតអ្នកជំងឺក្រៅ៖
UAC;
myelogram;
ការធ្វើតេស្តឈាមជីវគីមី (អាស៊ីតអ៊ុយរិក);
កាំរស្មីអ៊ិចនៃសរីរាង្គទ្រូង។
ការពិនិត្យរោគវិនិច្ឆ័យបន្ថែមដែលធ្វើឡើងនៅកម្រិតអ្នកជំងឺក្រៅ៖
ការពិនិត្យខួរឆ្អឹងដោយ FISH (t(9; 22)/BCR/ABL);
ELISA សម្រាប់សញ្ញាសម្គាល់មេរោគអេដស៍;
ELISA សម្រាប់សញ្ញាសម្គាល់នៃវីរុស Herpes Group;
ការធ្វើតេស្ត Reberg-Tareev;
· OAM;
· coagulogram;
· ការវាយអក្សរ HLA;
ECG;
អេកូ - cardiography;
ការស្កេន CT នៃផ្នែក thoracic និងពោះជាមួយនឹងកម្រិតពណ៌។
បញ្ជីអប្បបរមានៃការប្រឡងដែលត្រូវធ្វើនៅពេលសំដៅទៅលើការសម្រាកព្យាបាលនៅមន្ទីរពេទ្យដែលបានគ្រោងទុក៖
UAC;
ប្រភេទឈាមនិងកត្តា Rh;
ការធ្វើតេស្តឈាមជីវគីមី (ប្រូតេអ៊ីនសរុប, អាល់ប៊ុមប៊ីន, គ្លូប៊ូលីន, កម្រិត, អាស៊ីតអ៊ុយរិក, creatinine, អ៊ុយ, LDH, ALT, AST, ប៊ីលីរុយប៊ីនសរុបនិងដោយផ្ទាល់);
អ៊ុលត្រាសោនៃសរីរាង្គពោះនិងលំពែង, កូនកណ្តុរគ្រឿងកុំព្យូទ័រ;
កាំរស្មីអ៊ិចនៃសរីរាង្គទ្រូង។
ការពិនិត្យរោគវិនិច្ឆ័យសំខាន់ៗ (ចាំបាច់) ធ្វើឡើងនៅកម្រិតមន្ទីរពេទ្យ៖
KLA ជាមួយនឹងការរាប់ប្លាកែតនិង reticulocytes;
ការធ្វើតេស្តឈាមជីវគីមី (ប្រូតេអ៊ីនសរុប, អាល់ប៊ុយមីន, globulins, IgA, IgM, IgG, អាស៊ីតអ៊ុយរិក, creatinine, អ៊ុយ, LDH, ALT, AST, bilirubin សរុបនិងដោយផ្ទាល់);
អ៊ុលត្រាសោនៃកូនកណ្តុរគ្រឿងកុំព្យូទ័រ សរីរាង្គពោះ រួមទាំង។ លំពែង;
កាំរស្មីអ៊ិចនៃសរីរាង្គទ្រូង;
myelogram;
ការសិក្សា Cytogenetic នៃខួរឆ្អឹង;
ការពិនិត្យខួរឆ្អឹងដោយ FISH (t (9; 22)/BCR/ABL);
ELISA និង PCR សម្រាប់សញ្ញាសម្គាល់ជំងឺរលាកថ្លើមប្រភេទវីរុស;
ELISA សម្រាប់សញ្ញាសម្គាល់មេរោគអេដស៍;
ECG;
អេកូបេះដូង;
ការធ្វើតេស្ត Reberg-Tareev;
· OAM;
· coagulogram;
ប្រភេទឈាមនិងកត្តា Rh;
· ការវាយអក្សរ HLA ។
ការពិនិត្យរោគវិនិច្ឆ័យបន្ថែមបានធ្វើឡើងនៅកម្រិតមន្ទីរពេទ្យ៖
pro-BNP (atrial natriuretic peptide) នៅក្នុងសេរ៉ូមឈាម;
ការពិនិត្យបាក់តេរីនៃសម្ភារៈជីវសាស្រ្ត;
ការពិនិត្យ cytological នៃសម្ភារៈជីវសាស្រ្ត;
Immunophenotyping នៃឈាមគ្រឿងកុំព្យូទ័រ / ខួរឆ្អឹងនៅលើ cytofluorimeter លំហូរ (បន្ទះជំងឺមហារីកឈាមស្រួចស្រាវ);
ការពិនិត្យ histological នៃសំណាកការធ្វើកោសល្យវិច័យ (ដុំពក, ដុំពក iliac);
PCR សម្រាប់ការឆ្លងមេរោគវីរុស (ជំងឺរលាកថ្លើមប្រភេទវីរុស cytomegalovirus វីរុស Herpes simplex វីរុស Epstein-Barr មេរោគ Varicella / Zoster virus);
ការថតកាំរស្មីនៃប្រហោងឆ្អឹង paranasal;
ការថតកាំរស្មីនៃឆ្អឹងនិងសន្លាក់;
FGDS;
អ៊ុលត្រាសោនៃសរសៃឈាម;
bronchoscopy;
ការឆ្លុះពោះវៀនធំ;
តាមដានសម្ពាធឈាមប្រចាំថ្ងៃ;
ការត្រួតពិនិត្យ ECG ប្រចាំថ្ងៃ;
spirography ។
វិធានការវិនិច្ឆ័យដែលបានធ្វើឡើងនៅដំណាក់កាលនៃការថែទាំវេជ្ជសាស្រ្តសង្គ្រោះបន្ទាន់៖
ការប្រមូលពាក្យបណ្តឹងនិង anamnesis នៃជំងឺ;
ការត្រួតពិនិត្យរាងកាយ។
ការស្រាវជ្រាវឧបករណ៍:
· អ៊ុលត្រាសោនៃសរីរាង្គពោះ កូនកណ្តុរ៖ការកើនឡើងនៃទំហំនៃថ្លើម, លំពែង, lymphadenopathy គ្រឿងកុំព្យូទ័រ។
· ការស្កេន CT នៃផ្នែក thoracic:ដើម្បីមិនរាប់បញ្ចូលការជ្រៀតចូលនៃជាលិកាសួត។
· ECG: ការរំលោភលើដំណើរការនៃកម្លាំងរុញច្រាននៅក្នុងសាច់ដុំបេះដូង។
· EchoCG៖មិនរាប់បញ្ចូលពិការភាពបេះដូង ចង្វាក់បេះដូងលោតខុសប្រក្រតី និងជំងឺផ្សេងៗទៀតចំពោះអ្នកជំងឺ អមដោយការខូចខាតដល់បេះដូង។
· FGDS: ការជ្រៀតចូលនៃដុំសាច់នៃភ្នាសរំអិលនៃការរលាកក្រពះពោះវៀនដែលអាចបណ្តាលឱ្យមានដំបៅនៃក្រពះ, duodenum 12, ការហូរឈាមក្រពះពោះវៀន។
· ការឆ្លុះទងសួត៖ការរកឃើញប្រភពនៃការហូរឈាម។
ការចង្អុលបង្ហាញសម្រាប់ការពិគ្រោះយោបល់របស់អ្នកឯកទេសតូចចង្អៀត:
វេជ្ជបណ្ឌិតសម្រាប់ការធ្វើរោគវិនិច្ឆ័យ និងព្យាបាលសរសៃឈាមដោយកាំរស្មីអ៊ិច - ការដំឡើងបំពង់បូមសរសៃឈាមវ៉ែនកណ្តាលពីការចូលប្រើគ្រឿងកុំព្យូទ័រ (PICC);
អ្នកឯកទេសខាងជំងឺថ្លើម - សម្រាប់ការធ្វើរោគវិនិច្ឆ័យនិងការព្យាបាលជំងឺរលាកថ្លើមដោយវីរុស;
·រោគស្ត្រី - មានផ្ទៃពោះ, metrorrhagia, menorrhagia, ការពិគ្រោះយោបល់នៅពេលចេញវេជ្ជបញ្ជាថ្នាំពន្យារកំណើតរួមបញ្ចូលគ្នា;
គ្រូពេទ្យជំនាញខាងសើស្បែក - រោគសញ្ញាស្បែក
អ្នកឯកទេសជំងឺឆ្លង - ការសង្ស័យនៃការឆ្លងមេរោគ;
អ្នកឯកទេសខាងជំងឺបេះដូង - ជំងឺលើសឈាមដែលមិនអាចគ្រប់គ្រងបាន, ជំងឺខ្សោយបេះដូងរ៉ាំរ៉ៃ, ចង្វាក់បេះដូងលោតញាប់និងការរំខានដល់ដំណើរការនៃចរន្តឈាម;
· neuropathologist គ្រោះថ្នាក់ cerebrovascular ស្រួចស្រាវ, រលាកស្រោមខួរ, រលាកខួរក្បាល, neuroleukemia;
គ្រូពេទ្យសរសៃប្រសាទ - គ្រោះថ្នាក់សរសៃឈាមខួរក្បាលស្រួចស្រាវ, រោគសញ្ញា dislocation;
nephrologist (efferentologist) - ការខ្សោយតំរងនោម;
oncologist - ការសង្ស័យនៃដុំសាច់រឹង;
otorhinolaryngologist - សម្រាប់ការធ្វើរោគវិនិច្ឆ័យនិងការព្យាបាលនៃការរលាកនៃប្រហោងឆ្អឹង paranasal និងត្រចៀកកណ្តាល;
គ្រូពេទ្យឯកទេសខាងភ្នែក - ការចុះខ្សោយនៃការមើលឃើញ, ជំងឺរលាកនៃភ្នែកនិង appendages;
proctologist - ការប្រេះរន្ធគូថ, paraproctitis;
វិកលចរិត - វិកលចរិត;
ចិត្តវិទូ - ជំងឺធ្លាក់ទឹកចិត្ត, ស្រេកទឹក, ល។
· resuscitator - ការព្យាបាលនៃ sepsis ធ្ងន់ធ្ងរ, septic shock, រោគសញ្ញារបួសសួតស្រួចស្រាវនៅក្នុងរោគសញ្ញានៃភាពខុសគ្នានិងស្ថានភាពស្ថានីយ, ការដំឡើងបំពង់បង្ហូរសរសៃឈាមកណ្តាល។
គ្រូពេទ្យជំនាញខាងឈឺសន្លាក់ឆ្អឹង - រោគសញ្ញារបស់ Sweet;
គ្រូពេទ្យវះកាត់ thoracic - exudative pleurisy, pneumothorax, zygomycosis pulmonary;
· អ្នកជំនាញផ្នែកប្តូរសរីរាង្គ - សម្រាប់ការជ្រើសរើសប្រព័ន្ធផ្សព្វផ្សាយបញ្ចូលឈាម ក្នុងករណីមានការធ្វើតេស្ត mantiglobulin ដោយប្រយោលវិជ្ជមាន ការបរាជ័យនៃការបញ្ចូលឈាម ការបាត់បង់ឈាមដ៏ធំស្រួចស្រាវ។
Urologist - ជំងឺឆ្លងនិងរលាកនៃប្រព័ន្ធទឹកនោម;
phthisiatrician - ការសង្ស័យនៃជំងឺរបេង;
គ្រូពេទ្យវះកាត់ - ផលវិបាកនៃការវះកាត់ (ឆ្លងជំងឺឬសដូងបាត);
· គ្រូពេទ្យវះកាត់ maxillofacial - ជំងឺឆ្លងនិងរលាកនៃប្រព័ន្ធ dento-jaw ។
ការធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍
ការស្រាវជ្រាវមន្ទីរពិសោធន៍៖
· ការវិភាគទូទៅនៃឈាម៖ leukocytes, erythrocytes និងប្លាកែតត្រូវបានរាប់។ leukocytosis neutrophil ដាច់ខាតជាមួយនឹងការផ្លាស់ប្តូររូបមន្តនុយក្លេអ៊ែរទៅខាងឆ្វេង (រហូតដល់ promyelocytes ឬការផ្ទុះ) អវត្ដមាននៃ leukemic dip និងសមាគម basophilic-eosinophilic គឺជាលក្ខណៈ។ នៅពេលចាប់ផ្តើមនៃជំងឺនេះ កម្រិតអេម៉ូក្លូប៊ីនអាចស្ថិតក្នុងកម្រិតធម្មតា ឬកើនឡើង ហើយការកកឈាមក្នុងកម្រិតមធ្យមអាចត្រូវបានគេសង្កេតឃើញ។ នៅក្នុងដំណាក់កាលនៃការបង្កើនល្បឿន និងវិបត្តិផ្ទុះ ភាពស្លេកស្លាំង thrombocytopenia អាចនឹងវិវឌ្ឍន៍។
· គីមីវិទ្យាឈាម៖ មានការកើនឡើងនៃសកម្មភាព LDH, hyperuricemia ។
· ការសិក្សា morphological៖នៅក្នុងខួរឆ្អឹង aspirate ខួរឆ្អឹង hypercellular ការកើនឡើងនៃចំនួននៃការផ្ទុះ basophils និង eosinophils ។
· Immunophenotyping:ត្រូវបានអនុវត្តដើម្បីកំណត់ immunophenotype នៃការផ្ទុះលើសពីរបស់ពួកគេ (ច្រើនជាង 20-30%) ។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែល
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែល។
ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃនៅក្នុងករណីបុរាណគឺមិនពិបាកទេ។ ភាពលំបាកជាធម្មតាកើតឡើងនៅដំណាក់កាលដំបូងនៃជំងឺនេះ នៅពេលដែលមិនទាន់មានការប្រែប្រួលនៃដុំសាច់ក្នុងឈាមច្បាស់លាស់ និងសញ្ញាច្បាស់លាស់នៃការរីករាលដាលជាប្រព័ន្ធនៅក្នុងសរីរាង្គ។
សញ្ញារោគសាស្ត្រចម្បងនៃជំងឺនេះគឺការរកឃើញក្រូម៉ូសូម Philadelphia (t(9; 22)) និងហ្សែន BCR/ABL កំឡុងពេលពិនិត្យ cytogenetic ។
ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលអាចត្រូវបានអនុវត្តជាមួយនឹងប្រតិកម្ម leukemoid ប្រភេទ myeloid ដែលកើតឡើងជាមួយនឹងការឆ្លងផ្សេងៗ (sepsis, របេង) និងដុំសាច់មួយចំនួន (ជំងឺមហារីកកូនកណ្តុរ Hodgkin, ដុំសាច់រឹង) ក៏ដូចជាជំងឺ myeloproliferative រ៉ាំរ៉ៃផ្សេងទៀត។ លក្ខណៈវិនិច្ឆ័យសំខាន់សម្រាប់ជំងឺមហារីកឈាម myelogenous រ៉ាំរ៉ៃគឺ៖
- វត្តមាននៃភាពស្លេកស្លាំង, មិនមែនជាលក្ខណៈនៃប្រតិកម្ម leukemoid មួយ;
- ការកើនឡើងនៃចំនួន basophils និង eosinophils នៅក្នុង leukogram;
- ជួនកាល hyperthrombocytosis;
- ទិន្នន័យ myelogram ដែលនៅក្នុងជំងឺមហារីកឈាម myeloid ត្រូវបានកំណត់ដោយការកើនឡើងនៃចំនួន myelokaryocytes និងការផ្លាស់ប្តូរយ៉ាងខ្លាំងទៅខាងឆ្វេងខណៈពេលដែលមានប្រតិកម្ម leukemoid myelogram ត្រូវបានផ្លាស់ប្តូរតិចតួច។
- ថាមវន្តនៃរូបភាពឈាម (ប្រតិកម្ម leukemoid ជាធម្មតាបាត់ជាមួយនឹងការលុបបំបាត់មូលហេតុដែលបណ្តាលឱ្យវាខណៈពេលដែលការផ្លាស់ប្តូរនៅក្នុងឈាមជាមួយនឹងជំងឺមហារីកឈាម myeloid គឺរីកចម្រើនជាលំដាប់) ។
- វត្តមាននៅក្នុង myelosis រ៉ាំរ៉ៃនៃទម្រង់កម្រិតមធ្យមរវាងធាតុ "ដ៏មានអានុភាព" និង granulocytes ចាស់ទុំខណៈពេលដែល "leukemic gaping" គឺជាលក្ខណៈនៃជំងឺមហារីកឈាមស្រួចស្រាវ។
- វត្តមាននៃសមាគម eosinophilic-basophilic ដែលអវត្តមាននៅក្នុងជំងឺមហារីកឈាមស្រួចស្រាវ;
- ជួនកាលត្រូវបានគេសង្កេតឃើញនៅក្នុង myelosis hyperthrombocytosis រ៉ាំរ៉ៃខណៈពេលដែលជំងឺមហារីកឈាមស្រួចស្រាវតាំងពីដំបូងមកមាន thrombocytopenia ។
ការព្យាបាលនៅបរទេស
ទទួលការព្យាបាលនៅប្រទេសកូរ៉េ អ៊ីស្រាអែល អាល្លឺម៉ង់ សហរដ្ឋអាមេរិក
ទទួលបានការណែនាំអំពីទេសចរណ៍វេជ្ជសាស្រ្ត
ការព្យាបាល
គោលដៅនៃការព្យាបាល៖
ការទទួលបានការបញ្ចេញ hematological ការឆ្លើយតប cytogenetic និងម៉ូលេគុល។
វិធីសាស្ត្រព្យាបាល:
ការព្យាបាលដោយមិនប្រើថ្នាំ។
របៀប៖ការការពារទូទៅ។
របបអាហារ៖អ្នកជំងឺនឺត្រុងត្រូពិកត្រូវបានណែនាំមិនឱ្យធ្វើតាមរបបអាហារជាក់លាក់មួយ ( កម្រិតនៃភស្តុតាង ខ).
ការគាំទ្រការបញ្ចូលឈាម
ការចាក់បញ្ចូលសារធាតុការពារនៃមេរោគ apheresis អសកម្ម ប្លាកែតដែលបញ្ចេញកាំរស្មីដោយនិយមត្រូវបានអនុវត្តនៅពេលដែល thrombocytopenia តិចជាង 10x109/l ឬក្នុងកម្រិតតិចជាង 20x10 9/l ក្នុងករណីមានគ្រុនក្តៅ ឬដំណើរការរាតត្បាតដែលបានគ្រោងទុក។ (កម្រិតនៃភស្តុតាង D)
ចំពោះអ្នកជំងឺដែលធន់នឹងការបញ្ចូលប្លាកែត ការពិនិត្យរកមើលអង្គបដិប្រាណ HLA និងការជ្រើសរើសផ្លាកែតជាលក្ខណៈបុគ្គលគឺចាំបាច់។
ការចាក់បញ្ចូលកោសិកាឈាមក្រហមដែលមានសារធាតុ leukofiltered ដែលនិយម irradiated ត្រូវបានអនុវត្តនៅក្នុងវត្តមាននៃការអត់ធ្មត់ខ្សោយនៃភាពស្លេកស្លាំង (ភាពទន់ខ្សោយវិលមុខ tachycardia) ជាពិសេសនៅក្នុងវត្តមាននៃរោគសញ្ញានៅពេលសម្រាក។ (កម្រិតនៃភស្តុតាង D)
ការចង្អុលបង្ហាញសម្រាប់ការព្យាបាលដោយការចាក់បញ្ចូលឈាមត្រូវបានកំណត់ជាចម្បងដោយការបង្ហាញគ្លីនិកជាលក្ខណៈបុគ្គលសម្រាប់អ្នកជំងឺម្នាក់ៗដោយគិតគូរពីអាយុ, ជំងឺ, ការអត់ធ្មត់ការព្យាបាលដោយប្រើគីមី និងការវិវត្តនៃផលវិបាកនៅដំណាក់កាលមុននៃការព្យាបាល។
សូចនាករមន្ទីរពិសោធន៍សម្រាប់កំណត់សូចនាករមានសារៈសំខាន់បន្ទាប់បន្សំ ជាចម្បងសម្រាប់ការវាយតម្លៃពីតម្រូវការសម្រាប់ការបញ្ចូលសារធាតុ prophylactic នៃផ្លាកែតប្រមូលផ្តុំ។
ការចង្អុលបង្ហាញសម្រាប់ការបញ្ចូលឈាមក៏អាស្រ័យលើពេលវេលាបន្ទាប់ពីវគ្គនៃការព្យាបាលដោយប្រើគីមីផងដែរ - ការថយចុះអត្រាការព្យាករណ៍នៅក្នុងប៉ុន្មានថ្ងៃខាងមុខត្រូវបានគេយកមកពិចារណា។
Erythrocyte ម៉ាស់ / ការព្យួរ (កម្រិតនៃភស្តុតាងឃ):
· កម្រិតអេម៉ូក្លូប៊ីនមិនចាំបាច់កើនឡើងទេ ដរាបណាទុនបម្រុងធម្មតា និងយន្តការសំណងគ្រប់គ្រាន់ដើម្បីបំពេញតម្រូវការអុកស៊ីសែនរបស់ជាលិកា។
· មានការបង្ហាញតែមួយគត់សម្រាប់ការបញ្ចូលកោសិកាឈាមក្រហមក្នុងភាពស្លេកស្លាំងរ៉ាំរ៉ៃ - ភាពស្លេកស្លាំងរោគសញ្ញា (បង្ហាញដោយ tachycardia, dyspnea, angina pectoris, syncope, denovo depression ឬ ST elevation);
· កម្រិតអេម៉ូក្លូប៊ីនតិចជាង 30 ក្រាម/លីត្រ គឺជាសូចនាករដាច់ខាតសម្រាប់ការបញ្ចូលឈាម erythrocyte ។
អវត្ដមាននៃជំងឺ decompensated នៃប្រព័ន្ធសរសៃឈាមបេះដូងនិងសួត, កម្រិតអេម៉ូក្លូប៊ីអាចជាសូចនាករសម្រាប់ការបញ្ចូល prophylactic នៃ erythrocytes ក្នុងភាពស្លកសាំងរ៉ាំរ៉ៃ:
ការប្រមូលផ្តុំប្លាកែត (កម្រិតនៃភស្តុតាងឃ):
· ប្រសិនបើកម្រិតនៃប្លាកែតមានតិចជាង 10 x 10 9 /l ការបញ្ចូលប្លាកែត apheresis ត្រូវបានអនុវត្តដើម្បីរក្សាកម្រិតរបស់វាយ៉ាងហោចណាស់ 30-50 x 10 9 /l ជាពិសេសក្នុងរយៈពេល 10 ថ្ងៃដំបូងនៃវគ្គសិក្សា។
· នៅក្នុងវត្តមាននៃហានិភ័យខ្ពស់នៃផលវិបាកនៃជំងឺឬសដូងបាត (អាយុលើសពី 60 ឆ្នាំ ការកើនឡើង creatinine លើសពី 140 μmol/l) ចាំបាច់ត្រូវរក្សាកម្រិតប្លាកែតលើសពី 20 x10 9/l ។
ប្លាស្មាទឹកកកស្រស់ (កម្រិតភស្តុតាងឃ):
· ការចាក់បញ្ចូល FFP ត្រូវបានអនុវត្តចំពោះអ្នកជំងឺដែលមានការហូរឈាម ឬមុនពេលអន្តរាគមន៍រាតត្បាត។
· អ្នកជំងឺដែលមាន INR នៃ ³2.0 (សម្រាប់អន្តរាគមន៍វះកាត់សរសៃប្រសាទ ³1.5) ត្រូវបានចាត់ទុកថាជាបេក្ខជនសម្រាប់ការបញ្ចូល FFP នៅពេលរៀបចំផែនការដំណើរការរាតត្បាត។
ការព្យាបាលតាមវេជ្ជសាស្រ្ដ៖
ក្នុងអំឡុងពេលនៃការពិនិត្យរហូតដល់លទ្ធផលនៃការសិក្សា cytogenetic បញ្ជាក់ពីវត្តមានរបស់ក្រូម៉ូសូម Ph + នៅក្នុងកោសិកាខួរឆ្អឹងអ្នកជំងឺត្រូវបានចេញវេជ្ជបញ្ជា hydroxycarbamide ។ កម្រិតថ្នាំត្រូវបានកំណត់ដោយគិតគូរពីចំនួន leukocytes និងទម្ងន់របស់អ្នកជំងឺ។ ជាមួយនឹង leukocytosis ច្រើនជាង 100 x10 9 / លីត្រ hydrea ត្រូវបានចេញវេជ្ជបញ្ជាក្នុងកម្រិត 50 mcg / kg ជារៀងរាល់ថ្ងៃ។ បនា្ទាប់មកជាមួយនឹងការថយចុះនៃចំនួន leukocytes ក្នុងឈាមកម្រិតថ្នាំ hydrea ត្រូវបានកាត់បន្ថយ: ជាមួយនឹង leukocytosis 40-100 x10 9 / l, 40 mg / kg ត្រូវបានចេញវេជ្ជបញ្ជានៅ 20-40 x 10 9 / l - 30 mg ។ / គីឡូក្រាមនៅ 5 - 20 x 10 9 / l - 20 mg / kg ប្រចាំថ្ងៃ។
Imatinib អាចត្រូវបានចាប់ផ្តើមនៅគ្រប់ចំនួន WBC ។ ថ្នាំ Imatinib ត្រូវបានផ្តល់ឱ្យ (ក្នុងដំណាក់កាលរ៉ាំរ៉ៃ) ក្នុងកម្រិត 400 mg/ថ្ងៃ ដោយផ្ទាល់មាត់បន្ទាប់ពីអាហារ។
ដើម្បីទទួលបានលទ្ធផលមានស្ថេរភាព ការលេបថ្នាំ imatinib គួរតែថេរ និងយូរអង្វែង។ កម្រិតថ្នាំ imatinib ត្រូវបានកែតម្រូវទៅតាមភាពធ្ងន់ធ្ងរនៃផលវិបាក។ វាចាំបាច់ក្នុងការគិតគូរពីការពុលនៃការព្យាបាលចំពោះអ្នកជំងឺនេះ (តារាងទី 2) ។
តារាងទី 2. មាត្រដ្ឋានជាតិពុល hematological
| សូចនាករ | កំរិតជាតិពុល | ||||
| 0 | 1 | 2 | 3 | 4 | |
| កោសិកាឈាមស | ≥4.0 × 10 9 / លីត្រ | 3,0-3,9 | 2,0-2,9 | 1,0-1,9 | <1,0 |
| ប្លាកែត | បទដ្ឋាន | 75.0- បទដ្ឋាន | 50-74,9 | 25,0-49,0 | តិចជាង 25 |
| អេម៉ូក្លូប៊ីន | បទដ្ឋាន | 100- ធម្មតា។ | 80-100 | 65-79 | តិចជាង 65 |
| Granulocytes | ≥ 2.0 × 10 9 / លីត្រ | 1,5-1,9 | 1,0-1,4 | 0,5-0,9 | តិចជាង 0.5 |
នៅក្នុងដំណាក់កាលរ៉ាំរ៉ៃនៃ CML ថ្នាំត្រូវបានគេយកជាបន្តបន្ទាប់។ ការសម្រាកក្នុងការព្យាបាលគួរតែត្រូវបានធ្វើជាមួយនឹងការវិវត្តនៃកម្រិតជាតិពុល hematological ធ្ងន់ធ្ងរ ³3 ។
ការព្យាបាលត្រូវបានបន្តនៅពេលដែលប៉ារ៉ាម៉ែត្រគ្លីនិកនិង hematological ត្រូវបានស្ដារឡើងវិញ (នឺត្រុងហ្វាល> 1.5 ពាន់ / μl, ប្លាកែត> 75 ពាន់ / μl) ។ បន្ទាប់ពីការពុលត្រូវបានដោះស្រាយ ថ្នាំ imatinib 400 mg ត្រូវបានបន្តប្រសិនបើការព្យាបាលត្រូវបានរំខានក្នុងរយៈពេលតិចជាង 2 សប្តាហ៍។ ជាមួយនឹងវគ្គម្តងហើយម្តងទៀតនៃការវិវត្តនៃ cytopenia ឬប្រសិនបើពួកគេមានរយៈពេលលើសពី 2 សប្តាហ៍វាអាចកាត់បន្ថយកម្រិតថ្នាំ imatinib ដល់ 300 មីលីក្រាម / ថ្ងៃ។ ការកាត់បន្ថយកម្រិតថ្នាំ imatinib បន្ថែមទៀតគឺមិនត្រូវបានណែនាំទេ។ វាមិនអាចទៅរួចទេក្នុងការសម្រេចបាននូវកំហាប់ព្យាបាលរបស់វានៅក្នុងឈាម។ ដូច្នេះជាមួយនឹងវគ្គម្តងហើយម្តងទៀតនៃ cytopenia ការសម្រាកក្នុងការព្យាបាលជាមួយ imatinib ត្រូវបានយក។ ជាមួយនឹងស្ថេរភាពនៃប៉ារ៉ាម៉ែត្រគ្លីនិកនិង hematological ក្នុងរយៈពេល 1-3 ខែវាចាំបាច់ត្រូវពិចារណាពីបញ្ហានៃការបន្តថ្នាំក្នុងកម្រិត 400 មីលីក្រាម / ថ្ងៃ។
អ្នកជំងឺដែលពីមុនបានទទួលរយៈពេលយូរ ប៊ូស៊ុលហ្វានបានផ្តល់អនុសាសន៍ឱ្យបន្តទទួលយក ប៊ូស៊ុលហ្វាន(ការផ្លាស់ប្តូរទៅការព្យាបាលដោយ imatinib គឺគ្មានប្រសិទ្ធភាពទេដោយសារតែលទ្ធភាពនៃការបង្ក្រាប myelosuppression) ។
វិធីសាស្ត្រនៃការព្យាបាលអ្នកជំងឺក្នុងករណីមានការមិនអត់ឱនចំពោះថ្នាំ imatinib ឬការឆ្លើយតបមិនគ្រប់គ្រាន់ចំពោះការព្យាបាល ក៏ដូចជាក្នុងដំណាក់កាលនៃការបង្កើនល្បឿន និងវិបត្តិផ្ទុះត្រូវបានបង្ហាញក្នុងតារាងទី 2 លក្ខណៈវិនិច្ឆ័យនៃការឆ្លើយតបក្នុងតារាងទី 4 និងទី 5 ។
| ដំណាក់កាលរ៉ាំរ៉ៃ | ||
| ជួរទី 1 | អ្នកជំងឺទាំងអស់។ | Imatinib4 400mg ប្រចាំថ្ងៃ |
|
ជួរទី 2 (បន្ទាប់ពី imatinib) |
ការពុល ការមិនអត់ឱន | Dasatinib ឬ Nilotinib |
| ការឆ្លើយតបល្អបំផុត | បន្ត imatinib ក្នុងកម្រិតមុន ឬខ្ពស់ជាងនេះ, dasatinib, ឬ nilotinib | |
| គ្មានការឆ្លើយតប |
Dasatinib ឬ nilotinib AlloHSCT ជាមួយនឹងការវិវត្តទៅរកការបង្កើនល្បឿន ឬវិបត្តិផ្ទុះ និងនៅក្នុងវត្តមាននៃការផ្លាស់ប្តូរ T315I |
|
| ជួរទី 3 | ការឆ្លើយតបល្អបំផុតចំពោះ dasatinib ឬ nilotinib | បន្ត Dasatinib ឬ Nilotinib ។ ចំពោះអ្នកជំងឺដែលមានភាពធន់នឹង imatinib ពីមុន វត្តមាននៃការផ្លាស់ប្តូរនៅក្នុងអ្នកជំងឺដែលមានពិន្ទុ EBMT ≤2 សូមពិចារណា allo-TKM |
| មិនមានការឆ្លើយតបទៅនឹង Dasatinib ឬ Nilotinib ទេ។ | alloTKM | |
| ដំណាក់កាលនៃការបង្កើនល្បឿន និងវិបត្តិផ្ទុះ | ||
| ការព្យាបាលជួរទី 1 | អ្នកជំងឺដែលមិនបានទទួល TKIs | Imatinib 600 mg ឬ 800 mg ឬ dasatinib 140 mg ឬ nilotinib 400 mg ពីរដងក្នុងមួយថ្ងៃ បន្តដោយ allo-BMT |
| ការព្យាបាលជួរទី ២ | អ្នកជំងឺត្រូវបានព្យាបាលដោយថ្នាំ imatinib ពីមុន | ការព្យាបាលដោយ AlloTKM, nilotinib ឬ dasatinib |
4 អ្នកជំងឺដែលមានហានិភ័យខ្ពស់ក្នុងដំណាក់កាលរ៉ាំរ៉ៃនៃ CML អាចប្រើ nilotinib និង dasatinib ក្នុងជួរទីមួយនៃការព្យាបាល (ជាមួយនឹងពិន្ទុសរុប >1.2 ដោយ Socal et al, >1480 ដោយ EURO, >87 ដោយ EUTOS - ការគណនាពិន្ទុ http:/ /www .leukemia-net.org/content/leukemias/cml/eutos_score/index_eng.html ឬ http://www.leukemia-net.org/content/leukemias/cml/cml_score/index_eng.html)។ ថ្នាំត្រូវបានជ្រើសរើសតាមគ្រោងការណ៍ខាងក្រោម (កម្រិតនៃភស្តុតាងឃ) .

កម្រិតថ្នាំ(កម្រិតនៃភស្តុតាង A):
Imatinib 400 មីលីក្រាម / ថ្ងៃ;
Nilotinib 300 មីលីក្រាម / ថ្ងៃ;
Dasatinib 100 មីលីក្រាម / ថ្ងៃ។
ការព្យាបាលតាមវេជ្ជសាស្រ្ដ ផ្តល់ជូនលើមូលដ្ឋានអ្នកជំងឺក្រៅ៖
− បញ្ជីឱសថសំខាន់ៗដែលមានការចង្អុលបង្ហាញអំពីទម្រង់នៃការចេញផ្សាយ (មានប្រូបាប៊ីលីតេ 100% នៃការប្រើប្រាស់)៖
ថ្នាំ Antineoplastic និង Immunosuppressive
imatinib 100 មីលីក្រាម, កន្សោម;
នីឡូទីនីប ២០០ មីលីក្រាម;
− dasatinib *គ្រាប់ 70 មីលីក្រាម;
- hydroxycarbamide 500 មីលីក្រាម, កន្សោម;
- allopurinol 100 មីលីក្រាម, គ្រាប់។
ថ្នាំដែលកាត់បន្ថយឥទ្ធិពលពុលនៃឱសថប្រឆាំងមហារីក
filgrastim ដំណោះស្រាយសម្រាប់ការចាក់ 0.3 mg/ml, 1 ml;
Ondansetron, ចាក់ 8 មីលីក្រាម / 4 មីលីលីត្រ។
ភ្នាក់ងារប្រឆាំងនឹងបាក់តេរី
azithromycin, គ្រាប់ / កន្សោម, 500 មីលីក្រាម;
អាម៉ុកស៊ីលីន / អាស៊ីត clavulanic ថេប្លេតដែលស្រោបដោយខ្សែភាពយន្ត 1000 មីលីក្រាម;
levofloxacin គ្រាប់ 500 មីលីក្រាម;
moxifloxacin, ថេប្លេត, ៤០០ មីលីក្រាម;
ofloxacin, ថេប្លេត, ៤០០ មីលីក្រាម;
ថេប្លេត ciprofloxacin, 500 មីលីក្រាម;
ថ្នាំ metronidazole គ្រាប់ 250 មីលីក្រាម;
metronidazole, ជែលធ្មេញ 20 ក្រាម;
អេរីត្រូម៉ីស៊ីន ២៥០ មីលីក្រាម។
anidulafungin, ម្សៅ lyophilized សម្រាប់ដំណោះស្រាយសម្រាប់ការចាក់, 100 mg / vial;
ថេប្លេត voriconazole, 50 មីលីក្រាម;
Clotrimazole ដំណោះស្រាយសម្រាប់ការប្រើប្រាស់ខាងក្រៅ 1% 15ml;
fluconazole, កន្សោម / គ្រាប់ 150 មីលីក្រាម។
acyclovir, ថេប្លេត, 400 មីលីក្រាម;
គ្រាប់ famciclovir 500mg
គ្រាប់ថ្នាំ sulfamethoxazole / trimethoprim 480 មីលីក្រាម។
ដំណោះស្រាយដែលប្រើដើម្បីកែតម្រូវការរំលោភលើតុល្យភាពទឹក អេឡិចត្រូលីត និងអាស៊ីតបាស
· dextrose, ដំណោះស្រាយសម្រាប់ការ infusions 5% 250ml;
សូដ្យូមក្លរួ ដំណោះស្រាយសម្រាប់ infusion 0.9% 500 មីលីលីត្រ។
Heparin, ចាក់ 5000 IU / ml, 5 មីលីលីត្រ; (សម្រាប់លាងបំពង់បូមទឹក)
ថេប្លេត rivaroxaban ។
អាស៊ីត tranexamic, កន្សោម / គ្រាប់ 250 មីលីក្រាម;
Ambroxol ដំណោះស្រាយមាត់ និងដង្ហើមចូល 15mg/2ml, 100ml;
atenolol, ថេប្លេត 25 មីលីក្រាម;
អាស៊ីតអាសេទីលសាលីស៊ីលីក ៥០ មីលីក្រាម ១០០ មីលីក្រាម
Drotaverine ថេប្លេត ៤០ មីលីក្រាម;
lactulose, សុីរ៉ូ 667 ក្រាម / លីត្រ, 500 មីលីលីត្រ;
Lisinopril គ្រាប់ 5 មីលីក្រាម
methylprednisolone ថេប្លេត ១៦ មីលីក្រាម;
omeprazole 20 mg កន្សោម;
ថ្នាំ prednisolone គ្រាប់ 5 មីលីក្រាម;
Torasemide, ថេប្លេត 10 មីលីក្រាម;
fentanyl ប្រព័ន្ធព្យាបាលរោគឆ្លង 75 mcg / h; (សម្រាប់ការព្យាបាលការឈឺចាប់រ៉ាំរ៉ៃចំពោះអ្នកជំងឺមហារីក)
Chlorhexidine ដំណោះស្រាយ 0.05% 100ml;
ការព្យាបាលតាមកម្រិតមន្ទីរពេទ្យត្រូវបានផ្តល់ជូន៖
- បញ្ជីឱសថសំខាន់ៗដែលមានការបង្ហាញទម្រង់នៃការចេញផ្សាយ (មានប្រូបាប៊ីលីតេ 100% នៃការប្រើប្រាស់)៖
ថ្នាំ Imatinib 100 មីលីក្រាម
Nilotinib 200mg កន្សោម
គ្រាប់ dasatinib * 70 មីលីក្រាម;
គ្រាប់ថ្នាំ Hydroxycarbamide 500mg ។
- បញ្ជីថ្នាំបន្ថែមដែលមានការបង្ហាញពីទម្រង់នៃការចេញផ្សាយ (ប្រូបាប៊ីលីតេតិចជាង 100% នៃការប្រើប្រាស់)៖
ថ្នាំដែលបន្ថយឥទ្ធិពលពុលនៃឱសថប្រឆាំងមហារីក៖
. filgrastim, ចាក់ 0,3 មីលីក្រាម / មីលីលីត្រ, 1 មីលីលីត្រ;
. ondansetron, ចាក់ 8 មីលីក្រាម / 4 មីលីលីត្រ;
. គ្រាប់ថ្នាំ Allopurinol 100 មីលីក្រាម។
ភ្នាក់ងារប្រឆាំងបាក់តេរី៖
azithromycin, គ្រាប់ / កន្សោម, 500 មីលីក្រាម; ម្សៅ lyophilized សម្រាប់ដំណោះស្រាយសម្រាប់ការចាក់បញ្ចូលតាមសរសៃឈាម 500 មីលីក្រាម;
អាមីកាស៊ីន ម្សៅសម្រាប់ចាក់ 500 មីលីក្រាម / 2 មីលីលីត្រឬម្សៅសម្រាប់ដំណោះស្រាយសម្រាប់ការចាក់ 0,5 ក្រាម;
អាម៉ុកស៊ីលីន / អាស៊ីត clavulanic ថេប្លេតដែលស្រោបដោយខ្សែភាពយន្ត 1000 មីលីក្រាម; ម្សៅសម្រាប់ដំណោះស្រាយសម្រាប់ការគ្រប់គ្រងតាមសរសៃឈាមនិង intramuscular 1000 mg + 500 mg;
Vancomycin, ម្សៅ / lyophilisate សម្រាប់ដំណោះស្រាយសម្រាប់ការ infusion 1000 មីលីក្រាម;
· gentamicin ដំណោះស្រាយសម្រាប់ការចាក់ 80mg/2ml 2ml;
imipinem, ម្សៅ cilastatin សម្រាប់ដំណោះស្រាយសម្រាប់ការ infusion, 500 មីលីក្រាម / 500 មីលីក្រាម;
សូដ្យូម colistimethate *, lyophilisate សម្រាប់ដំណោះស្រាយសម្រាប់ការ infusion 1 លាន U / vial;
Levofloxacin ដំណោះស្រាយសម្រាប់ការ infusion 500 មីលីក្រាម / 100 មីលីលីត្រ; កុំព្យូទ័របន្ទះ, 500 ម៉ែត្រ;
linezolid ដំណោះស្រាយសម្រាប់ការ infusion 2 mg / ml;
Meropenem, lyophilisate / ម្សៅសម្រាប់ដំណោះស្រាយសម្រាប់ការចាក់ 1.0 ក្រាម;
metronidazole, ថេប្លេត, 250 មីលីក្រាម, ដំណោះស្រាយសម្រាប់ infusion 0.5% 100ml, ជែលធ្មេញ 20 ក្រាម;
moxifloxacin, ថេប្លេត, 400 មីលីក្រាម, ដំណោះស្រាយសម្រាប់ការ infusion 400 មីលីក្រាម / 250 មីលីលីត្រ;
ofloxacin, ថេប្លេត, 400 មីលីក្រាម, ដំណោះស្រាយសម្រាប់ការ infusion 200 មីលីក្រាម / 100 មីលីលីត្រ;
piperacillin ម្សៅ tazobactam សម្រាប់ដំណោះស្រាយសម្រាប់ការចាក់ 4.5 ក្រាម;
· tigecycline* ម្សៅ lyophilized សម្រាប់ដំណោះស្រាយសម្រាប់ការចាក់ 50 mg/vial;
អាស៊ីត Ticarcillin / clavulanic ម្សៅ lyophilized សម្រាប់ដំណោះស្រាយសម្រាប់ការ infusion 3000mg / 200mg;
cefepime ម្សៅសម្រាប់ដំណោះស្រាយសម្រាប់ការចាក់ 500 មីលីក្រាម 1000 មីលីក្រាម;
cefoperazone ម្សៅ sulbactam សម្រាប់ដំណោះស្រាយសម្រាប់ការចាក់ 2 ក្រាម;
ciprofloxacin, ដំណោះស្រាយសម្រាប់ការ infusion 200 មីលីក្រាម / 100 មីលីលីត្រ, 100 មីលីលីត្រ, គ្រាប់ 500 មីលីក្រាម;
អេរីត្រូម៉ីស៊ីន ថេប្លេត 250 មីលីក្រាម;
Ertapenem lyophilizate សម្រាប់ដំណោះស្រាយសម្រាប់ការចាក់តាមសរសៃឈាមនិងចាក់តាមសាច់ដុំ 1 ក្រាម។
ថ្នាំប្រឆាំងនឹងផ្សិត
Amphotericin B*, ម្សៅ lyophilized សម្រាប់ដំណោះស្រាយសម្រាប់ការចាក់, 50 mg/vial;
anidulofungin, ម្សៅ lyophilized សម្រាប់ដំណោះស្រាយសម្រាប់ការចាក់, 100 mg / vial;
voriconazole, ម្សៅសម្រាប់ដំណោះស្រាយសម្រាប់ការ infusion 200 mg / vial, tablet 50 mg;
· itraconazole ដំណោះស្រាយមាត់ 10 mg/ml 150.0;
Caspofungin, lyophilisate សម្រាប់ដំណោះស្រាយសម្រាប់ការ infusion 50 មីលីក្រាម;
Clotrimazole, ក្រែមសម្រាប់ការប្រើប្រាស់ខាងក្រៅ 1% 30g, 15ml;
· micafungin ម្សៅ lyophilized សម្រាប់ដំណោះស្រាយសម្រាប់ការចាក់ 50 mg, 100 mg;
fluconazole, កន្សោម / គ្រាប់ 150 មីលីក្រាម, ដំណោះស្រាយសម្រាប់ការ infusion 200 មីលីក្រាម / 100 មីលីលីត្រ, 100 មីលីលីត្រ។
ថ្នាំប្រឆាំងមេរោគ
acyclovir ក្រែមសម្រាប់ការប្រើប្រាស់ខាងក្រៅ 5% - 5.0 គ្រាប់ 400 មីលីក្រាម;
aciclovir, ម្សៅសម្រាប់ដំណោះស្រាយសម្រាប់ការ infusion, 250 មីលីក្រាម;
acyclovir, ក្រែមសម្រាប់ការប្រើប្រាស់ខាងក្រៅ, 5% - 5.0;
Valaciclovir, ថេប្លេត, 500 មីលីក្រាម;
valganciclovir, ថេប្លេត, 450 មីលីក្រាម;
· ganciclovir *, lyophilisate សម្រាប់ដំណោះស្រាយសម្រាប់ការ infusion 500 មីលីក្រាម;
famciclovir, គ្រាប់, 500 មីលីក្រាម№14។
ថ្នាំដែលប្រើសម្រាប់ pneumocystosis
sulfamethoxazole / trimethoprim, ប្រមូលផ្តុំសម្រាប់ដំណោះស្រាយសម្រាប់ការ infusion (80mg + 16mg) / ml, 5ml, 480mg គ្រាប់។
ថ្នាំប្រឆាំងនឹងមេរោគបន្ថែម៖
Dexamethasone ចាក់ 4 មីលីក្រាម / មីលីលីត្រ 1 មីលីលីត្រ;
· methylprednisolone, ថេប្លេត, 16 មីលីក្រាម, ការចាក់, 250 មីលីក្រាម;
ថ្នាំ Prednisolone ចាក់ 30mg/ml 1ml គ្រាប់ 5mg។
ដំណោះស្រាយដែលប្រើដើម្បីកែតម្រូវការរំលោភលើតុល្យភាពទឹក អេឡិចត្រូលីត និងអាស៊ីតមូលដ្ឋាន អាហារូបត្ថម្ភ parenteral
អាល់ប៊ុយមីន ដំណោះស្រាយសម្រាប់ infusion 10%, 100 មីលីលីត្រ, 20% 100 មីលីលីត្រ;
ទឹកសម្រាប់ចាក់ ដំណោះស្រាយសម្រាប់ការចាក់ 5 មីលីលីត្រ;
dextrose, ដំណោះស្រាយសម្រាប់ការ infusion 5% - 250 មីលីលីត្រ, 5% - 500 មីលីលីត្រ, 40% - 10 មីលីលីត្រ, 40% - 20 មីលីលីត្រ;
ប៉ូតាស្យូមក្លរួ ដំណោះស្រាយសម្រាប់ការគ្រប់គ្រងតាមសរសៃឈាម 40 mg/ml, 10 ml;
កាល់ស្យូម gluconate ដំណោះស្រាយសម្រាប់ការចាក់ 10%, 5 មីលីលីត្រ;
កាល់ស្យូមក្លរួ ដំណោះស្រាយសម្រាប់ការចាក់ 10% 5 មីលីលីត្រ;
ម៉ាញ៉េស្យូមស៊ុលហ្វាត ចាក់ 25% 5 មីលីលីត្រ;
Mannitol, ចាក់ 15% -200.0;
សូដ្យូមក្លរួ ដំណោះស្រាយសម្រាប់ infusion 0.9% 500ml, 250ml;
សូដ្យូមក្លរួ ប៉ូតាស្យូមក្លរួ ដំណោះស្រាយអាសេតាត សូដ្យូម សម្រាប់ការចាក់បញ្ចូលក្នុងដប 200ml, 400ml, 200ml;
· សូដ្យូមក្លរួ ប៉ូតាស្យូម ក្លរួ សូលុយស្យុងអាសេតាតសូដ្យូម 400ml;
សូដ្យូមក្លរួ ប៉ូតាស្យូមក្លរួ ដំណោះស្រាយសូដ្យូមប៊ីកាបូណាតសម្រាប់ infusions 400ml;
L-alanine, L-arginine, glycine, L-histidine, L-isoleucine, L-leucine, L-lysine hydrochloride, L-methionine, L-phenylalanine, L-proline, L-serine, L-threonine, L-tryptophan , L-tyrosine, L-valine, sodium acetate trihydrate, sodium glycerophosphate pentihydrate, potassium chloride, magnesium chloride hexahydrate, glucose, calcium chloride dihydrate, ល្បាយប្រេងអូលីវ និងសណ្តែកសៀង emulsion សម្រាប់ inf.: ធុងបីបន្ទប់ 2 លីត្រ;
ម្សៅ hydroxyethyl (ម្សៅ penta), ដំណោះស្រាយសម្រាប់ការ infusion 6% 500 មីលីលីត្រ;
ស្មុគ្រស្មាញនៃអាស៊ីតអាមីណូ, សារធាតុ emulsion infusion ដែលមានល្បាយនៃប្រេងអូលីវនិងសណ្តែកសៀងក្នុងសមាមាត្រនៃ 80:20 ដំណោះស្រាយអាស៊ីតអាមីណូជាមួយអេឡិចត្រូលីតជាដំណោះស្រាយ dextrose ជាមួយនឹងមាតិកាកាឡូរីសរុបនៃ 1800 kcal 1 500 មីលីលីត្រធុងបីដុំ។
ថ្នាំដែលប្រើសម្រាប់ការថែទាំដែលពឹងផ្អែកខ្លាំង (ថ្នាំ cardiotonic សម្រាប់ការព្យាបាលនៃការឆក់ septic, បន្ធូរសាច់ដុំ, vasopressors និងថ្នាំសម្រាប់ការប្រើថ្នាំសន្លប់):
អាមីណូហ្វីលីន ការចាក់ 2.4%, 5 មីលីលីត្រ;
· amiodarone, ការចាក់, 150 មីលីក្រាម / 3 មីលីលីត្រ;
atenolol, ថេប្លេត 25 មីលីក្រាម;
Atracurium besylate ដំណោះស្រាយសម្រាប់ការចាក់ 25 មីលីក្រាម / 2.5 មីលីលីត្រ;
atropine, ដំណោះស្រាយសម្រាប់ការចាក់, 1 mg / ml;
Diazepam, ដំណោះស្រាយសម្រាប់ការប្រើ intramuscular និង intravenous 5 mg / ml 2 ml;
dobutamine * ចាក់ 250 មីលីក្រាម / 50.0 មីលីលីត្រ;
· dopamine, ដំណោះស្រាយ / ការផ្តោតអារម្មណ៍សម្រាប់ដំណោះស្រាយសម្រាប់ការចាក់ 4%, 5 មីលីលីត្រ;
អាំងស៊ុយលីនទៀងទាត់;
· ketamine, ដំណោះស្រាយសម្រាប់ការចាក់ 500 មីលីក្រាម / 10 មីលីលីត្រ;
ម័រហ្វីន ដំណោះស្រាយសម្រាប់ការចាក់ 1% 1ml;
norepinephrine * ចាក់ 20 mg/ml 4.0;
· pipecuronium bromide ម្សៅ lyophilized សម្រាប់ចាក់ 4 mg;
propofol, emulsion សម្រាប់ការគ្រប់គ្រងតាមសរសៃឈាម 10 មីលីក្រាម / មីលីលីត្រ 20 មីលីលីត្រ, 50 មីលីលីត្រ;
rocuronium bromide ដំណោះស្រាយសម្រាប់ការគ្រប់គ្រងតាមសរសៃឈាម 10 មីលីក្រាម / មីលីលីត្រ 5 មីលីលីត្រ;
សូដ្យូម thiopental ម្សៅសម្រាប់ដំណោះស្រាយសម្រាប់ការគ្រប់គ្រងតាមសរសៃឈាម 500 មីលីក្រាម;
· phenylephrine ដំណោះស្រាយសម្រាប់ការចាក់ 1% 1ml;
phenobarbital, ថេប្លេត 100 មីលីក្រាម;
immunoglobulin ធម្មតារបស់មនុស្ស ដំណោះស្រាយសម្រាប់ការ infusion;
Epinephrine, ចាក់ 0.18% 1 មីលីលីត្រ។
ថ្នាំដែលប៉ះពាល់ដល់ប្រព័ន្ធ coagulation ឈាម
អាស៊ីតអាមីណូកាប្រូក ដំណោះស្រាយ 5% -100 មីលីលីត្រ;
. ស្មុគ្រស្មាញប្រឆាំងនឹងការកកឈាម ម្សៅ lyophilized សម្រាប់ចាក់ 500 IU;
. អាស៊ីតអាសេទីលសាលីស៊ីលីក ៥០ មីលីក្រាម ១០០ មីលីក្រាម
Heparin, ចាក់ 5000 IU / ml, 5 មីលីលីត្រ;
អេប៉ុង hemostatic ទំហំ 7*5*1, 8*3;
Nadroparin, ការចាក់ក្នុងសឺរាុំងដែលបំពេញមុន, 2850 IU anti-Xa/0.3 ml, 5700 IU anti-Xa/0.6 ml;
Enoxaparin, ដំណោះស្រាយចាក់ក្នុងសឺរាុំង 4000 ប្រឆាំងនឹង Xa IU/0.4 មីលីលីត្រ, 8000 ប្រឆាំងនឹង Xa IU/0.8 មីលីលីត្រ។
ថ្នាំផ្សេងៗ
bupivacaine, ចាក់ 5 មីលីក្រាម / មីលីលីត្រ, 4 មីលីលីត្រ;
Lidocaine ដំណោះស្រាយសម្រាប់ការចាក់ 2%, 2 មីលីលីត្រ;
Procaine ចាក់ 0.5%, 10 មីលីលីត្រ;
ដំណោះស្រាយធម្មតា immunoglobulin របស់មនុស្សសម្រាប់ការគ្រប់គ្រងតាមសរសៃឈាម 50 mg/ml - 50 ml;
· omeprazole, កន្សោម 20 មីលីក្រាម, ម្សៅ lyophilized សម្រាប់ដំណោះស្រាយសម្រាប់ការចាក់ 40 មីលីក្រាម;
famotidine ម្សៅ lyophilized សម្រាប់ដំណោះស្រាយសម្រាប់ការចាក់ 20 មីលីក្រាម;
Ambroxol, ដំណោះស្រាយសម្រាប់ការចាក់ - 15 មីលីក្រាម / 2 មីលីលីត្រ, ដំណោះស្រាយសម្រាប់ការគ្រប់គ្រងមាត់និងដង្ហើមចូល - 15 មីលីក្រាម / 2 មីលីលីត្រ, 100 មីលីលីត្រ;
amlodipine គ្រាប់ថ្នាំ 5 មីលីក្រាម / កន្សោម;
អាសេទីលស៊ីស្ទីន ម្សៅសម្រាប់ដំណោះស្រាយមាត់ 3 ក្រាម;
Heparin, ជែលក្នុងបំពង់មួយ 100000ED 50g;
Dexamethasone ដំណក់ភ្នែក 0.1% 8 មីលីលីត្រ;
Diphenhydramine ចាក់ 1% 1 មីលីលីត្រ;
Drotaverine ចាក់ 2%, 2 មីលីលីត្រ;
captopril គ្រាប់ 50 មីលីក្រាម;
ketoprofen ដំណោះស្រាយសម្រាប់ការចាក់ 100 មីលីក្រាម / 2 មីលីលីត្រ;
lactulose, សុីរ៉ូ 667 ក្រាម / លីត្រ, 500 មីលីលីត្រ;
Levomycetin, sulfadimethoxine, methyluracil, មួន trimecaine សម្រាប់ការប្រើប្រាស់ខាងក្រៅ 40g;
Lisinopril គ្រាប់ 5 មីលីក្រាម
· methyluracil, មួនសម្រាប់ការប្រើប្រាស់ក្នុងស្រុកក្នុងបំពង់មួយ 10% 25g;
naphazoline ដំណក់ច្រមុះ 0.1% 10ml;
nicergoline, lyophilisate សម្រាប់ការរៀបចំដំណោះស្រាយចាក់ 4 មីលីក្រាម;
povidone-iodine ដំណោះស្រាយសម្រាប់ការប្រើប្រាស់ខាងក្រៅ 1 លីត្រ;
salbutamol ដំណោះស្រាយសម្រាប់ nebulizer 5mg / ml-20ml;
Dioctahedral smectite ម្សៅសម្រាប់ការព្យួរមាត់ 3.0 ក្រាម;
spironolactone, កន្សោម 100 មីលីក្រាម;
Tobramycin, បន្តក់ភ្នែក 0,3% 5 មីលីលីត្រ;
Torasemide, ថេប្លេត 10 មីលីក្រាម;
· tramadol, ដំណោះស្រាយសម្រាប់ការចាក់ 100 មីលីក្រាម / 2 មីលីលីត្រ;
tramadol, កន្សោម 50 មីលីក្រាម, 100 មីលីក្រាម;
fentanyl ប្រព័ន្ធព្យាបាលរោគឆ្លង 75 mcg/h (សម្រាប់ការព្យាបាលការឈឺចាប់រ៉ាំរ៉ៃចំពោះអ្នកជំងឺមហារីក);
អាស៊ីតហ្វូលិក ថេប្លេត 5 មីលីក្រាម;
furosemide ដំណោះស្រាយសម្រាប់ការចាក់ 1% 2 មីលីលីត្រ;
chloramphenicol, sulfadimethoxine, methyluracil, មួន trimecaine សម្រាប់ការប្រើប្រាស់ខាងក្រៅ 40g;
Chlorhexidine ដំណោះស្រាយ 0.05% 100ml
Chloropyramine, ចាក់ 20 មីលីក្រាម / មីលីលីត្រ 1 មីលីលីត្រ។
ការព្យាបាលគ្រឿងញៀនត្រូវបានផ្តល់ជូននៅដំណាក់កាលនៃការថែទាំសង្គ្រោះបន្ទាន់បន្ទាន់៖មិនត្រូវបានអនុវត្ត។
ប្រភេទនៃការព្យាបាលផ្សេងទៀត៖
ប្រភេទនៃការព្យាបាលផ្សេងទៀតដែលផ្តល់នៅកម្រិតអ្នកជំងឺក្រៅ៖កុំអនុវត្ត។
ប្រភេទនៃការព្យាបាលផ្សេងទៀតដែលផ្តល់នៅកម្រិតអ្នកជំងឺក្នុងមន្ទីរពេទ្យ៖
ការប្តូរកោសិកាដើម Hematopoietic ។
ការអនុវត្តការប្តូរ allogeneic នៃកោសិកាដើម hematopoietic អាចនាំឱ្យមានការព្យាបាលចំពោះអ្នកជំងឺដែលមាន CML ។ ទោះជាយ៉ាងណាក៏ដោយ ការព្យាបាលប្រភេទនេះគឺអាចអនុវត្តបានចំពោះអ្នកជំងឺមួយចំនួនដែលមាន CML ដែលផ្តល់ហានិភ័យខ្ពស់នៃផលវិបាក និងការស្លាប់។
នៅពេលធ្វើការធ្វើរោគវិនិច្ឆ័យ និងក្នុងដំណើរការព្យាបាលអ្នកជំងឺដែលមាន CML វាចាំបាច់ត្រូវគិតគូរពីកត្តាព្យាករណ៍ដែលកំណត់អាយុជីវិត និងការព្យាករណ៍របស់អ្នកជំងឺ។
ហានិភ័យដែលទាក់ទងចំពោះអ្នកជំងឺដែលមាន CML ប្រហែលជាត្រូវគណនាមុនពេលចាប់ផ្តើមការព្យាបាល។
មាត្រដ្ឋានព្យាករណ៍សម្រាប់អ្នកជំងឺដែលមាន CML៖
| Socal et al ។ | អឺរ៉ូ | EUTOS[21 ] | |
| អាយុ (ឆ្នាំ) | 0.116 (អាយុ 43.4) | 0.666 ប្រសិនបើចាស់ជាង 50 | មិនបានប្រើ |
| ទំហំនៃលំពែង (សង់ទីម៉ែត្រ) palpation ខាងក្រោមក្លោងធំ | 0.345 x (spleen-7.51) | 0.042 x ស្រអាប់។ លំពែង | ទំហំ 4x លំពែង |
| ប្លាកែត (x10 9 / លីត្រ) | 0.188 x [(ប្លាកែត/700) 2 −0.563] | 1.0956 ប្រសិនបើប្លាកែត≥1500 | មិនបានប្រើ |
| ការផ្ទុះក្នុងឈាម,% | 0.887 × (ការផ្ទុះ-2.1) | ការផ្ទុះ 0.0584 x | មិនបានប្រើ |
| Basophils ក្នុងឈាម,% | មិនបានប្រើ | 0.20399 ប្រសិនបើ basophils លើសពី 3 | 7 x basophils |
| Eosinophils ក្នុងឈាម,% | មិនបានប្រើ | 0.0413 x eosinophils | មិនបានប្រើ |
| ហានិភ័យទាក់ទង | និទស្សន្តនៃផលបូក | ចំនួនទឹកប្រាក់ x 1000 | ផលបូក |
| ខ្លី | <0,8 | ≤780 | ≤87 |
| កម្រិតមធ្យម | 0,8-1,2 | 781-1480 | មិនបានប្រើ |
| កម្ពស់ | >1,2 | >1480 | >87 |
Hammersmith ជំនាន់ទី 2 TKI ខ្នាតការព្យាករណ៍ឆ្លើយតប
ប្រភេទនៃការព្យាបាលផ្សេងទៀតដែលផ្តល់នៅដំណាក់កាលនៃការថែទាំវេជ្ជសាស្រ្តសង្គ្រោះបន្ទាន់៖កុំអនុវត្ត។
អន្តរាគមន៍វះកាត់៖
អន្តរាគមន៍វះកាត់បានផ្តល់ជូនលើមូលដ្ឋានអ្នកជំងឺក្រៅ៖មិនត្រូវបានអនុវត្ត។
អន្តរាគមន៍វះកាត់ផ្តល់ជូននៅមន្ទីរពេទ្យ៖
ជាមួយនឹងការវិវត្តនៃផលវិបាកនៃការឆ្លង និងការហូរឈាមដែលគំរាមកំហែងដល់អាយុជីវិត អ្នកជំងឺអាចទទួលការអន្តរាគមន៍វះកាត់សម្រាប់ការចង្អុលបង្ហាញអំពីគ្រាអាសន្ន។
សូចនាករប្រសិទ្ធភាពនៃការព្យាបាល
លក្ខណៈវិនិច្ឆ័យសម្រាប់ការឆ្លើយតបទៅនឹងការព្យាបាល និងការត្រួតពិនិត្យ។
| ប្រភេទឆ្លើយតប | និយមន័យ | ការត្រួតពិនិត្យ |
|
សរីរវិទ្យា ពេញ |
ប្លាកែត<450х10 9 /л កោសិកាឈាមស<10 х10 9 /л មិនមាន granulocytes មិនទាន់ពេញវ័យ, basophils<5% លំពែងមិនអាចមើលបានទេ។ |
នៅការធ្វើរោគវិនិច្ឆ័យដំបូង បន្ទាប់មករៀងរាល់ 15 ថ្ងៃម្តងរហូតដល់ការឆ្លើយតបផ្នែក hematological ពេញលេញត្រូវបានសម្រេច បន្ទាប់មករៀងរាល់ 3 ខែម្តង។ |
|
cytogenetic ពេញ (CCgR) ៥ ផ្នែក (PCgR) តូច អប្បបរមា ទេ។ |
គ្មាន metaphases ជាមួយ Ph 1-35% Ph+ metaphases 36-65% Ph+ metaphases 66-95% Ph+ metaphases > 95% Ph+ metaphases |
នៅពេលធ្វើរោគវិនិច្ឆ័យ 3 ខែ 6 ខែបន្ទាប់មករៀងរាល់ 6 ខែរហូតដល់ CCgR ត្រូវបានសម្រេចបន្ទាប់មករៀងរាល់ 12 ខែម្តងប្រសិនបើមិនមានការត្រួតពិនិត្យម៉ូលេគុលជាប្រចាំ។ ការស៊ើបអង្កេតគួរតែត្រូវបានអនុវត្តជានិច្ចនៅក្នុងការបរាជ័យនៃការព្យាបាល (ធន់ទ្រាំបឋមឬអនុវិទ្យាល័យ) និងនៅក្នុងភាពស្លេកស្លាំងដែលមិនអាចពន្យល់បាន thrombocytopenia និង leukopenia ។ |
|
ម៉ូលេគុល ពេញ (CMR) ធំ (MMR) |
គ្មានប្រតិចារឹក BCR-ABL mRNA ត្រូវបានរកឃើញដោយ RT-PCR បរិមាណ និង/ឬ PCR សំបុកនៅក្នុងសំណាកឈាមពីរដែលមានគុណភាពគ្រប់គ្រាន់ (ភាពប្រែប្រួល > 104) សមាមាត្រនៃ BCR-ABLto ABL≤0.1% យោងតាមមាត្រដ្ឋានអន្តរជាតិ |
RT-Q-PCR: រៀងរាល់ 3 ខែម្តងរហូតដល់ MMR ត្រូវបានឈានដល់ បន្ទាប់មកយ៉ាងហោចណាស់ម្តងរៀងរាល់ 6 ខែម្តង ការវិភាគបំរែបំរួល៖ ត្រូវបានអនុវត្តលើការឆ្លើយតបល្អបំផុត ឬការព្យាបាលបរាជ័យ តែងតែមុនពេលប្តូរទៅ TKI ផ្សេងទៀត។ |
ការកំណត់នៃការឆ្លើយតបដ៏ល្អប្រសើរ អនុគ្រោះបំផុត ការបរាជ័យក្នុងការព្យាបាលចំពោះអ្នកជំងឺបឋមដែលមានដំណាក់កាលរ៉ាំរ៉ៃ CML ដែលទទួលបាន imatinib 400 mg/day ។
| ពេលវេលា | ចម្លើយល្អបំផុត | ការឆ្លើយតបល្អបំផុត | ការបរាជ័យក្នុងការព្យាបាល | យកចិត្តទុកដាក់! |
| ការធ្វើរោគវិនិច្ឆ័យបឋម | - | - | - |
ហានិភ័យខ្ពស់ CSA/Ph+ |
| 3 ខែ | CHR មិនតិចជាងការឆ្លើយតប cytogenetic តូចទេ។ | មិនមានប្រតិកម្ម cytogenetic ទេ។ | តិចជាង CHR | - |
| 6 ខែ | មិនតិចជាង PCgR ទេ។ | តិចជាង PCgR | គ្មាន CgR | - |
| 12 ខែ | CCgR | PCgR | តិចជាង PCgR | MMR តិច |
| 18 ខែ | MMR | តិចជាង MMR | តិចជាង CCgR | - |
| គ្រប់ពេលវេលា អំឡុងពេលព្យាបាល | មានស្ថេរភាព ឬបង្កើន MMR | ការបាត់បង់ MMR, ការផ្លាស់ប្តូរ | ការបាត់បង់ CHR, ការបាត់បង់ CCgR, ការផ្លាស់ប្តូរ, CCA/Ph+ |
ការជំរុញប្រតិចារិក CCA/Ph+ |
តារាងទី 6 ការកំណត់ការឆ្លើយតបចំពោះការព្យាបាលជាមួយ TKIs ជំនាន់ទី 2 ជាការព្យាបាលដោយខ្សែទីពីរចំពោះអ្នកជំងឺដែលមានភាពធន់នឹង imatinib ។
ថ្នាំ (សារធាតុសកម្ម) ដែលប្រើក្នុងការព្យាបាល
| អេប៉ុង hemostatic |
| អាហ្សីត្រូម៉ីស៊ីន (Azithromycin) |
| Allopurinol (Allopurinol) |
| អាល់ប៊ុយមីនមនុស្ស (Albumin human) |
| Ambroxol (Ambroxol) |
| អាមីកាស៊ីន (អាមីកាស៊ីន) |
| អាស៊ីតអាមីណូកាប្រូក (Aminocaproic acid) |
| អាស៊ីតអាមីណូសម្រាប់អាហាររូបត្ថម្ភ parenteral + ថ្នាំផ្សេងទៀត (សារធាតុ emulsion ខ្លាញ់ + Dextrose + Multimineral) |
| អាមីណូហ្វីលីន (Aminophylline) |
| អាមីអូដារូន (Amiodarone) |
| អាំឡូឌីភីន (Amlodipine) |
| អាម៉ុកស៊ីលីន (អាម៉ុកស៊ីលីន) |
| Amphotericin B (Amphotericin B) |
| Anidulafungin (Anidulafungin) |
| Antiinhibitory coagulant complex (Antiingibitorny coagulant complex) |
| អាតេណូឡូល (Atenolol) |
| Atracurium besylate (Atracurium besylate) |
| អាស៊ីត Acetylsalicylic (អាស៊ីត Acetylsalicylic) |
| អាសេទីលស៊ីស្ទីន (Acetylcysteine) |
| Acyclovir (Acyclovir) |
| Bupivacaine (Bupivacaine) |
| Valaciclovir (Valacyclovir) |
| Valganciclovir (Valganciclovir) |
| វ៉ាន់កូមីស៊ីន (Vancomycin) |
| ទឹកសម្រាប់ចាក់ (ទឹកសម្រាប់ចាក់) |
| វ៉ូរីខុនហ្សូល (Voriconazole) |
| Ganciclovir (Ganciclovir) |
| ហ្សេនតាមីស៊ីន (Gentamicin) |
| Heparin sodium (Heparin sodium) |
| អ៊ីដ្រូស៊ីកាបាមីត (Hydroxycarbamide) |
| ម្សៅ Hydroxyethyl (ម្សៅ Hydroxyethyl) |
| ដាសាទីនីប (Dasatinib) |
| Dexamethasone (Dexamethasone) |
| Dextrose (ដេសតូស) |
| ថ្នាំ Diazepam (ថ្នាំ Diazepam) |
| Diphenhydramine (Diphenhydramine) |
| ដូប៊ូតាមីន (Dobutamine) |
| ដូប៉ាមីន (Dopamine) |
| Drotaverine (Drotaverinum) |
| អ៊ីម៉ាទីនីប (Imatinib) |
| Imipenem (Imipenem) |
| Immunoglobulin មនុស្សធម្មតា (IgG + IgA + IgM) (Immunoglobulin មនុស្សធម្មតា (IgG + IgA + IgM)) |
| Immunoglobulin ធម្មតារបស់មនុស្ស (Immunoglobulin ធម្មតារបស់មនុស្ស) |
| Itraconazole (Itraconazole) |
| ប៉ូតាស្យូមក្លរួ (ប៉ូតាស្យូមក្លរួ) |
| កាល់ស្យូម gluconate (កាល់ស្យូម gluconate) |
| Captopril (Captopril) |
| Caspofungin (Caspofungin) |
| ខេតាមីន |
| ខេតូប្រូហ្វេន (Ketoprofen) |
| Clotrimazole (Clotrimazole) |
| កូលីស្ទីមថេត សូដ្យូម (Colistimethate sodium) |
| ស្មុគស្មាញនៃអាស៊ីតអាមីណូសម្រាប់អាហាររូបត្ថម្ភ parenteral |
| ការប្រមូលផ្តុំប្លាកែត (CT) |
| ឡាក់ធូឡូស (Lactulose) |
| Levofloxacin (Levofloxacin) |
| លីដូកាអ៊ីន (Lidocaine) |
| Lisinopril (Lisinopril) |
| Linezolid (Linezolid) |
| ម៉ាញ៉េស្យូមស៊ុលហ្វាត (ម៉ាញ៉េស្យូមស៊ុលហ្វាត) |
| ម៉ាននីថុល (Mannitol) |
| Meropenem (Meropenem) |
| Methylprednisolone (Methylprednisolone) |
| Methyluracil (Dioxomethyltetrahydropyrimidine) (Methyluracil (Dioxomethyltetrahydropyrimidine)) |
| Metronidazole (Metronidazole) |
| មីកាហ្វុងជីន (Micafungin) |
| Moxifloxacin (Moxifloxacin) |
| ម័រហ្វីន (Morphine) |
| កាល់ស្យូម Nadroparin (កាល់ស្យូម Nadroparin) |
| សូដ្យូមអាសេតាត |
| សូដ្យូមប៊ីកាកាបូណាត (សូដ្យូមអ៊ីដ្រូកាបូន) |
| សូដ្យូមក្លរួ (សូដ្យូមក្លរួ) |
| ណាផាហ្សូលីន (Naphazoline) |
| Nilotinib (Nilotinib) |
| នីសឺហ្គោលីន (Nicergoline) |
| Norepinephrine (Norepinephrine) |
| Omeprazole (Omeprazole) |
| Ondansetron (Ondansetron) |
| Ofloxacin (Ofloxacin) |
| Pipecuronium bromide (Pipekuroniyu bromide) |
| Piperacillin (Piperacillin) |
| ប្លាស្មា, ទឹកកកស្រស់ |
| Povidone - អ៊ីយ៉ូត ( Povidone - អ៊ីយ៉ូត) |
| ថ្នាំ Prednisolone (Prednisolone) |
| ប្រូខេន (Procaine) |
| ប្រូប៉ូហ្វូល (Propofol) |
| រីវ៉ារ៉ូហ្សាបានន (Rivaroxaban) |
| Rocuronium bromide (Rocuronium) |
| Salbutamol (Salbutamol) |
| Smectite dioctahedral (Dioctahedral smectite) |
| Spironolactone (Spironolactone) |
| Sulfadimethoxine (Sulfadimethoxine) |
| Sulfamethoxazole (Sulphamethoxazole) |
| តាហ្សូបាតេម (Tazobactam) |
| ទីហ្គេស៊ីគ្លីន (Tigecycline) |
| ទីកាស៊ីលីន (Ticarcillin) |
| Thiopental-សូដ្យូម (Thiopental sodium) |
| Tobramycin (Tobramycin) |
| Torasemide (Torasemide) |
| ត្រាម៉ាដុល (Tramadol) |
| អាស៊ីត Tranexamic (អាស៊ីត Tranexamic) |
| Trimecain (ទ្រីមេខេន) |
| ទ្រីមេតូព្រីម (Trimethoprim) |
| ហ្វាម៉ូទីឌីន (Famotidine) |
| Famciclovir (Famciclovir) |
| Phenylephrine (Phenylephrine) |
| Phenobarbital (Phenobarbital) |
| Fentanyl (Fentanyl) |
| ហ្វីលក្រាស្ទីម (Filgrastim) |
| Fluconazole (Fluconazole) |
| អាស៊ីតហ្វូលិក |
| Furosemide (Furosemide) |
| Chloramphenicol (Chloramphenicol) |
| Chlorhexidine (Chlorhexidine) |
| ក្លរ៉ូភីរ៉ាមីន (Chloropyramine) |
| សេហ្វភីម (Cefepime) |
| សេហ្វប៉េរ៉ាហ្សូន (Cefoperazone) |
| Ciprofloxacin (Ciprofloxacin) |
| Enoxaparin sodium (Enoxaparin sodium) |
| អេពីនហ្វីន (Epinephrine) |
| អេរីត្រូម៉ីស៊ីន (Erythromycin) |
| ម៉ាស់ erythrocyte |
| ការព្យួរ Erythrocyte |
| Ertapenem (Ertapenem) |
ក្រុមថ្នាំយោងទៅតាម ATC ដែលប្រើក្នុងការព្យាបាល
ការសម្រាកព្យាបាលនៅមន្ទីរពេទ្យ
ការចង្អុលបង្ហាញសម្រាប់ការសម្រាកនៅមន្ទីរពេទ្យ:
ការចង្អុលបង្ហាញសម្រាប់ការចូលមន្ទីរពេទ្យបន្ទាន់៖
ផលវិបាកនៃការឆ្លង;
· វិបត្តិផ្ទុះ;
រោគសញ្ញានៃជំងឺឬសដូងបាត។
ការចង្អុលបង្ហាញសម្រាប់ការសម្រាកនៅមន្ទីរពេទ្យដែលបានគ្រោងទុក៖
សម្រាប់ការផ្ទៀងផ្ទាត់ការធ្វើរោគវិនិច្ឆ័យនិងការជ្រើសរើសនៃការព្យាបាល;
គ្រប់គ្រងការព្យាបាលដោយប្រើគីមី។
ការបង្ការ
វិធានការបង្ការ៖ទេ
ការគ្រប់គ្រងបន្ថែម៖
អ្នកជំងឺដែលមានការធ្វើរោគវិនិច្ឆ័យដែលបានបង្កើតឡើងនៃ CML គឺស្ថិតនៅក្រោមការត្រួតពិនិត្យរបស់អ្នកជំនាញផ្នែកឈាម ហើយពួកគេត្រូវបានត្រួតពិនិត្យសម្រាប់ប្រសិទ្ធភាពនៃការព្យាបាលតាមសូចនាករ (សូមមើលកថាខណ្ឌទី 15)។
ព័ត៌មាន
ប្រភព និងអក្សរសិល្ប៍
- កំណត់ហេតុនៃកិច្ចប្រជុំរបស់ក្រុមប្រឹក្សាអ្នកជំនាញនៃ RCHD MHSD RK, 2015
- ឯកសារយោង៖ 1) បណ្តាញសេចក្តីណែនាំអន្តរមហាវិទ្យាល័យស្កុតឡេន (SIGN)។ SIGN 50៖ សៀវភៅណែនាំរបស់អ្នកអភិវឌ្ឍន៍។ Edinburgh: សញ្ញា; 2014. (SIGN publication no. 50). . អាចរកបានពី URL៖ http://www.sign.ac.uk ។ 2) Khoroshko N.D., Turkina A.G., Kuznetsov S.V. និងអ្នកដទៃ ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ៖ ភាពជឿនលឿនក្នុងការព្យាបាលបែបទំនើប និងការរំពឹងទុក // Hematology and transfusiology - 2001. - No. 4. - គ.៣-៨។ 3) Baccarani M., Pileri S., Steegmann J.-L., Muller M., Soverini S., Dreyling M. Chronic myeloid leukemia: ESMO Clinical Practice Guidelines for diagnosis, treatment and followup. Annals of Oncology 23 (បន្ថែម 7): vii72–vii77, 2012. 4) Baccarani M., Cortes J., Pane F. et al. ជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ៖ បច្ចុប្បន្នភាពនៃគោលគំនិត និងការណែនាំអំពីការគ្រប់គ្រងរបស់ European Leukemia Net ។ J Clin Oncol 2009; ២៧:៦០៤១–៦០៥១។ 5) Vardiman JW, Melo JV, Baccarani M, Thiele J. ជំងឺមហារីកឈាម myelogenous រ៉ាំរ៉ៃ, BCR-ABL1 វិជ្ជមាន។ នៅក្នុង Swerdlowsh .et al (eds) WHO ចាត់ថ្នាក់ដុំសាច់នៃជាលិកា hematopoietic និង lymphoid ។ លីយ៉ុង៖ IARC ឆ្នាំ ២០០៨; ៣២–៣៧។ 6) Turkina A.G., Khoroshko N.D., Druzhkova G.A., Zingerman B.V., Zakharova E.S., Chelysheva E.S., Vinogradova O.Yu., Domracheva E.V., Zakharova AV, Kovaleva LG, Koloseinova L.T.Y.V. យូ ប្រសិទ្ធភាពនៃការព្យាបាលជាមួយ matinib mesylate (Glivec) ក្នុងដំណាក់កាលរ៉ាំរ៉ៃនៃជំងឺមហារីកឈាម myeloid; 2003. 7) Rüdiger Hehlmann។ តើខ្ញុំព្យាបាលវិបត្តិ CML ផ្ទុះដោយរបៀបណា? ថ្ងៃទី 26 ខែកក្កដា ឆ្នាំ 2012; ឈាម៖ ១២០ (៤) ។ 8) Moody K, Finlay J, Mancuso C, Charlson M. លទ្ធភាព និងសុវត្ថិភាពនៃការសាកល្បងចៃដន្យដោយអ្នកបើកយន្តហោះនៃអត្រាឆ្លង៖ របបអាហារនឺត្រូប៉ែនិចធៀបនឹងគោលការណ៍ណែនាំសុវត្ថិភាពចំណីអាហារស្តង់ដារ។ J Pediatric Hematol Oncol ។ ២០០៦ មីនា; ២៨(៣):១២៦-៣៣។ 9) Gardner A, Mattiuzzi G, Faderl S, Borthakur G, Garcia-Manero G, Pierce S, Brandt M, Estey E. ការប្រៀបធៀបដោយចៃដន្យនៃរបបអាហារឆ្អិននិងមិនឆ្អិនចំពោះអ្នកជំងឺដែលកំពុងទទួលការព្យាបាលដោយការដកយកចេញនូវជំងឺមហារីកឈាម myeloid ស្រួចស្រាវ។ J Clin Oncol ។ 2008 ខែធ្នូ 10; 26(35):5684-8។ 10) Carr SE, Halliday V. ការស៊ើបអង្កេតការប្រើប្រាស់របបអាហារនឺត្រូពិនៈ ការស្ទង់មតិរបស់អ្នកចំណីអាហារនៅចក្រភពអង់គ្លេស។ របបអាហារ J Hum Nutr ។ 2014 សីហា 28. 11) Boeckh M. Neutropenic diet-good practice or myth? ការប្តូរខួរឆ្អឹងខ្នងឈាម Biol ។ 2012 កញ្ញា; ១៨(៩):១៣១៨-៩។ 12) Trifilio, S., Helenowski, I., Giel, M. et al ។ ការសួរអំពីតួនាទីនៃរបបអាហារនឺត្រូពិនីកបន្ទាប់ពីការប្តូរកោសិកាដើម hematopoetic ។ ការប្តូរខួរឆ្អឹងខ្នងឈាម Biol ។ ឆ្នាំ 2012; ១៨:១៣៨៧–១៣៩២។ 13) DeMille, D., Deming, P., Lupinacci, P., and Jacobs, L.A. ឥទ្ធិពលនៃរបបអាហារនឺត្រូពិនីកក្នុងការកំណត់អ្នកជំងឺក្រៅ៖ ការសិក្សាសាកល្បង។ វេទិកាគិលានុបដ្ឋាយិកា Oncol ។ ២០០៦; ៣៣:៣៣៧–៣៤៣។ 14) ការណែនាំអំពីការបញ្ចូលឈាម, CB0, 2011 (www.sanquin.nl) 15) ការព្យាបាលតាមកម្មវិធីនៃជំងឺនៃប្រព័ន្ធឈាម៖ ការប្រមូលផ្តុំនៃក្បួនដោះស្រាយរោគវិនិច្ឆ័យ និងពិធីការសម្រាប់ការព្យាបាលជំងឺនៃប្រព័ន្ធឈាម / ed ។ V.G. Savchenko ។ - M. : ការអនុវត្ត, 2012. - 1056 ទំ។ ១៦) Szczepiorkowski ZM, Dunbar NM ។ ការណែនាំអំពីការបញ្ចូលឈាម៖ ពេលណាត្រូវបញ្ចូល។ កម្មវិធី Hematology Am SocHematolEduc ។ ឆ្នាំ 2013; 2013: 638-44 ។ ១៧) Timothy Hughes និង Deborah White។ TKI មួយណា? ភាពអាម៉ាស់នៃទ្រព្យសម្បត្តិសម្រាប់អ្នកជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃ។ ASH Education Book ថ្ងៃទី 6 ខែធ្នូ ឆ្នាំ 2013 វ៉ុល។ ឆ្នាំ 2013 លេខ ១ ១៦៨–១៧៥។ 18) គោលការណ៍ណែនាំការអនុវត្តគ្លីនិករបស់ NCCN ក្នុងផ្នែកជំងឺមហារីក 2014 (http://www.nccn.org)។ 19) Sokal JE, Cox EB, Baccarani M et al ។ ការរើសអើងដោយព្យាករណ៍នៅក្នុង 'ហានិភ័យល្អ' ជំងឺមហារីកឈាម granulocytic រ៉ាំរ៉ៃ។ ឈាម 1984; ៦៣:៧៨៩–៧៩៩។ 20) Hasford J, Pfirrmann M, Hehlmann R et al ។ ពិន្ទុព្យាករណ៍ថ្មីសម្រាប់ការរស់រានមានជីវិតរបស់អ្នកជំងឺដែលមានជំងឺមហារីកឈាម myeloid រ៉ាំរ៉ៃដែលត្រូវបានព្យាបាលដោយ interferon alfa ។ J Natl Cancer Inst 1998; ៩០:៨៥០–៨៥៨។ 21) Hasford J, Baccarani M, Hoffmann V et al ។ ការទស្សន៍ទាយការឆ្លើយតប cytogenetic ពេញលេញ និងការរស់រានមានជីវិតដោយមិនមានការវិវត្តជាបន្តបន្ទាប់នៅក្នុងអ្នកជំងឺ 2060 ដែលមាន CML លើការព្យាបាល imatinib៖ ពិន្ទុ EUTOS ។ ឈាម 2011; ១១៨:៦៨៦–៦៩២។
ព័ត៌មាន
បញ្ជីអ្នកអភិវឌ្ឍន៍ពិធីការដែលមានទិន្នន័យគុណវុឌ្ឍិ:
1) Kemaikin Vadim Matveyevich - បេក្ខជននៃវិទ្យាសាស្ត្រវេជ្ជសាស្ត្រ JSC "មជ្ឈមណ្ឌលវិទ្យាសាស្ត្រជាតិនៃជំងឺមហារីកនិងការវះកាត់ប្តូរសរីរាង្គ" ប្រធាននាយកដ្ឋាន Oncohematology និងការវះកាត់ប្តូរខួរឆ្អឹង។
2) Klodzinsky Anton Anatolyevich - បេក្ខជននៃវិទ្យាសាស្រ្តវេជ្ជសាស្រ្ត, JSC "មជ្ឈមណ្ឌលវិទ្យាសាស្ត្រជាតិនៃជំងឺមហារីកនិងប្តូរសរីរាង្គ", គ្រូពេទ្យផ្នែកឈាម, នាយកដ្ឋាន Oncohematology និងការវះកាត់ប្តូរខួរឆ្អឹង។
3) Ramazanova Raigul Mukhambetovna - វេជ្ជបណ្ឌិតនៃវិទ្យាសាស្ត្រវេជ្ជសាស្ត្រសាស្រ្តាចារ្យនៃ JSC "សាកលវិទ្យាល័យវេជ្ជសាស្ត្រកាហ្សាក់ស្ថាននៃការអប់រំបន្ត" ប្រធានវគ្គសិក្សានៃ hematology ។
4) Gabbasova Saule Telembaevna - RSE នៅលើ REM "វិទ្យាស្ថានស្រាវជ្រាវជំងឺមហារីកនិងវិទ្យុសកម្មកាហ្សាក់ស្ថាន" ប្រធាននាយកដ្ឋាន hemoblastoses ។
5) Karakulov Roman Karakulovich - បណ្ឌិតវិទ្យាសាស្ត្រវេជ្ជសាស្ត្រសាស្រ្តាចារ្យអ្នកសិក្សានៃ MAI RSE នៅលើ REM "វិទ្យាស្ថានស្រាវជ្រាវជំងឺមហារីកនិងវិទ្យុសកម្មកាហ្សាក់ស្ថាន" ប្រធានអ្នកស្រាវជ្រាវនៃនាយកដ្ឋាន Hemoblastoses ។
6) Tabarov Adlet Berikbolovich - ប្រធាននាយកដ្ឋានគ្រប់គ្រងការច្នៃប្រឌិតនៃ RSE នៅលើ REM "មន្ទីរពេទ្យនៃការគ្រប់គ្រងមជ្ឈមណ្ឌលវេជ្ជសាស្ត្រនៃប្រធានាធិបតីនៃសាធារណរដ្ឋកាហ្សាក់ស្ថាន", ឱសថការីគ្លីនិក, គ្រូពេទ្យកុមារ។
ការបង្ហាញថាគ្មានទំនាស់ផលប្រយោជន៍៖បាត់។
អ្នកវាយតម្លៃ៖
1) Afanasiev Boris Vladimirovich - វេជ្ជបណ្ឌិតនៃវិទ្យាសាស្រ្តវេជ្ជសាស្រ្ត, នាយកនៃវិទ្យាស្ថានស្រាវជ្រាវជំងឺមហារីកកុមារ, hematology និង transplantation បានដាក់ឈ្មោះតាម R.M. Gorbacheva ប្រធាននាយកដ្ឋាន Hematology, Transfusiology និង Transplantology នៃស្ថាប័នអប់រំទូទៅថវិការដ្ឋនៃការអប់រំវិជ្ជាជីវៈខ្ពស់នៃសាកលវិទ្យាល័យវេជ្ជសាស្ត្រ St. Petersburg ទីមួយ។ I.P. ប៉ាវឡូវ៉ា។
2) Rakhimbekova Gulnara Aibekovna - បណ្ឌិតវិទ្យាសាស្ត្រវេជ្ជសាស្ត្រសាស្រ្តាចារ្យ JSC "មជ្ឈមណ្ឌលវេជ្ជសាស្ត្រវិទ្យាសាស្ត្រជាតិ" ប្រធាននាយកដ្ឋាន។
3) Pivovarova Irina Alekseevna - វេជ្ជបណ្ឌិត Medicinae, អនុបណ្ឌិតគ្រប់គ្រងពាណិជ្ជកម្ម, ប្រធានផ្នែក hematologist ឯករាជ្យនៃក្រសួងសុខាភិបាលនិងការអភិវឌ្ឍសង្គមនៃសាធារណរដ្ឋកាហ្សាក់ស្ថាន។
ការចង្អុលបង្ហាញអំពីលក្ខខណ្ឌសម្រាប់កែសម្រួលពិធីការ៖ការពិនិត្យឡើងវិញនៃពិធីសារបន្ទាប់ពី 3 ឆ្នាំនិង / ឬនៅពេលដែលវិធីសាស្រ្តថ្មីនៃការធ្វើរោគវិនិច្ឆ័យនិង / ឬការព្យាបាលជាមួយនឹងកម្រិតខ្ពស់នៃភស្តុតាងលេចឡើង។
ឯកសារភ្ជាប់
យកចិត្តទុកដាក់!
- ដោយការប្រើថ្នាំដោយខ្លួនឯង អ្នកអាចបង្កគ្រោះថ្នាក់ដែលមិនអាចជួសជុលបានចំពោះសុខភាពរបស់អ្នក។
- ព័ត៌មានដែលបានបង្ហោះនៅលើគេហទំព័រ MedElement និងនៅក្នុងកម្មវិធីទូរស័ព្ទ "MedElement (MedElement)", "Lekar Pro", "Dariger Pro", "Diseases: a therapist guide" មិនអាច និងមិនគួរជំនួសការពិគ្រោះដោយផ្ទាល់ជាមួយវេជ្ជបណ្ឌិតឡើយ។ ត្រូវប្រាកដថាទាក់ទងទៅកន្លែងពេទ្យប្រសិនបើអ្នកមានជំងឺឬរោគសញ្ញាណាដែលរំខានអ្នក។
- ជម្រើសនៃថ្នាំនិងកម្រិតថ្នាំគួរតែត្រូវបានពិភាក្សាជាមួយអ្នកឯកទេស។ មានតែវេជ្ជបណ្ឌិតទេដែលអាចចេញវេជ្ជបញ្ជាថ្នាំត្រឹមត្រូវនិងកម្រិតរបស់វាដោយគិតគូរពីជំងឺនិងស្ថានភាពនៃរាងកាយរបស់អ្នកជំងឺ។
- គេហទំព័រ MedElement និងកម្មវិធីទូរស័ព្ទ "MedElement (MedElement)", "Lekar Pro", "Dariger Pro", "Diseases: Therapist Handbook" គឺជាព័ត៌មាន និងធនធានយោងទាំងស្រុង។ ព័ត៌មានដែលបានបង្ហោះនៅលើគេហទំព័រនេះមិនគួរត្រូវបានប្រើប្រាស់ដើម្បីផ្លាស់ប្តូរវេជ្ជបញ្ជារបស់វេជ្ជបណ្ឌិតតាមអំពើចិត្តនោះទេ។
- អ្នកកែសម្រួលនៃ MedElement មិនទទួលខុសត្រូវចំពោះការខូចខាតសុខភាព ឬការខូចខាតសម្ភារៈដែលបណ្តាលមកពីការប្រើប្រាស់គេហទំព័រនេះទេ។